Лечение опоясывающего лишая ветряной оспы
Содержание статьи
Опоясывающий лишай (Herpes zoster)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Опоясывающий лишай (Herpes zoster): причины появления, симптомы, диагностика и способы лечения.
Опоясывающий лишай – инфекционное заболевание, возбудитель которого (вирус герпеса 3-го типа) вызывает также ветряную оспу.
Поскольку вирус, проникая в чувствительные нервные окончания, встраивается в генетический аппарат нервных клеток, удалить его из организма невозможно. У переболевших ветряной оспой вирус переходит в латентное (неактивное) состояние.
При ослаблении иммунитета вирус активизируется, поражая кожные покровы. Болезнь чаще развивается у пожилых и у лиц с иммунодефицитными состояниями.
Причины заболевания
Вирус передается от больного ветряной оспой или опоясывающим лишаем контактным или воздушно-капельным путем. Человек, который при этом заражается первично (чаще всего ребенок), заболевает ветряной оспой. Проникая через слизистые оболочки в кровь и лимфу, вирус достигает нервных клеток, где начинает размножаться. После выздоровления вирус пожизненно сохраняется в организме, чаще находясь в неактивном состоянии. Пробуждение инфекции связано с ослаблением иммунитета, вызванном переохлаждением, длительным приемом стероидных гормональных препаратов, иммуносупрессией (после трансплантации), химио- и лучевой терапией, а также общим снижением иммунитета у пациентов с заболеваниями крови, онкологическими и вирусными болезнями. Очень тяжело протекает опоясывающий лишай у ВИЧ-инфицированных пациентов.
Классификация опоясывающего лишая
Клиническая картина опоясывающего герпеса складывается из кожных проявлений и неврологических расстройств. Различают типичную и атипичную формы заболевания. При атипичной форме возможно стертое течение болезни, при котором в очагах гиперемии развиваются папулы, которые не трансформируются в пузырьки.
При опоясывающем герпесе распространение патологического процесса соответствует определенному участку кожи и не пересекает анатомической средней линии туловища. У большинства пациентов появлению сыпи предшествует чувство жжения или зуда в определенном участке кожи, а также боль, которая может быть колющей, пульсирующей, стреляющей, носить приступообразный или постоянный характер. У ряда больных болевой синдром сопровождается общими системными воспалительными проявлениями: лихорадкой, недомоганием, миалгиями, головной болью.
Инфицирование центральной нервной системы и поражение мозговых оболочек может давать менингеальную, энцефальную (симптомы свидетельствуют о поражении вирусом головного и/или спинного мозга и мозговых оболочек) или смешанную формы опоясывающего лишая. Если инфекция распространяется по ходу глазного нерва, развивается офтальмогерпес.
При появлении высыпания по всей поверхности кожи и на паренхиматозных органах (например, печени, почках) развивается генерализованная форма опоясывающего лишая. Другая разновидность опоясывающего лишая – геморрагическая. Характерным признаком служит кровянистая жидкость внутри пузырьков.
Симптомы опоясывающего лишая
Начало болезни сопровождается общей интоксикацией, недомоганием и лихорадкой. Возможны тошнота и рвота. Лимфатические узлы увеличиваются.
Появляются выраженные боли по ходу пораженного нерва, которые могут быть постоянными, но чаще носят приступообразный зудящий характер, усиливаясь в ночное время.
Их, как правило, провоцируют любые раздражители: прикосновение к коже, холод, движение. Некоторые пациенты жалуются на потерю чувствительности на отдельных участках кожи, которая может сочетаться с усилением болевой реакции. Иногда болевой синдром при отсутствии высыпаний на коже может напоминать стенокардию, инфаркт миокарда, почечную колику или панкреатит. Период невралгии, предшествующий высыпаниям, продолжается до 7 дней. Затем на одной стороне тела появляются узелки, из которых формируются пузырьки с прозрачным содержимым, которое постепенно мутнеет. По прошествии 3-7 дней большая часть пузырьков засыхает с образованием желто-бурых корочек. При травмировании пузырьков обнажаются ярко-красные язвочки. После заживления язвочек на коже остаются небольшие струпья или рубцы.
Чаще всего сыпь и боль отмечаются в области ребер, поясницы и крестца, реже – по ходу ветвей тройничного, лицевого и ушного нерва и на конечностях.
В редких случаях поражаются слизистые оболочки.
Диагностика опоясывающего лишая
Поставить диагноз можно после осмотра и опроса пациента. Врач обращает внимание на характер высыпаний (локализованный и односторонний), вид пузырьков и жалобы на зудящую жгучую боль. Сложнее выявить атипичную форму опоясывающего лишая. При стертой форме боль и другая неврологическая симптоматика могут отсутствовать. При неврогенных нарушениях до появления высыпаний поставить диагноз можно на основании результатов лабораторных анализов. При этом используют гистологическое исследование, а также выделяют вирус в культуре клеток. Быстро подтвердить герпетическую природу высыпаний помогает тест Цанка: в соскобе материала, взятого с основания пузырька, обнаруживают гигантские многоядерные клетки. Однако этот тест не дает возможности определить тип герпеса. Применяют также методы иммуноферментного анализа и непрямой иммунофлуоресцентной реакции. В последнее время диагностику вирусных инфекций проводят с помощью полимеразной цепной реакции (ПЦР).
К каким врачам обращаться
В зависимости от первичной симптоматики пациенты с опоясывающим лишаем могут обращаться к различным специалистам. Однако в первую очередь стоит отправиться к
терапевту
для осмотра и получения направлений на анализы. При появлении ограниченных, локализованных кожных высыпаний и отсутствии болевой симптоматики необходимо обратиться к дерматологу для проведения дифференциальной диагностики рожистого воспаления (вызываемого бактериями), экземы и т. д. При выраженном болевом синдроме, двигательных расстройствах необходима консультация
невролога
. При поражении глаз, болях при движении глазных яблок требуется консультация офтальмолога. Генерализованная форма герпеса часто требует госпитализации и объединенных усилий иммунолога, невролога и дерматолога.
Лечение при опоясывающем лишае
При любой локализации высыпаний в первую очередь назначают противовирусные средства (препарат, кратность введения и дозировку определяет лечащий врач!).
Особенно эффективно их действие в первые 72 часа от начала клинических проявлений.
При наличии сильного болевого синдрома врач может рекомендовать противовоспалительную терапию. Однако при этом необходимо учитывать противопоказания (например, хронические заболевания, такие как артериальная гипертензия, сахарный диабет, эрозивные поражения кишечника, язвенная болезнь желудка и двенадцатиперстной кишки). Если эффект от анальгетиков отсутствует, врач может назначить препараты с центральным анальгетическим действием (часто они отпускаются по рецепту) и невральные блокады. Наружное (местное) лечение необходимо для устранения воспаления и предупреждения инфицирования кожи другими агентами (например, бактериями). При эрозивных формах опоясывающего лишая на пораженные участки наносят кремы и мази, обладающие антибактериальным действием.
Врач также может рекомендовать лечение, направленное на повышение иммунитета, например, прием витаминов (в частности, группы В).
Осложнения
При вскрытии пузырьков возможно присоединение вторичной инфекции (бактериальное инфицирование кожи), которое сопровождается повышением температуры и общей интоксикацией.
К типичным осложнениям опоясывающего лишая относятся невриты, парезы и параличи чувствительных и двигательных нервов.
Постгерпетическая невралгия трудно поддается лечению.
Глазная форма герпеса может привести к кератиту (воспалению роговицы), реже – к ириту (воспалению радужной оболочки глаза) или глаукоме (повышению внутриглазного давления). Кроме того, возможно развитие неврита зрительного нерва, иногда с последующей его атрофией и слепотой. При поражении ветви глазодвигательного нерва развивается птоз (опущение верхнего века). Иногда пациенты жалуются на нарушение слуха, поражение вестибулярного аппарата, в тяжелых случаях – на параличи и парезы органов полости рта. Кроме того, пациенты могут отмечать шум в ушах или повышенную чувствительность к звукам. Поражение пояснично-крестцовых нервных узлов иногда приводит к задержке мочеиспускания, запорам или поносам. У пациентов со значительно ослабленным иммунитетом (при ВИЧ-инфекции, онкологических заболеваниях) опоясывающий лишай часто протекает в генерализованной форме и осложняется менингитом, энцефалитом или менингоэнцефалитом.
Профилактика опоясывающего лишая
Поскольку опоясывающий лишай вызывает то же возбудитель, что и ветряной оспы, в основе профилактики заболевания будут лежать те же меры, что и при ветрянке.
Для предотвращения распространения инфекции необходима изоляция больного, которая длится до 5 дней со момента появления последнего элемента сыпи.
За лицами, контактировавшими с больным ветряной оспой, наблюдают в течение 21 дня. В качестве экстренной профилактики используют активную (вакцинация) и пассивную (введение иммуноглобулина) иммунизацию. Вакцинацию проводят детям старше 12 месяцев и взрослым, не имеющим противопоказаний, в первые 72-96 часов после вероятного контакта с больным ветряной оспой или опоясывающим лишаем. Пассивная иммунизация противоветряночным иммуноглобулином показана лицам с низким иммунитетом, имеющим противопоказания к прививкам, беременным, детям до 12 месяцев и новорожденным, матери которых заболели ветряной оспой в течение 5 дней до рождения ребенка. Введение иммуноглобулина также проводят в течение 72-96 часов после контакта с больным ветряной оспой или опоясывающим лишаем.
Список литературы
- Герпес опоясывающий: Клинические рекомендации. МЗ РФ. 2016.
- Постановление Главного государственного санитарного врача Российской Федерации от 05.02.2018 № 12 об утверждении СП 3.1.3525-18 «Профилактика ветряной оспы и опоясывающего лишая». 2018.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Источник
Опоясывающий лишай: причины, симптомы, осложнения и лечение
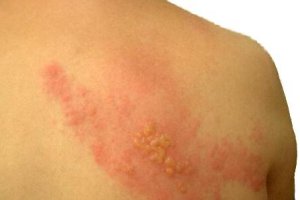
Опоясывающий лишай (другое название: опоясывающий герпес) – это заболевание вирусной природы, которое вызывает вирус герпеса 3-го типа. Чаще всего опоясывающий герпес развивается у взрослых людей (преимущественно пожилого возраста – старше 60 лет), у которых наблюдается возрастное снижение иммунитета, а также у лиц более молодого возраста с различными иммунодефицитными состояниями. Вместе с тем, иногда эта болезнь может поражать и людей с хорошим иммунитетом – причины подобного явления все еще остаются невыясненными.
При опоясывающем лишае обычно наблюдается поражение кожи и нервной системы.
Среди представителей возрастной группы старше 60 лет заболеваемость опоясывающим герпесом составляет 10-15 случаев на каждые 100 000 человек.
Кроме кожных высыпаний и сильных болей, которыми сопровождается опоясывающий лишай у значительной части больных, это вирус может вызывать опасные осложнения, связанные с поражением спинного и головного мозга. Особенно опасен герпетический энцефалит – в этом случае болезнь может стать причиной смерти. Достаточно опасен и офтальмический опоясывающий герпес, связанны с поражением роговицы глаза.
Следует сказать, что постгерпетическая невралгия, проявляющаяся болью и зудом в тех местах, где были кожные высыпания, у некоторых больных может сохраняться на протяжении многих лет после перенесенного опоясывающего герпеса.
Причины опоясывающего лишая
Опоясывающий герпес является в определенном смысле уникальным заболеванием, поскольку его причиной является вирус, «дремлющий» в организме на протяжении многих лет и даже десятилетий.
При первичном инфицировании организма вирусом варицелла зостер (как правило, это происходит еще в детстве) у пациента развивается ветряная оспа, обычно имеющая легкое течение. Однако этот вирус (как и другие разновидности герпесвирусов) даже после исчезновения всех симптомов ветрянки не исчезает из организма, а остается в нем пожизненно в латентном состоянии.
После того как все симптомы ветряной оспы исчезают, варицелла зостер перемещается в нервные ганглии, где может находиться на протяжении многих лет, никак не проявляясь.
Но если у человека, когда-то перенесшего ветряную оспу, в силу каких-либо причин произойдет снижение иммунитета, вирус варицелла зостер реактивируется. В этом случае он продвигается по аксонам нервных клеток и вызывает поражение центральной и периферической нервной системы, а также тех участков кожи, которые иннервируются пораженными нервами.
Опоясывающий герпес не заразен для людей, перенесших ветряную оспу, однако дети и взрослые, которые не болели ветрянкой, либо не были привиты против нее, могут заразиться при контакте с человеком с опоясывающим лишаем.
Среди достоверно установленных причин реактивации вируса варицелла зостер чаще всего встречаются такие как:
- переохлаждение организма,
- физическое переутомление,
- нервное истощение и сильный психоэмоциональный стресс,
- длительный прием глюкокортикостероидов и противоопухолевых препаратов,
- иммуносупрессивная терапия после трансплантации органов,
- наличие онкологических заболеваний,
- побочное действие лучевой терапии рака,
- наличие в организме ВИЧ-инфекции.
Известны также и факторы риска реактивации герпесвируса, вызывающего опоясывающий лишай:
- возраст старше 55-60 лет,
- беременность.
Повышение риска активизации вируса варицелла зостер у будущих матерей связано со снижением общей иммунной защиты. Такое снижение является физиологичным – оно предупреждает реакцию иммунной системы беременной на ткани развивающегося плода и снижает риск их отторжения и самопроизвольного аборта.
Симптомы опоясывающего лишая
Характерной особенностью развития опоясывающего лишая является одновременное поражение кожи и нервной системы.
Инкубационный период при этом заболевании – понятие весьма условное, так оно является вторичной инфекцией. Вирус варицелла зостер может пребывать в латентном состоянии на протяжении многих лет и даже десятилетий – по этой причине в отличие от ветряной оспы в клиническом течении опоясывающего лишая выделяют не 4 периода, а 3, а именно:
- продромальный период,
- период клинических проявлений,
- период остаточных явлений.
В продромальном периоде еще нет характерных кожных высыпаний, однако у больного могут наблюдаться следующие симптомы:
- общее ухудшение самочувствия,
- повышение температуры тела,
- головная боль,
- боли, покалывание и зуд в тех местах, где вскоре появятся кожные изменения.
Затем на коже в тех местах, иннервация которых обеспечивается нервными стволами, пораженными вирусом, появляются пятна розового цвета до 5 см в диаметре, имеющие четко очерченные границы. Чаще всего такие пятна локализуются на туловище, конечностях и голове.
Сутки-двое спустя на месте пятен появляются везикулы, небольшие пузырьки (до 3 мм в диаметре). Пузырьки наполнены прозрачным содержимым, которое несколько дней после появления везикул мутнеет.
Очаги поражения могут образовывать на коже своеобразную полосу из-за их тесного прилегания друг к другу, однако в отличие от ветряной оспы, при которой специфическая сыпь покрывает большие участки тела, при опоясывающем герпесе везикулы, как правило, располагаются на ограниченной поверхности, обычно с одной стороны.
Развитие кожных поражений сопровождается сильной болью, которая носит приступообразный характер и обычно усиливается в ночное время. Боль может усиливаться при легком прикосновении к пораженному участку кожи, при движениях тела и перепадах температуры воздуха.
Приблизительно неделю спустя после появления пузырьков на коже они начинают подсыхать с образованием корочек, которые отпадают через 10-15 дней.
У некоторых больных сильные приступообразные боли могут наблюдаться даже при относительно небольших кожных поражениях, причем болевой синдром сохраняется на протяжении длительного времени и после исчезновения всех других симптомов заболевания.
После отпадания корочек на их месте остаются пигментированные участки кожи цвета. Со временем пигментация исчезает и восстанавливается нормальный цвет кожи.
В редких случаях наблюдается генерализованная форма опоясывающего лишая, при которой везикулы располагаются по всему телу и клиническая картина болезни напоминает клинику ветряной оспы.
Осложнения опоясывающего лишая
Даже при обычном варианте течения опоясывающего лишая (когда заболевание благополучно разрешается само по себе в течение 2-4 недель) он сопровождается выраженным болевым синдромом, значительно ухудшающим качество жизни.
Однако при этом заболевании нередко наблюдаются и различные осложнения, которые могут привести к инвалидности и даже смерти. Упомянутая в начале статьи постгерпетическая невралгия доставляет больным немало страданий из-за сильных болей, однако жизни не угрожает. Наибольшую опасность представляют такие осложнения опоясывающего герпеса:
- вирусная пневмония,
- менингоэнцефалит,
- гепатит,
- офтальмогерпес.
У части больных реактивация вируса, вызывающего опоясывающий лишай, может привести к поражению роговицы и других частей глазного яблока. Тяжелым осложнением офтальмогерпеса является глаукома и неврит зрительного нерва, приводящий к его атрофии и слепоте.
Стоит отметить, что именно поражение глаз при опоясывающем лишае, как и статус ВИЧ-инфицированного, являются безусловным поводом для госпитализации пациента, хотя в других случаях лечение проводится амбулаторно.
При локализации опоясывающего герпеса в коже лица и головы возможно поражение тройничного нерва, которое сопровождается невралгией с мучительными болями, а также частичным параличом лица.
Диагностика и лечение опоясывающего лишая
Специфические симптомы (сочетание кожных изменений и болевого синдрома) облегчают диагностику опоясывающего герпеса. Для постановки диагноза в подавляющем большинстве случаев даже не требуются лабораторные исследования.
Такие исследования назначаются только ВИЧ-инфицированным больным, пациентам с генерализованной формой болезни и при ее очень тяжелом течении.
Лечение опоясывающего лишая будет эффективным лишь в том случае, если оно начинается в течение первых 72 часов после появления симптомов. К счастью, в подавляющем большинстве случаев прогноз заболевания благоприятный даже в отсутствие какого-либо лечения.
Если же врач решил, что лечение необходимо, то оно сводится к нескольким наиболее важным моментам:
- прекращение репликации вируса в организме пациента,
- обезболивание,
- ускорение заживления кожных поражений,
- профилактика осложнений,
Противовирусные препараты (ацикловир, валацикловир и фамцикловир) обычно назначают на 7-10 дней. Также возможно использование человеческого иммуноглобулина.
Для уменьшения болевых ощущений применяют нестероидные противовоспалительные препараты (ибупрофен, кеторолак, напроксен). При опоясывающем лишае эффективно уменьшают боль и препараты группы антиконвульсантов (прегабалин и габапентин).
Что же касается профилактики опоясывающего лишая, то исследования, проведенные после внедрения в клиническую практику вакцин против ветряной оспы (первая такая вакцина была создана в середине 70-х годов ХХ века), показали, что у лиц, привитых в детстве против ветрянки, снижается риск развития опоясывающего герпеса в пожилом возрасте.
К тому же в Великобритании уже создана экспериментальная вакцина, которая обеспечивает почти 100% защиту от опоясывающего герпеса при ее введении лицам в возрасте старше 60 лет.
Автор: врач инфекционист Маслова Оксана Петровна
Источники:
- Strommen, G. L., Pucino, F., Tight, R. R. and Beck, C. L. “Human Infection with Herpes Zoster: Etiology, Pathophysiology, Diagnosis, Clinical Course, and Treatment”, Pharmacotherapy: The Journal of Human Pharmacology and Drug Therapy, 8: 52-68. doi:10.1002/j.1875-9114.1988.tb04066.x
https://onlinelibrary.wiley.com/enhanced/exportCitation/doi/10.1002/j.1875-9114.1988.tb04066.x - Portenoy, R. K., Duma, C. and Foley, K. M. “Acute herpetic and postherpetic neuralgia: Clinical review and current management”, Ann Neurol., 20: 651-664. doi:10.1002/ana.410200602
https://onlinelibrary.wiley.com/doi/10.1002/ana.410200602/full - Gagliardi AMZ, Andriolo BNG, Torloni MR, Soares BGO. “Vaccines for preventing herpes zoster in older adults”, Cochrane Database of Systematic Reviews 2016, Issue 3. Art. No.: CD008858. DOI: 10.1002/14651858.CD008858.pub3.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD008858.pub3/full - Elizabeth S. Robinson, Aimee S. Payne, Lisa Pappas-Taffer, Rui Feng, Victoria P. Werth. “The incidence of herpes zoster in cutaneous lupus erythematosus (CLE), dermatomyositis (DM), pemphigus vulgaris (PV), and bullous pemphigoid (BP)”, Journal of the American Academy of Dermatology, July 2016, Volume 75, Issue 1, Pages 42-48
https://www.jaad.org/article/S0190-9622(16)01330-X/fulltext - Quinlivan, M. and Breuer, J. (2006), Molecular studies of Varicella zoster virus. Rev. Med. Virol., 16: 225–250. doi:10.1002/rmv.502
https://onlinelibrary.wiley.com/doi/10.1002/rmv.502/full
Источник