Лечение хронического паротита у взрослых
Содержание статьи
Воспаление Околоушной Слюнной Железы-Паротит
По клиническому течению воспаление околоушной слюнной железы, или паротит, разделяют на острый, хронический и обострение хронической формы.
По этиологическому фактору:
- инфекционные
- нейроэндокринные
По характеру инфекции:
- банальные неспецифические
- специфические
Острый эпидемический паротит
Эпидемический паротит — инфекционное заболевание, возбудителем является фильтрующий вирус. Чаще всего возникает в детском возрасте.

Симптомы эпидемического паротита
Зачастую в продромальном периоде первым симптомом эпидемического паротита является стоматит. Затем появляется припухлость железы, болезненность, оттопыривание мочки уха, снижение саливации, температура до 39 С. Лихорадка длится 5-7 дней.

Пациент может жаловаться на усиление болезненности при жевании, открывании рта, на появление сухости полости рта. В полости рта можно увидеть отек и гиперемию слизистой оболочки зева и вокруг отверстия выводного протока. Припухлость железы удерживается в течение 2-4 недель.

Острый эпидемический паротит может сопровождаться поражением нервной системы (менингит, менингоэнцефалит, неврит), пищеварительной системы (диспепсия), сердечно-сосудистой (боль в области сердца, одышка), органов зрения, слуха.
Дифференциальная диагностика эпидемического паротита
Дифференциальную диагностику эпидемического паротита проводят с ложным паротитом, паренхиматозным паротитом, болезнью Микулича.
Ложный паротит представляет собой односторонний острый серозный лимфаденит внутрижелезистых лимфоузлов околоушной области. Развивается как осложнение затрудненного прорезывания третьих моляров. При этом заболевании слюноотделение остается в норме.

Паренхиматозный паротит характеризуется длительным хроническим течением с периодами обострения.
При болезни Микулича поражаются все слюнные и слезные железы.
Лечение эпидемического паротита
Лечение эпидемического паротита направлено на устранение симптомов и предупреждение осложнений, так как специфической терапии на данный момент нет. Больным назначается постельный режим на 7-15 дней, пюреобразное питание, согревающие компрессы, полоскания полости рта антисептиками. Назначают антибиотики в профилактических целях.
При нагноении проводят хирургическое лечение. Разрезы производят по направлению ветвей лицевого нерва, рассекают скальпелем кожу и подкожно жировую клетчатку, кровоостанавливающим зажимом расслаивают капсулу и железу. Рану и выводной проток промывают антибиотиками.

Профилактика эпидемического паротита
Профилактика эпидемического паротита заключается в изоляции пациента на время болезни и 14 дней после исчезновения всех симптомов.
Также проводится вакцинация паротитно-коревой и паротитной живой вакциной. Входит в обязательный календарь прививок. Вакцинацию проводят в 12 месяцев и ревакцинируют в 6 лет.
Острый неэпидемический паротит
Острый неэпидемический паротит- воспаление околоушной железы в результате нарушенного слюноотделения по причине общих и местных факторов.
Причины неэпидемического паротита
Причинами неэпидемического паротита, как уже говорилось ранее, являются общие и местные факторы.
К общим факторам относят инфекционные заболевания, истощение организма, хирургические вмешательства. Местные факторы: воспаление СОПР, инородное тело в выводном протоке железы, лимфаденит, отит, гайморит.
Клиника неэпидемического паротита
Клиника неэпидемического паротита довольно яркая. Пациент жалуется на наличие боли и припухлости чаще в области одной железы. Температура тела выше 39 С. Затем отекает вся околоушная область, оттопыривается мочка уха, появляется затруднение глотания и дыхания, а вслед за этим появляется ксеростомия. Из-за отека сглаживается кожа в области наружного уха, сдавливается слуховой проход, снижается слух. При массировании железы появляется мутный или гнойный экссудат. Воспаление нарастает 3-4дня, затем острые воспалительные реакции спадают, в области железы долгое время сохраняется уплотнение.

Различают 3 формы острых неэпидемических паротитов: катаральную, гнойную, гангренозную.
Гнойная форма характеризуется интенсивной рвущей болью. Это происходит по причине скопления гноя, образующегося из распада железистой ткани, под капсулой железы. Со временем может образоваться свищ в наружном слуховом проходе, далее распространяться в окологлоточное пространство с образованием окологлоточной флегмоны, вплоть до медиастинита.
Для гангренозной формы характерен обширный некроз такни и развитие медиастинита, тромбозов, флебитов, сепсиса.
Лечение неэпидемического паротита
Лечение неэпидемического паротита на начальной стадии консервативное. Назначают щадящую диету, УВЧ, сухое тепло и компрессы на основе димексида, противовоспалительных средств, антибиотиков. Показаны сульфаниламидные препараты внутримышечно и антибиотико-новокаиновые блокады подкожно и со стороны полости рта по ходу выводного протока.
При тяжелом состоянии назначают антибиотики каждые 3 часа. Также хороший эффект дают промывания выводных протоков химотрипсином. При гнойной форме лечение хирургическое. Делают один разрез по углу челюсти, расслаивают ПЖК, околоушно-жевательную фасцию, а второй разрез по краю скуловой дуги и ставят дренаж.
Профилактика неэпидемического паротита
Профилактика неэпидемического паротита включает в себя хорошую гигиену полости рта, назначение слюногонных средств в случае ксеростомии и дезинфицирующих средств, которые выделяются через слюнные железы (фенилсалицилат, гексаметилентетрамин).
Хронический паротит
Острый паротит редко хронизируется, поэтому хронический паротит чаще возникает как первичное заболевание.
Хронические паротиты классифицируются на 2 группы: паренхиматозные и интерстициальные.
Хронический паренхиматозный паротит
Хронический паренхиматозный паротит нередко протекает бессимптомно. Однако клиника бывает разнообразной. Пациенты могут жаловаться на припухлость, боль в области железы, вкус гноя во рту. Заболевание длится долго, периодически обостряясь. Чаще поражается одна железа.
Объективно можем увидеть припухлость железы с четкими контурами. Пальпация безболезненная, железа плотная, поверхность бугристая. При массаже железы — слюна с гноем.
Диагностика
Для диагностики проводят контрастную сиалограмму. На сиалограмме можно увидеть деформацию и/или некроз протоков 2-4 порядка и паренхимы железы — на снимке полости, заполненные контрастным веществом. При прогрессировании заболевания полости сливаются, увеличиваются участки некроза вплоть до замещения железистой ткани фиброзной.
Радиосиалографический метод позволяет выявить стадию заболевания. На начальной стадии наблюдается быстрое накопление радиоактивности. В стадии выраженных признаков — медленное накопление. В поздней стадии радиоактивность низкая.
Также применяют цитологический метод диагностики пунктата и секрета железы.
Лечение хронического паренхиматозного паротита
Лечение хронического паренхиматозного паротита представляет трудности из-за неспособности погибших тканей железы регенерировать. Поэтому задача стоматолога заключается в купировании заболевания.
Железу бужируют глазными зондами и каждый день промывают растворами антибиотиков и массируют, освобождая от раствора и гноя до появления чистой слюны. Также протоки можно промывать химотрипсином, раствором калия йодида. Показаны новокаиновые блокады, рентгенотерапия.
При частых рецидивах проводят погашение функции железы трехкратной инстилляцией этилового спирта с нарастающей концентрацией 60-80-96.
Хирургическое лечение: паротидэктомия, экстирпация околоушного протока+денервация ушно-височного нерва.
Хронический интерстициальный паротит
Хронический интерстициальный паротит составляет 10% хронических форм паротита. Заболевание характеризуется разрастанием междольковой соединительной ткани без некроза паренхимы.
Клиника
Пациенты жалуются на припухлость в области железы, периодическое покалывание и боль. Чаще поражаются 2 железы.
Объективно кожные покровы не изменены, пальпация безболезненная, железа мягкая. Слюна чистая, но наблюдается гипосаливация, функция железы снижена. При прогрессировании заболевания слюноотделение прекращается, происходит слущивание эпителия выводных протоков.

На сиалографии определяется сужение протоков, их контуры четкие.
Лечение проводят рентгенотерапией — 0,6-0,9 Гр каждые 2-3 дня. Также назначают пирогенал (противосклеротическое действие) и галантамин (улучшение функции железы).
Источник
Паротит хронический
Паротит (parotitis; анат. [glandula] parotis околоушная железа + -itis) — воспаление околоушной железы. Вызывается различными микроорганизмами, попадающими в железу через околоушный проток из полости рта, гематогенным или лимфогенным путем, а также из расположенных рядом с железой очагов воспаления. Важную роль в развитии паротита играет снижение общей реактивности организма. Воспаление околоушной железы может протекать остро и хронически.
Признаки
Клинически отмечаются припухлость, болезненность околоушной железы, уменьшение слюноотделения. Заболевание характеризуется медленным прогрессированием, невыраженностью симптомов, однако приводит к стойкому снижению функции железы. Обострения клинически проявляются болевыми ощущениями, сухостью во рту, припухлостью околоушной железы, выделением при ее массировании густой мутной солоноватой слюны с примесью гноя и слизи, симптомами интоксикации.
Описание
Хронический паротит чаще возникает как первичное заболевание, этиология и патогенез которого изучены недостаточно. Реже бывает исходом острого паротита. Хронический паротит — одно из проявлений синдрома Шегрена и синдрома Микулича. Протекает с обострениями, сменяющимися ремиссиями: поражается преимущественно интерстиций, паренхима или система выводных протоков (сиалодохит).
Хронический интерстициальный паротит, в большинстве случаев развивающийся на фоне заболеваний, связанных с нарушением обмена веществ, характеризуется разрастанием межуточной соединительной ткани, замещающей строму железы, что приводит к сдавливанию паренхимы и нередко ее атрофии.
При хроническом паренхиматозном паротите, развитие которого связывают с врожденными изменениями слюнных протоков, угнетением факторов неспецифической защиты организма, активизацией внутриротовой инфекции и др., наблюдается расширение, а местами запустевание выводных протоков и концевых отделов желез, образование в паренхиме микроабсцессов с последующим разрастанием на их месте грануляционной ткани. Процесс может протекать бессимптомно и обнаруживаться случайно. Нередко заболевание протекает волнообразно.
При хроническом сиалодохите морфологические изменения обнаруживаются в основном в околоушном протоке. Процесс характеризуется периодическим припуханием околоушной железы, болью в области железы при приеме пищи, утолщением выводного протока, в поздней стадии выделением большого количества густого секрета нередко с комочками слизи.
Диагностика
Диагноз устанавливают на основании клинической картины, данных лабораторного и инструментального исследований, среди которых наибольшее значение имеет рентгенологическое. С помощью обзорной неконтрастной рентгенографии может быть обнаружено лишь увеличение пораженной железы. Важнейшую роль в диагностике играет сиалография. При преимущественном поражении паренхимы на фоне тени увеличенной железы определяются измененные мелкие протоки (расширенные или суженные, с нечеткими контурами, иногда напоминающие мох или веточки, покрытые инеем), околоушный проток сохраняет свою форму. Отмечается неравномерное контрастирование железистой ткани, появление дефектов контрастирования, обусловленных воспалительными инфильтратами и участками рубцевания. В развернутой стадии заболевания образуются сиалоангиэктазии в виде неправильной или округлой формы скоплений рентгеноконтрастного вещества размерами до нескольких миллиметров. При развитии микроабсцессов выявляются одиночные (иногда множественные, но немногочисленные) скопления рентгеноконтрастного вещества, располагающиеся за пределами протоков, в ряде случаев имеющие свищевой канал. При преобладании поражения крупных протоков на фоне их общего расширения местами определяются сужения и перетяжки, обусловленные спазмом или рубцовыми изменениями, задержка опорожнения протоков от рентгеноконтрастного вещества. На более поздних этапах заболевания расширения протоков приобретают шаровидную или веретенообразную форму, что придает им вид четок.
Для оценки секреторной и выделительной функции околоушных желез может быть применено радионуклидное исследование (радиосиалография) с использованием 99mTc — пертехнетата. Используют ультразвуковые методы диагностики, проводят цитологическое исследование слюны.
Лечение
Лечение хронического паротита направлено на ликвидацию воспаления в железе и предупреждение его рецидивов, улучшение функции железы, повышение реактивности организма. В околоушный проток в течение 5-6 дней вводят антибиотики, раствор фурацилина, протеолитические ферменты, каждые 2-3 дня проводят новокаиновые и тримекаиновые блокады (на курс 10-12 процедур), продольную гальванизацию области слюнной железы. Для усиления секреции железы применяют галантамин, для повышения тонуса слюнных протоков — диадинамические токи. С целью рассасывания воспалительных инфильтратов назначают ультразвук, аппликации парафина или озокерита на область железы. В ряде случаев (например, при частом рецидивировании паренхиматозного паротита) производят резекцию железы или паротидэктомию, при хроническом сиалодохите — оперативное расширение околоушного протока.
Полного выздоровления при хроническом паротите не наступает. При длительном течении процесса снижается слюноотделение.
Профилактика
Профилактика включает гигиенический уход за полостью рта, лечение хронических заболеваний.
© Медицинская энциклопедия РАМН
Источник
имптомы хронического паротита и его лечение
Симптомы хронического паротита и его лечение
а) Симптомы и клиника хронического паротита. Симптомы чаще имеют односторонний характер или альтернируют, но иногда отмечаются отек и выраженная болезненность обеих поднижнечелюстных слюнных желез. Болеют в основном дети. Слюна имеет «млечный» вид, представляет собой гной и имеет соленый вкус. Часто отмечается тризм. Обострения наступают через различные промежутки времени. В период между обострениями симптомы отсутствуют, но околоушная железа обычно плотная.
б) Причины и механизмы развития. Различают два типа сиаладенита:
Необструктивный сиаладенит: характерны воспаление ацинусов слюнной железы и картина «яблони в цвету» на сиалограммах.
Обструктивный сиаладенит: полагают, что в развитии этого типа сиаладенита играют роль врожденная эктазия протоков слюнной железы и перидуктальный поствоспалительный стеноз.
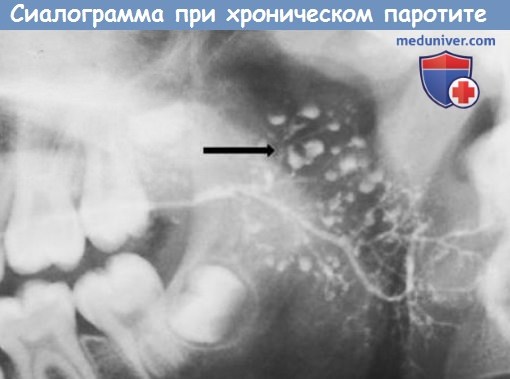
в) Диагноз ставят на основании анамнеза и клинического течения заболевания. На сиалограммах отмечается характерная картина «яблони в цвету». Протоковая эктазия часто обусловливает картину «нити бус» или «виноградной грозди». В сомнительных случаях выполняют биопсию.
г) Лечение. Парентеральное назначение антибиотиков может сократить длительность болезненных симптомов, связанных с обострением. Введение антибиотиков в проток слюнной железы в остром периоде болезненно и поэтому не рекомендуется. Больным показывают, как следует массировать пораженную слюнную железу.
Важен тщательный уход за полостью рта и применение средств, стимулирующих секрецию слюны. Лигирование протока околоушной железы помогает лишь больным с необструктивным сиаладенитом и сниженной секрецией или ее отсутствием. Вмешательство у детей с обструктивным сиаладенитом проводят по строгим показаниям.
Лигирование протока целесообразно лишь в том случае, если секреция полностью отсутствует, в противном случае после операции могут образоваться ретенционные кисты. При частых рецидивах паротита и выраженном болевом синдроме выполняют паротидэктомию с сохранением лицевого нерва. Выделить околоушную железу в этих случаях бывает трудно из-за сращений.
д) Течение хронического паротита. При длительном течении паротита секреция слюны может прекратиться из-за рубцовой облитерации паренхимы, что приводит к облегчению симптомов. Прогноз у детей значительно более благоприятный, так как симптомы заболевания в период полового созревания во многих случаях исчезают.
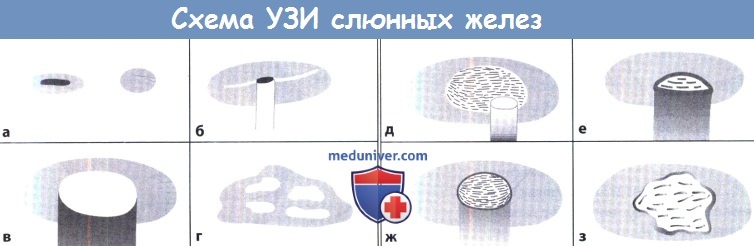 Упрощенная схема сонографической картины (по H.Behrbohm, Берлин, Германия):
Упрощенная схема сонографической картины (по H.Behrbohm, Берлин, Германия):
а Внутрижелезистые лимфатические узлы.
б Слюнной камень, отбрасывающий дистальную акустическую тень (особенно при расширенном протоке).
в Киста с анэхогенным содержимым и феноменом дистального усиления.
г Признаки хронического воспаления: железы различных размеров и с негомогенной эхотекстурой паренхимы.
д Опухоль Уортина имеет гладкие резко очерченные контуры и состоит из солидного и кистозного компонентов.
е Острый воспалительный процесс и абсцесс железы: железа увеличена, имеет диффузную гипоэхогенную паренхиму. Для абсцесса характерна толстая стенка, внутренние эхосигналы, акустическая тень и дистальное усиление.
ж Доброкачественные опухоли, например плеоморфные аденомы, представляют собой гладкостенные образования с резко очерченными границами, гомогенной гипоэхогенной эхотекстурой и слабым дистальным усилением.
з Злокачественная опухоль в типичных случаях имеет размытые фестончатые края, негомогенную гипоэхогенную эхотекстуру и признаки перитуморозной инфильтрации.
— Также рекомендуем «Симптомы миоэпителиального сиаладенита (синдрома Шегрена) и его лечение»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Оглавление темы «Заболевания слюнных желез»:
- Симптомы опухоли Кюттнера и ее лечение
- Симптомы хронического паротита и его лечение
- Симптомы миоэпителиального сиаладенита (синдрома Шегрена) и его лечение
- Симптомы синдрома Микулича и его диагностика
- Симптомы саркоидоза слюнных желез
- Симптомы синдрома Хеерфордта и его лечение
- Симптомы синдрома Мелькерссона-Розенталя и его лечение
- Симптомы туберкулеза слюнных желез и его лечение
- Симптомы облучения слюнной железы (лучевого сиаладенита) и его лечение
- Симптомы камня в слюнной железе и его лечение
Источник
Паротит у взрослых: чем опасна инфекция?
Сегодня от паротита детей прививают в рамках Национального календаря, что позволило добиться того, что малыши болеют этой инфекцией редко. Но иммунитета после прививки хватает в среднем на 10 лет, и если во взрослом возрасте не проводится профилактика при помощи прививок, то у части людей есть шанс познакомиться с этим заболеванием на себе. Основу патологии составляет воспаление железистых органов, преимущественно слюнных желез, хотя вполне вероятны и более серьезные осложнения. Вирус может поражать поджелудочную железу, яички у мужчин и яичники у женщин.
Начальные проявления паротита
К взрослому возрасту только около 20-25% людей не имеет антител к вирусу паротита и способно заболеть этой инфекцией. Причем поражение может затрагивать не только слюнные железы, но и многие другие, а также нервную систему с формированием отсроченных вторичных осложнений. Инкубационный период при паротите, отсчитывающийся с момента заражения инфекцией и до появления первых симптомов, у взрослого человека может составить от 11-ти до 24 суток. В среднем, проходит около 15-17 дней.
Хотя паротит в целом протекает примерно так же как у детей, но зачастую у мужчин, особенно молодого возраста, он склонен к развитию осложнений. Иногда возможны осложнения и у женщин детородного возраста. В продромальном периоде паротит по симптомам похож на многие ОРВИ, и зачастую люди не получают какого-либо лечения, перенося начало болезни на ногах. Формируется озноб и болезненность мышц, суставов, недомогание и головная боль. Из местных симптомов типичны кашель с насморком, сухость во рту, болезненность в области челюстей и дискомфорт при движении шеи (в зонах расположения слюнных желез), помимо этого выражено общее недомогание.
Особенности воспаления желез во взрослом возрасте
По мере развития заболевания повышается температура, она может держаться до недели. Возможно и безлихорадочное течение, оно говорит о том, что иммунная система слабо реагирует на вирусы. Параллельно с общими проявлениями стартует воспаление в области слюнных желез. Чаще всего поражаются околоушные, но могут также воспаляться подчелюстные и подъязычные железы. Типична их отечность и болезненность при нажатии, отделения слюны практически не происходит. Лицо за счет воспаления желез приобретает отекший вид с выраженной припухлостью около ушей и по краям нижней челюсти. Кожа над местом отека сильно напряжена и растянута, лоснится, но изменения цвета не выявляется. Для взрослого возраста типично изначальное двустороннее воспаление. На фоне него возникает болезненность при приеме пищи и питье, проблемы с речью, неудобство во время сна и шум в ушах из-за сдавдения слуховых труб. Из-за дефицита слюны сильно пересыхает во рту, возникает неприятный запах и проблемы с пищеварением. Отечность держится до 4-5 дней, постепенно уменьшаясь. На фоне воспаления желез выражены насморк и кашель, боль при глотании, а также возможны боли в животе и поносы.
Чем еще может навредить вирус?
На фоне циркуляции вируса в крови возможно появление сыпи, которая имеет вид насыщенных красных пятен, обильно расположенных на коже конечностей, на лице и частично — на туловище. У мужчин вирус способен поражать ткани яичка с формированием острого орхита. Поражение может начинаться либо одновременно с отеком слюнных желез, либо проявляется через 2-3 недели после первых симптомов. Наличие орхита сложно перепутать с чем-либо, для него типично резкое повышение температуры, иногда до 40℃ на фоне острой резкой боли в мошонке. Кожа сильно отекает и краснеет, вирус поражает изначально одно яичко, хотя возможно и двустороннее воспаление.
При резком снижении иммунитета паротит может приобретать агрессивное течение с поражением нервной системы, развиваются менингиты или энцефалиты. Они относятся к серозным, поддаются лечению и крайне редко приводят к осложнениям (потеря слуха, параличи). Примерно у 5% взрослых вирус может поражать поджелудочную железу, приводя к клиническим симптомам острого панкреатита, который по мере стихания воспаления полностью проходит. Ранее бытовавшее мнение о роли вируса паротита в генезе сахарного диабета на сегодня отвергнуто. А вот развитие у мужчин бесплодия после перенесенного паротитного орхита вполне возможно, около 30% мужчин приобретают бесплодие, особенно если это было двустороннее поражение.
Важно обязательно определить причину воспалительных поражений у взрослых, что связано с необходимостью проведения карантинных мероприятий. Вирус выявляется методом ПЦР в крови заболевшего или при определении антител класса М к паротиту.
Карантинные мероприятия при инфекции
Эта инфекция опасна для окружающих, поэтому заболевшего взрослого изолируют на 9 суток с момента начальных проявлений болезни. Всех контактных детей должен осмотреть врач, если у них нет прививок, они также будут находиться с родителями на карантине сроком 21 день. Остальные взрослые в семье с заболевшим на время карантина должны соблюдать элементарную гигиену, следить за состоянием здоровья и не контактировать близко с болеющим. Инфекция передается при тесных длительных контактах, выделение отдельной комнаты, постельного белья и посуды с ежедневными уборками со средствами дезинфекции снижает риски.
Инфекция лечится симптоматически, по общим принципам ОРВИ. На время лихорадки и воспаления желез необходим постельный режим. Пища принимается в полужидком и теплом виде, чтобы уменьшить болезненность и дискомфорт, показано обильное питье через соломинку. На область припухших желез прикладывают сухие компрессы.
Профилактика паротита
Обычно активная профилактика паротита проводится у детей — им дважды ставят прививку КПК (корь, паротит, краснуха). Ко взрослому возрасту ее действие обычно заканчивается, а в среднем иммунитет длится до 10 лет. Для профилактики паротита во взрослом возрасте можно провести ревакцинацию от паротита, если в крови нет антител к инфекции и высок риск ею заразиться по долгу службы (медики, военные, сотрудники МЧС).
При контактах с заболевшим, если ранее человек свинкой не болел, показана экстренная профилактика — вакцинация паротитной вакциной, она за счет наработки антител позволит перенести болезнь в легкой форме или совсем предотвратить ее развитие.
Пройдите тестТест: ты и твое здоровье Пройди тест и узнай насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Источник