Лечение бактериального менингита у новорожденных
Содержание статьи
Бактериальный менингит новорожденных
Бактериальный менингит новорожденных — это воспаление менингеальных оболочек, вызванное бактериальной инвазией. Признаки заболевания такие же, как и при сепсисе: раздражение центральной нервной системы (например, летаргия, судороги, рвота, раздражительность, ригидность затылочных мышц, набухший или выпуклый родничок) и аномалии черепных нервов. Диагноз ставится на основании результатов любмальной пункции. Лечение проводится с использованием антибиотиков.
Бактериальный менингит новорожденных возникает с частотой 2:10000 у доношенных детей и 2:1000 среди новорожденных с низкой массой тела при рождении, в основном заболевают мальчики. Данное заболевание выявляют примерно у 15% новорожденных с сепсисом, иногда развивается изолированно.
Основные возбудители:
Бактериальный менингит новорожденных наиболее часто является результатом бактериемии, развивающейся при неонатальном сепсисе; чем выше число колоний микроорганизмов при посеве из крови, тем выше риск заболевания менингитом. Бактериальный менингит новорожденных может развиться в результате поражения кожи головы, особенно при пороках, приводящих к сообщению поверхности кожи с субарахноидальным пространством, что предрасполагает к развитию тромбофлебита диплоических вен. Редко заболевание распространяется в ЦНС при развитии отита (например, среднего отита).
Клинические проявления
Часто четко выражены только симптомы, типичные для неонатального сепсиса (например, нестабильная температура, расстройство дыхания, желтуха, апноэ). Проявления со стороны центральной нервной системы (например, летаргия, судороги (особенно фокальные), рвота, раздражительность) более точно указывают на наличие неонатального бактериального менингита. Так называемая парадоксальная раздражительность, при которой объятия и утешение родителей скорее раздражают, а не утешают новорожденного, является более специфичной при диагностике. Набухший или выпуклый родничок выявляют примерно в 25% случаев, а ригидность в 15%. Чем младше пациент, тем реже встречаются эти признаки. Аномалии черепных нервов (особенно связанные с III, VI и VII нервами), также могут присутствовать.
Менингит, вызванный стрептококками группы В, может развиться в первые недели жизни, сопровождаясь раним сепсисом новорожденных, и часто первично проявляющийся в виде системного заболевания с выраженными признаками дыхательной недостаточности. Однако чаще менингит, вызванный стрептококками группы В, развивается по прошествии этого периода (наиболее часто в первые 3 месяца жизни) как изолированное заболевание, характеризующееся отсутствием предшествующих акушерских или перинатальных осложнений и наличием более четких признаков менингита (например, лихорадки, вялости, эпилептических припадков).
Вентрикулит часто сопровождает бактериальный менингит новорожденных, особенно когда вызван грамотрицательными кишечными бациллами. Возбудители, которые вызывают менингит вместе с тяжелым васкулитом, особенно C. diversus и Cronobacter (formerly Enterobacter) sakazakii, могут вызвать кисты и абсцессы. Pseudomonas aeruginosa, E. coli К1, и виды Serratia также могут вызвать абсцессы мозга. Ранними клиническими признаками абсцесса головного мозга являются повышение внутричерепного давления, обычно проявляющееся рвотой, выпуклый родничок, а иногда и увеличение размера головы. Ухудшение ранее стабильных новорожденных с менингитом выражается прогрессирующим повышением внутричерепного давления, вызванным абсцессом, гидроцефалией или разрывом абсцесса в систему желудочков мозга.
Определение количества клеток, глюкозы и белка, окрашивание по Граму и посев спинномозговой жидкости
ПЦР
Иногда ультрасонография или КТ, или МРТ головного мозга
Окончательный диагноз неонатальный бактериальный менингит устанавливают на основании исследования спинномозговой жидкости посредством спинномозговой пункции, которую нужно проводить всем новорожденным с подозрением на сепсис или менингит. Тем не менее, ЛП может быть тяжело провести у новорожденного, и есть некоторый риск возникновения гипоксии. Тяжелое клиническое состояние пациента (дыхательная недостаточность, шок, тромбоцитопения) делает проведение ЛП затруднительным. Если проведение ЛП откладывается, при наличии клинических признаков новорожденного следует рассматривать как имеющего менингит. Даже при улучшении клинического состояния наличие воспалительных клеток и аномальных уровней глюкозы и белка в СМЖ в течение нескольких дней после начала заболевания также дает нам право предположить наличие менингита. При проведении ЛП нужно использовать иглу с троакаром, чтобы избежать заноса частиц эпителия и последующего развития эпителиом.
СМЖ, даже если в ней отсутствуют кровь или клетки, следует исследовать культуральным методом. Примерно 15-35% новорожденных с отрицательными культуральными тестами с кровью имеют положительные результаты культуральных тестов со СМЖ. Если культуральное исследование СМЖ отрицательное, в случае подозрения на бактериальный менингит (например, если была возможность влияния на микроорганизмы предшествующим приемом антибиотиков) можно провести исследование СМЖ на наличие нескольких распространенных патогенных микроорганизмов с помощью мультиплексных ПЦР-панелей. ЛП повторяют через 24-48 ч при сомнительном клиническом ответе и через 72 ч при вовлечении грамотрицательных микроорганизмов (для подтверждения стерильности).
Повторные анализы СМЖ помогают определить продолжительность терапии и предсказать прогноз. Некоторые эксперты считают, что повторная ЛП в промежутке от 24 до 48 часов у новорожденных с менингитом, вызванным стрептококком группы В, имеет прогностическое значение. ЛП не нужно повторять в конце терапии, если отмечается положительная динамика в состоянии ребенка.
Нормальные показатели СМЖ противоречивы и частично зависят от возраста ребенка. В целом как у доношенных, так и у недоношенных новорожденных с менингитом в спинномозговой жидкости содержится ≤ 20 лейкоцитов/мкл (одна пятая из которых могут быть полиморфо-ядерными лейкоцитами). Содержание белка в спинномозговой жидкости при отсутствии менингита более изменчиво: доношенные дети содержат < 100 мг/дл, в то время как у недоношенных детей этот показатель составляет до 150 мг/дл. Содержание глюкозы в СМЖ при отсутствии менингита составляет 75% от значений в сыворотке крови, измеренных в то же время. Этот показатель может снижаться до 20-30 мг/дл (1,1-1,7 ммоль/л). Бактериальный менингит был диагностирован с помощью культурального исследования у новорожденных с нормальными показателям СМЖ, демонстрируя, что нормальные значения СМЖ не исключают диагноз менингита.
Вентрикулит у детей возникает в том случае, если антибактериальная терапия неэффективна. Диагноз вентрикулита ставят при наличии больше лейкоцитов при вентрикулярной пункции, чем при спинномозговой, при положительном окрашивании по Граму или по результатам культуральных тестов ликвора из желудочков, а также при повышенном давлении в желудочках мозга. При подозрении на вентрикулит или абсцесс мозга диагностике может помочь ультрасонография или МРТ, или КТ с контрастированием, расширенные желудочки также подтверждают наличие вентрикулита.
Без лечения смертность от бактериального менингита новорожденных приближается к 100%. При проведении лечения на прогноз влияет масса тела при рождении, тяжесть состояния ребенка и клинических проявлений. Уровень смертности среди новорожденных, которых лечили от бактериального менингита, составляет 5-20%. Микроорганизмы, вызывающие васкулит или абсцесс мозга (некротический менингит), могут обусловливать смертность до 75%. Неврологические осложнения (например, гидроцефалия, потеря слуха, умственная отсталость) развиваются у 20-50% выживших детей, имевших неблагоприятный прогноз вследствие того, что возбудителями были грамотрицательные кишечные бациллы.
Прогноз также частично зависит от числа микроорганизмов, выявленных в СМЖ на момент постановки диагноза. Продолжительность получения положительных результатов культуральных тестов СМЖ имеет прямую корреляцию с частотой осложнений. Обычно, культура СМЖ новорожденных с инфекцией, вызванной стрептококками группы B, становится стерильной в течение первых 24 ч антимикробной терапии. При менингите грамотрицательной этиологии культуральные тесты остаются положительными дольше — в среднем 2 дня.
Смертность при менингите, вызванном стрептококками группы B, значительно ниже, чем при раннем сепсисе, вызванном этими же возбудителями.
Эмпирически: ампициллин + гентамицин, цефотаксим или оба препарата с последующим определением специфической антибиотикочувствительности
Начальное эмпирическое лечение зависит от возраста пациента и по-прежнему обсуждается. Для новорожденных многие эксперты рекомендуют применять ампициллин с аминогликозидами (см. Таблицу рекомендованной дозировки некоторых аминогликозидов для новорожденных [Table ed Dosages of Select Aminoglycosides for Neonates]). При подозрении на менингит, вызванный грамотрицательным возбудителем, также добавляют цефалоспорины 3-го поколения (например, цефотаксим) пока результаты культурального исследования и чувствительности не будут доступны. Тем не менее, устойчивость может развиваться быстрее при регулярном применении цефотаксима для эмпирической терапии, а длительное использование цефалоспоринов 3-го поколения является фактором риска развития инвазивного кандидоза. Ампициллин активен в отношении стрептококков группы B, энтерококков и Listeria. Гентамицин обеспечивает синергизм в отношении этих организмов, а также лечит многие инфекции, вызванные грамотрицательной флорой. Цефалоспорины третьего поколения обладают достаточной активностью в отошении большинства грамотрицательных микроорганизмов.
Госпитализированные новорожденные, ранее получавшие антибиотики (например, при сепсисе с ранним началом), могут иметь резистентные микроорганизмы; грибковые заболевания могут также возникать после длительной госпитализации у новорожденных без врожденной инфекции. Больным новорожденным с внутрибольничной инфекцией необходимо сначала ввести ванкомицин (см. Таблица дозирования ванкомицина для новорожденных [Table Vancomycin Dosage for Neonates]) плюс аминогликозиды вместе с цефалоспоринами 3-го поколения или без них либо карбапенемами, активными в отношении Pseudomonas aeruginosa, такими как цефепим или меропенем, в зависимости от тяжести менингита.
Антибиотикотерапию корректируют после получения результатов культурального исследования СМЖ и данных о чувствительности микроорганизмов. Не следует использовать результаты окрашивания по Граму для сужения спектра действия, пока не станут известны результаты посева.
Рекомендованное стартовое лечение менингита, вызванного стрептококками группы Б (GBS meningitis), у новорожденных в возрасте < 1 недели, включает применение пенициллина G в дозе 100 000 единиц/кг внутривенно каждые 6 ч или ампициллина в дозе 100 мг/кг внутривенно каждые 8 ч для детей ≤ 7 дней или 75 мг/кг каждые 6 ч для детей > 7 дней. Кроме того, гентамицин назначается для достижения синергизма в дозе, соответствующей возрастной норме ({blank} Рекомендованные дозировки некоторых аминогликозидов для новорожденных). При выявлении клинического улучшения или стерильной СМЖ применение гентамицина можно прекратить.
При инфекциях, вызванных энтерококками или L. monocytogenes, лечение, как правило, состоит из ампициллина в комбинации с гентамицином в течение всего курса.
Менингит, вызванный грамотрицательными бактериями, трудно поддается лечению. При применении традиционной схемы ампициллина с аминогликозидами смертность может достигать 15-20% с высоким уровнем осложнений у выживших. Следует применить цефалоспорины 3-го поколения (например, цефотаксим) у новорожденных с доказанным грамотрицательным менингитом. При подозрении на наличие антибиотикорезистентности можно использовать аминогликозиды и цефалоспорины 3-го поколения или бета-лактамы широкого спектра (например, меропенем) до установления чувствительности.
Парентеральное введение препаратов при грамположительном менингите продолжают в течение как минимум 14 дней, а при тяжелом грамположительном или грамотрицательном менингите — как минимум 21 день. Внутрижелудочковое введение антибиотиков не рекомендуется.
Поскольку менингит может рассматриваться как часть продолжающегося неонатального сепсиса, для лечения этого заболевания у новорожденных также нужно применять дополнительные меры, используемые при лечении сепсиса у новорожденных. Глюкокортикоиды при лечении менингита у новорожденных не применяют. У пациентов следует четко отслеживать неврологические осложнения в течение раннего детства, в том числе нейросенсорную потерю слуха.
Наиболее распространенными причинами являются стрептококки группы В, E. coli, и L. monocytogenes.
Проявления часто неспецифические (например, нестабильность температуры, дыхательная недостаточность, желтуха, апноэ).
Хотя признаки со стороны ЦНС (например, летаргия, судороги, рвота, раздражительность) могут присутствовать, классические симптомы, такие как выпуклый родничок или его набухание и ригидность затылочных мышц не являются распространенными.
Культуральное исследование СМЖ имеет решающее значение, потому что некоторые новорожденные с менингитом имеют нормальные показатели в СМЖ (например, уровни лейкоцитов, белка и глюкозы).
Эмпирическое лечение начинают с применения ампициллина, гентамицина и цефотаксима, с последующим назначением препаратов в соответствии с результатами культурального исследования и тестирования на чувствительность.
Глюкокортикоиды при менингите у новорожденных не применяют.
Источник
Менингит у детей
Менингит у детей — инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
Общие сведения
Менингит у детей — нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.
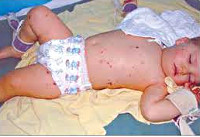
Менингит у детей
Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит — воспаление всех мозговых оболочек; пахименингит — преимущественное воспаление твердой мозговой оболочки; лептоменингит — сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит — изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность — при менингококковой, дыхательная недостаточность — при пневмококковой, тяжелая диарея — при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
Наиболее типичным для менингита у детей является менингеальный синдром. Ребенок лежит на боку, с запрокинутой головой; руками, согнутыми в локтях и ногами, согнутыми в тазобедренных суставах («поза взведенного курка»). Отмечается повышенная чувствительность к различным раздражителям: гиперестезия, блефароспазм, гиперакузия. Характерным признаком служит ригидность затылочных мышц (невозможность прижать подбородок ребенка к грудной клетке из-за напряжения затылочных мышц). Вследствие повышенного внутричерепного давления у грудных детей отмечается напряжение и выбухание большого родничка, выраженная венозная сеть на голове и веках; при перкуссии черепа возникает звук «спелого арбуза». К характерным для менингита у детей оболочечным знакам относятся симптомы Кернига, Брудзинского, Лессажа, Мондонези, Бехтерева.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения — пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости — детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Источник