Краснуха когда перестает быть заразным
Содержание статьи
Краснуха у детей и беременных. Вирус краснухи – как развивается болезнь. Осложнения, симптомы и профилактика болезни. Краснуха при беременности – возможные осложнения
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Краснуха — острое инфекционное заболевание, вирусной природы, для которого характерно появление специфических высыпаний на коже, увеличение лимфатических узлов, умеренная интоксикация с кратковременной лихорадкой.
Причина
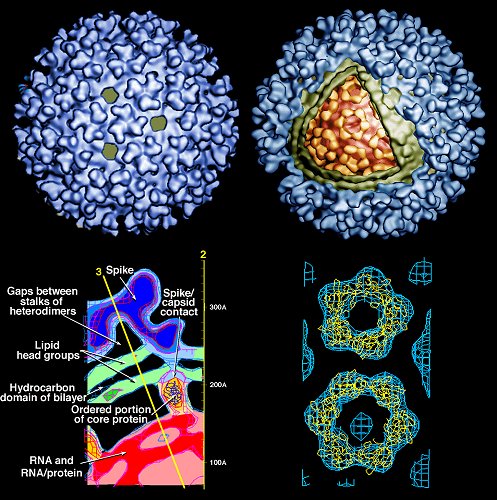 Возбудитель заболевания РНК — содержащий вирус (род Rubivirus, семейство Togoviridae). Попадая в клетку, вирус полностью подчиняет себе её метаболизм, превращая в фабрику вирусов. Вирус краснухи быстро погибает во внешней среде. При температуре 18-20 °C градусов разрушается через 2-3 часа, кипячение уничтожает вирус за несколько минут. Быстро разрушается под действием прямых солнечных лучей, высушивание, растворителей. Может сохраняется до 2 лет при температуре -70°C.
Возбудитель заболевания РНК — содержащий вирус (род Rubivirus, семейство Togoviridae). Попадая в клетку, вирус полностью подчиняет себе её метаболизм, превращая в фабрику вирусов. Вирус краснухи быстро погибает во внешней среде. При температуре 18-20 °C градусов разрушается через 2-3 часа, кипячение уничтожает вирус за несколько минут. Быстро разрушается под действием прямых солнечных лучей, высушивание, растворителей. Может сохраняется до 2 лет при температуре -70°C.
Механизм развития заболевания
Вирус с капельками слюны и слизи попадает в организм через дыхательные пути. Часть вирусов сразу проникает в кровь, тем самым активирует иммунитет. Вирусы внедряются в лейкоциты, приводя к их гибели, что отражается в общем анализе крови снижением лейкоцитов (лейкопения). По лимфатическим путям вирус попадает в лимфатические узлы, где усиленно размножается. Это проявляется увеличенными шейными и затылочными лимфоузлами еще в самом начале заболевания. Затем вирус начинает поступать в кровь и разносится по всему организму. Вирус преимущественно внедряется в молодые делящиеся клетки. Одним из объяснений появления сыпи является непосредственное действие вируса на клетки кожи. Кроме того в процессе иммунной защиты формируются специфические циркулирующие иммунные комплексы (ЦИК), которые так же способствуют высыпаниям и развитию артрита.
Единожды перенесенная инфекция краснухи обеспечивает пожизненный иммунитет к этому заболеванию. Это происходит благодаря выработке организмом специальных антител к вирусу. Данные антитела на протяжении долгого времени хранят информацию о вирусе и при повторном попадании вируса в организм они незамедлительно его нейтрализуют.
Сколько времени больной краснухой заразен?
Больной начинает выделять вирус в окружающую среду за 1-2 неделю до появления высыпаний и до 2-3 недель после окончания периода высыпания. Но после 5-ти дней от появления сыпи больной уже не представляет опасности для окружающих (количество выделяемого вируса слишком мало для заражения).
Пути передачи инфекции
Заболевание передается в основном воздушно-капельным путем. Наиболее частые случаи краснухи в зимнее время и начало весны. Это обусловлено тем, что в это время вирус более длительно способен сохранятся во внешней среде, а так же большой скученностью людей в закрытых помещениях. Преимущественно болеют краснухой дети до 7 лет. К совершеннолетию у 80-85 % людей уже имеются защитные антитела к этому заболеванию.
Симптомы
 Симптомы зависят от периода заболевания. Всё время заболевания разделено на 4 периода: инкубационный, продромальный, разгар заболевания, выздоровление.
Симптомы зависят от периода заболевания. Всё время заболевания разделено на 4 периода: инкубационный, продромальный, разгар заболевания, выздоровление.
- Инкубационный период. Это период от момента заражения (попадания вируса в организм) до начала неспецифических проявлений болезни. На данном этапе симптомы заболевания отсутствуют. Продолжительность периода от 10 до 25 дней.
- Продромальный период. Период от начала неспецифических симптомов до появления симптомов свойственных данному заболеванию. Продолжительность периода 1- 3 дня.
- Неспецифические симптомы (легкое познабливание, сонливость, першение в горле, покашливание, небольшой ринит и др.).
- Разгар заболевания (в этот период проявляются симптомы характерные для краснухи)
- Появление сыпи
Характеристика сыпи: появляется вначале за ушами, затем на лице и за несколько часов покрывает всё тело. Сыпь имеет вид бледно- розовых круглых пятен с небольшим возвышением в середине (макуло-папулезная сыпь), размеры от точки до просяного зерна. Обычно сыпь на лице гуще, пятна крупнее, чем на туловище. Места, где сыпь наиболее обильна это: разгибательные поверхности рук, бедра, ягодицы. Сыпи нет на ладонях и подошвах. Возможен легкий зуд. Элементы сыпи на время исчезают при надавливании на них. Сыпь сохраняется непродолжительно — от нескольких часов до 2-3, максимум 4 дней. Более продолжительное время сыпь сохраняется на спине и на конечностях. Обычно сыпь проходит, не оставляя следов.
- Увеличение лимфатических узлов
Лимфатические узлы увеличиваются еще в продромальном периоде и сохраняются на протяжении нескольких недель после исчезновения всех клинических проявлений заболевания. Первыми увеличиваются шейные и затылочные лимфатические узлы, остальные позже на фоне высыпаний( грудные, подмышечные, локтевые, бронхиальные, мезентериальные и др.) Размеры от горошины до вишневой косточки редко до размеров ореха. Узлы безболезненны (кроме задних ушных узлов), кожа над ними не изменена, не нагнаиваются.
- Интоксикация
Даже в период высыпаний интоксикация при краснухе небольшая. Температура редко достигает 38-39,5 °C . У большинства к моменту исчезновения высыпаний нормализуется температура, аппетит, сон, общее состояние.
- Катаральные явления
Впервые дни на фоне высыпаний возможны: першение в горле, ларингит, бронхит, которые вскоре исчезают.
- Другие симптомы
Возможны: боли в животе, диарея, небольшое снижение артериального давления, небольшое увеличение селезенки и печени.
При классическом варианте болезни краснуха протекает преимущественно легко.
Краснуха при беременности, врожденная краснуха.
 Врожденная краснуха развивается у плода, когда мать переносит острую краснушную инфекцию. Чем более ранний срок беременности у матери, тем тяжелее осложнения у ребенка. Это объясняется тем, что только в поздние сроки беременности материнские антитела против вируса способны в достаточном количестве проходить через плаценту и нейтрализовать вирусы, попавшие в кровь плода. При заражении краснухой в первые 8 недель беременности процент инфицирования ребенка составляет 60 — 100%, а после 12 недель только 7-12%. Краснуха в ряде случаев становится причиной самопроизвольных абортов, мертворождения, и рождения ребенка с различными пороками развития. Возможные нарушения со стороны организма ребенка можно разделить на стойкие и временные.
Врожденная краснуха развивается у плода, когда мать переносит острую краснушную инфекцию. Чем более ранний срок беременности у матери, тем тяжелее осложнения у ребенка. Это объясняется тем, что только в поздние сроки беременности материнские антитела против вируса способны в достаточном количестве проходить через плаценту и нейтрализовать вирусы, попавшие в кровь плода. При заражении краснухой в первые 8 недель беременности процент инфицирования ребенка составляет 60 — 100%, а после 12 недель только 7-12%. Краснуха в ряде случаев становится причиной самопроизвольных абортов, мертворождения, и рождения ребенка с различными пороками развития. Возможные нарушения со стороны организма ребенка можно разделить на стойкие и временные.
- Стойкие врожденные повреждения плода формируются преимущественно при заражении в I триместре беременности. Выделяют синдром врожденной краснухи, к которому относятся:
- Пороки сердечно — сосудистой системы (не заращение артериального протока, стеноз легочного ствола, дефекты сердечных перегородок)
- Поражение глаз (врожденная глаукома, ретинопатия, микрофтальмия, жемчужно ядерная катаракта)
- Поражение ЦНС (аутизм, умственная отсталость, микроцефалия, параплегия, задержка умственного развития)
- Поражение органа слуха (глухота)
- Другие возможные пороки: заячья губа, волчья пасть, аномалии почек, микроцефалия.
- Временные нарушения характерны при заражении в конце III триместра, незадолго до родов.
- Низкая масса при рождении
- Тромбоцитопеническая пурпура
- Увеличение печени и селезенки
- Большой передний родничок
- Поражение костей
- Менингоэнцефалит
- Краснусный пневмонит
- Гемолитическая анемия
- Гепатит
Осложнения краснухи
Развитие осложнений наблюдается редко.
Возможны:
- Легко протекающий артрит мелких и средних суставов
- Ангины, отит, бронхит, пневмония
- Тромбоцитопеническая пурпура
- Энцефалит (редко). Симптомы: появляется после усиления сыпи, резко повышается температура, судороги, нарушение сознания. Может стать причиной летального исхода.
- Менингит (серозный)
- Полиневриты
Диагностика
Общий анализ крови
- Лейкоциты: снижены (часто до 3·109/л и менее)
- Лимфоциты: повышены
- Эозинофилы: незначительно повышены
- Тромбоциты: снижены
- СОЭ: в норме
Специфическое исследование
Для постановки диагноза краснухи наиболее информативными считаются серологические методы диагностики:
- Реакция связывания комплемента (РСК)
- Реакция иммунофлюоресценции (РИФ)
- Иммуноферментный анализ (ИФА)
Данные методы определяют специфические антитела выработанные организмом против вируса кори. Количественный и качественный анализ полученных антител позволяют судить о возбудителе заболевания, времени заражения и периоде инфекционного процесса.
- ПЦР — наиболее точный метод определения возбудителя заболевания, так как основан на выявлении генетического материала вируса в организме больного. Метод высоко достоверен в определении врожденной краснухи.
Важный момент в постановке диагноза краснуха является анализ эпидемиологических данных. А именно недавно зарегистрированные случаи инфекционного заболевания среди окружения.
Профилактика
Общая профилактика
Общая профилактика заключается в своевременном выявлении больных, из изоляции и лечении.
- Изоляция в течении 5 дней от момента появления сыпи
- Дети контактировавшие с больными не допускаются в садик, школу на протяжении 3 недель от момента контакта.
Специфическая профилактика (вакцинация)
- Вакцинируют в возрасте 1 год и 6 лет, девочки 13 лет не болевшие краснухой и без данных о проведенной вакцинации
- Рекомендуется вакцинация женщин детородного возраста, которые не болели краснухой, не вакцинированные, с низкой концентрацией антител против краснухи.
- Женщинам после вакцинации необходимо предохранятся от беременности на протяжении 3 месяцев.
- Беременным вакцинация противопоказана!
Вакцины:
- Рудивакс (Франция);
- Живая ослабленная вакцина против краснухи (Индия);
- Живая ослабленная вакцина против краснухи (Хорватия);
- Культуральная живая ослабленная вакцина против краснухи (Россия);
- M-M-PII,- комбинированная вакцина против краснухи, кори, паротита (Голландия);
- Приорикс — комбинированная вакцина против краснухи, кори, паротита (Бельгия).
В целях профилактики врожденной краснухи и её тяжелых осложнений, женщинам заболевших краснухой или находившихся в контакте с больными краснухой (не вакцинированных и не болевших краснухой), рекомендуют прервать беременность.
Лечение
Лечение типичной краснухи проводится в домашних условиях без применения медикаментозных средств.
- Постельный режим хотя бы на время высыпаний.
- Особые ограничения в диете не требуются, рекомендуется исключить острые и раздражающие слизистую пищеварительного тракта блюда.
- Витамины в виде свежих фруктов, овощей, соков.
- При тяжелом течении болезни, возникновении осложнений или при невозможности изолировать больного необходима госпитализация.
- Антибиотики назначаются только в случаи развития бактериальных осложнений или если есть угроза активации хронических очагов инфекции.
- Противовирусной терапии нет. Так как вирус практически исчезает из крови к моменту появления сыпи, а это, то время когда обычно ставится диагноз.
Лечение осложнений
- При артритах: нестероидные противовоспалительные (деклофенак, индометацин и др.)
- При энцефалите: кортикостеройды (дексаметозон, преднизолон), противосудорожные препараты (мидазолам, диазепам, и др.), диуретики (фуросемид.), кислородотерапия и др.
Прогноз
Заболевание преимущественно протекает легко и заканчивается полным выздоровлением. Однако при развитии тяжелых осложнений как энцефалит возможен и летальный исход. Прогноз для беременных не столь благоприятен, особенно если это ранний срок беременности. Высокий риск развития тяжелых пороков развития у плода.
Краснуха у детей: вирус, пути передачи, инкубационный период, носительство и иммунитет
Симптомы краснухи у детей
Лечение краснухи у детей
Краснуха у взрослых
Краснуха при беременности
Источник
Краснуха
Краснуха — острое вирусное инфекционное заболевание с воздушно-капельным путем передачи.
Возбудитель
РНК — вирус семейства Tagaviridae рода Rubivirus, нестоек во внешней среде.
Источник инфекции
Заболевший краснухой, а также дети с синдромом врожденной краснухи.
Пути передачи
Воздушно-капельный, трансплацентарный (от матери плоду во время беременности).
Группы риска
Особую опасность краснуха представляет для беременных в связи с высоким риском инфицирования плода, влекущее за собой у них множественные пороки развития.
Инкубационный период
Симптомы краснухи появляются спустя 11-21 день с момента инфицирования.
Период заразности
Инфицированный человек становится заразным уже за 4 — 5 дней до появления симптомов. Продолжается период заразности до 5 — 7 дней после появления сыпи (в целом — около двух недель).
У детей с врожденной краснухой вирус может выделяться в течение 8-12 мес и более (до 2 лет) после рождения.
Клиника
Симптомы краснухи:
- незначительная лихорадка
- мелкая пятнисто-папулезная сыпь, преимущественно на разгибательных поверхностях конечностей, спине и ягодицах
- катаральные явления в горле
- увеличение затылочных лимфоузлов
- боли в суставах (редко).
Инфицирование краснухой во время беременности может привести к развитию внутриутробной инфекции, которая может закончиться потерей беременности или развитием синдрома врожденной краснухи, при котором формируются врожденные дефекты плода, пороки сердца, поражения глаз (катаракта, врожденная глаукома и др.), снижению умственного развития ребёнка, снижению слуха.
Чем опасно заболевание
Инфекция особенно опасна в первом триместре беременности, в связи с вероятностью поражения вирусом эмбриона или плода. Особенно опасно инфицирование в первом триместре беременности.
Диагностика
Диагноз краснухи устанавливается на основании клинической картины, лабораторных данных (определение титра IgM к вирусу краснухи), а также эпидемиологической связи с другими подтвержденными случаями краснухи.
Лечение
Специфического лечения краснухи нет, лечение симптоматическое. Обычно лечение проводится на дому. Исключение — тяжёлое течение заболевания.
Профилактика
Профилактика краснухи — проведение плановой вакцинации в соответствии с Национальным календарем профилактических прививок.
Схема вакцинации детей
Для вакцинации используется как моновакцина, так и трехвалентная (корь, паротит, краснуха).
Вакцинация проводится в 12 месяцев, ревакцинация — в 6 лет.
Вакцинация и ревакцинация против краснухи также проводится детям от 1 года до 18 лет (включительно), женщинам от 18 до 25 лет (включительно), не болевшим, не привитым, привитым однократно против краснухи, не имеющим сведений о прививках против краснухи.
Противопоказания к вакцинации
- тяжелая аллергическая реакция на аминогликозиды
- сильная реакция на предыдущее введение вакцины (температура тела более 40*С, отек и покраснение в месте инъекции более 8 см в диаметре)
- анафилактическая реакция на яичный белок
- иммунодефицитные состояния, злокачественные заболевания крови, новообразования
- беременность
Реакция на введение вакцины
В большинстве случаев прививка против краснухи переносится хорошо, в некоторых случаях спустя 5-12 дней могут появиться незначительные катаральные явления (насморк, кашель), возможно повышение температуры до 38*С. В очень редких случаях возникает немногочисленная сыпь.
Неспецифическая профилактика
Неспецифическая профилактика заключается в исключении контактов с заболевшими краснухой, а также в соблюдении правил личной гигиены.
Источник
Краснуха
Краснуха — это инфекция, которая в основном поражает кожу и лимфатические узлы.
Заболевание вызывается вирусом краснухи (долгое время считалось, что краснуха — легкий вариант течения кори, однако позже наука научилась различать эти болезни), передается воздушно-капельным путем, через частички слюны чихающего больного человека. Кроме того, вирус краснухи может передаваться трансплацентарно, то есть от беременной женщины к плоду.
Обычно краснуха протекает довольно легко, осложнения вызывает редко, хотя встречаются и краснушные энцефалиты, и даже случаи с летальным исходом. Основная медицинская опасность краснухи — инфицирование беременных женщин, поскольку вирус краснухи может вызывать синдром врожденной краснухи у плода.
До того, как вакцина против краснухи стала доступной в 1969 году, эпидемии заболевания происходили каждые 6-9 лет, обычно среди детей в возрасте 5-9 лет, наряду с множеством случаев врожденной краснухи (то есть глухоты, пороков сердца и других физических дефектов у новорожденных детей, матери которых переболели краснухой во время беременности). Благодаря массовой иммунизации, случаев краснухи и синдрома врожденной краснухи стало несравнимо меньше.
Большинство случаев краснухи в настоящее время возникает не у детей, а у молодых невакцинированных взрослых.
Симптомы
Болезнь обычно начинается с одного-двух дней легкой лихорадки (до 38 °C) и опухших болезненных лимфатических узлов, как правило, в задней части шеи или за ушами. Затем на лице появляется бледно-розовая пятнистая сыпь, которая распространяется вниз. По мере того, как она распространяется на нижние части тела, лицо обычно уже очищается.
Сыпь при краснухе часто является первым признаком болезни, которую замечает родитель. Она может выглядеть как многие другие вирусные высыпания, проявляясь в виде розовых или светло-красных пятен, которые могут сливаться, образуя пятна равномерного цвета. Сыпь может чесаться и держится до 3 дней. Когда сыпь исчезает, на ее месте может оставаться мелкопластинчатое шелушение.
Другие симптомы краснухи (чаще встречаются у подростков и взрослых) могут включать головную боль, потерю аппетита, легкий конъюнктивит (воспаление слизистой оболочки век и глазных яблок), заложенность или отделяемое из носа, увеличение лимфатических узлов в других частях тела.
Если краснухой заболеет беременная женщина, у нее может возникнуть синдром врожденной краснухи с разрушительными последствиями для развивающегося плода. Дети, инфицированные краснухой до рождения, подвержены риску нарушения роста, дефектов интеллекта, пороков сердца и глаз, глухоты, проблем с печенью, селезенкой и костным мозгом.
Сыпь при краснухе обычно держится 3 дня. Лимфатические узлы могут оставаться увеличенными в течение недели или более, а боль в суставах может длиться свыше 2 недель. Дети, больные краснухой, обычно выздоравливают в течение 1 недели, но взрослым может потребоваться больше времени.
Заразность
Вирус краснухи передается от человека к человеку через крошечные капли жидкости из носа и горла при чихании и кашле. Люди, болеющие краснухой, наиболее заразны в период 1 недели (и более) до появления сыпи, а также до 1 недели после ее появления. Тот, кто инфицирован, но не имеет симптомов, тоже может распространять вирус.
Младенцы с синдромом врожденной краснухи могут выделять вирус с мочой и с носовой слизью в течение года и даже более, а значит могут заражать непривитых людей.
Профилактика
Краснуху можно предотвратить с помощью вакцины. Эта прививка входит в календари всех стран, имеет решающее значение для сдерживания распространения болезни и предотвращения врожденных дефектов у плода, вызванных синдромом врожденной краснухи.
Первую дозу вакцины обычно вводят детям в возрасте 12 месяцев в рамках плановой иммунизации против кори, эпидемического паротита и краснухи. Вторую дозу обычно вводят в возрасте 6 лет. Допустимо вводить вторую дозу вакцины через 6 месяцев от первой или даже через 1 месяц, если нам известно, что ребенок подвергается повышенному риску заражения болезнью.
Вакцину против краснухи нельзя вводить беременным женщинам или женщинам, которые планируют забеременеть в течение 1 месяца после вакцинации. Если вы думаете о беременности, убедитесь, что у вас есть иммунитет к краснухе — сделайте анализ крови или найдите документы о введенных вам вакцинах (у вас должно быть две дозы вакцины). Если иммунитета нет, вам следует сделать прививку как минимум за 1 месяц до беременности.
Лечение краснухи у детей и взрослых
Лечения краснухи не существует. Все что мы можем — облегчать симптомы и следить за осложнениями.
Краснуха не лечится антибиотиками!
Любая беременная женщина, перенесшая краснуху, должна немедленно обратиться к своему акушеру.
Чтобы облегчить дискомфорт после прививки, вы можете дать ребенку парацетамол или ибупрофен. Помните, что ни в коем случае нельзя давать аспирин ребенку с вирусным заболеванием, так как его использование в таких случаях связано с развитием синдрома Рейе.
Автор:

Источник