Краснуха и токсоплазмоз во время беременности
Содержание статьи
Врага нужно знать в лицо. TORCH-инфекции — что это такое?
Болезнь — состояние малоприятное. И вдвойне неприятно, если она поражает беременную женщину, ответственную не только за свою жизнь, но и за жизнь и здоровье еще не родившегося малыша. Особенно опасны в этом смысле инфекции: простая логика подсказывает, что если инфекционным заболеванием можно заразить и заразиться, то опасность распространяется и на плод, фактически составляющий единое целое с материнским организмом. Врага надо знать в лицо, поэтому поговорим немного об инфекциях во время беременности.
Как известно, инфекция инфекции рознь. И ОРЗ, и, например, гепатит С равным образом относятся к классу инфекционных заболеваний. Среди инфекций есть группа особенно коварных болезней, порой относительно безобидных в случае заболевания взрослых и даже детей, но представляющих громадную опасность для плода. В идеале (увы, не всегда достижимом) определять наличие/отсутствие в организме антител1 к таким инфекциям лучше еще до зачатия. И уж во всяком случае необходимо пройти соответствующее обследование в возможно более ранние сроки беременности. Речь идет прежде всего о четырех инфекциях: токсоплазмозе (TOxoplasmosis), краснухе (Rubella), цитомегаловирусе (Cytomegalovirus) и герпесе (Herpes), входящих в так называемую группу инфекций TORCH (по первым буквам латинских названий каждой из входящих в группу инфекций). Сейчас всем беременным женщинам рекомендуется проводить обследование крови на наличие антител к краснухе, цитомегаловирусу и токсоплазмозу, желательно (особенно при угрозе прерывания беременности или повторяющихся выкидышах) определить и уровень антител к вирусу герпеса в крови.
Что же представляет собой каждая из TORCH-инфекций?
ТОКСОПЛАЗМОЗ
Это весьма распространенное паразитарное заболевание (возбудитель — внутриклеточный паразит, называемый «токсоплазма»), которым инфицировано около 30% населения земного шара. Первичный источник инфекции — кошки. С испражнениями они выделяют токсоплазму во внешнюю среду, где она может сохраняться месяцами. Это приводит к заражению многих видов животных и птиц, у которых токсоплазма «живет» в мышцах и во внешнюю среду не выделяется. Поэтому передача инфекции человеку нередко происходит через сырое (недоваренное или недожаренное) мясо: говядина инфицирована в 30%, свинина — в 40%, куриное мясо — в 100% случаев. Кроме того, человек может заразиться при контакте с кошачьими испражнениями, с землей и песком, загрязненными ими. Токсоплазма может долгое время существовать в мышечной ткани в неактивной форме (заболевание нередко возникает даже через несколько лет после заражения). Человек, заболевший токсоплазмозом, для окружающих не опасен — передача через кровь, воздушно-капельным и половым путями исключена.
Хронический токсоплазмоз (а болезнь в большинстве случаев приобретает хроническую форму) чреват поражениями нервной системы; нередко поражаются мышцы и глаза.
Самое опасное — впервые «подхватить» токсоплазмоз во время беременности. Токсоплазма, находящаяся в крови в активном периоде инфекции, может проникать через плаценту, что представляет большую опасность для плода на сроках беременности до 12 недель, поскольку очень велика вероятность, что малыш появится на свет с врожденным токсоплазмозом, а это грозит очень серьезными последствиями для его дальнейшего развития. При заражении до беременности токсоплазма, с током крови практически сразу занесенная в ткани и осевшая там, уже не представляет опасности для малыша.
Для предотвращения заражения токсоплазмозом очень важно — как ни банально это звучит — соблюдать правила личной гигиены. Следует избегать контактов с испражнениями кошек. Мясные блюда непременно должны подвергаться достаточно продолжительной термической обработке. После приготовления блюд из сырого мяса нужно очень тщательно мыть руки.
КРАСНУХА
Источник инфекции при краснухе — больной человек. Передается заболевание воздушно-капельным путем. Основное проявление болезни — мелкая пятнисто-папулезная 2 сыпь, которая проявляется практически одновременно на всей поверхности кожи. «Излюбленные» места локализации сыпи — локтевые сгибы и подколенные ямки, суставы, спина, ягодицы. Сыпь держится недолго, обычно 2-3 дня, при этом общее состояние удовлетворительное, температура не выше 38°С. В течении любого инфекционного заболевания существует так называемый инкубационный период, когда у зараженного человека отсутствуют какие бы то ни было проявления болезни. Так вот, при краснухе этот бессимптомный период продолжается от 11 до 24 дней, причем опасность для окружающих больной человек представляет начиная с 7-го дня после заражения (сыпи еще нет!) и до 6-го дня с момента появления сыпи.
Вирус краснухи «любит» ткани эмбриона. В первые три месяца беременности вирус чаще поражает нервную ткань плода, ткани глаза, сердце. Нарушения бывают настолько серьезны, что если женщина переболела краснухой в первом триместре, рекомендуют прерывание беременности. Заболевание матери во втором и третьем триместрах обычно не влечет за собой непоправимых аномалий развития плода, однако возможно его отставание в росте. Рекомендуется провести общеукрепляющую терапию, профилактику недостаточности плаценты. При заражении на последнем месяце беременности ребенок может родиться с клиническими проявлениями болезни (врожденная краснуха). В последнем случае болезнь протекает так же, как у детей, заразившихся вне материнской утробы, и не чревата столь трагическими последствиями, как при заражении в начале беременности.
Если беременная женщина имела контакт с больным краснухой, то в обязательном порядке проводится обследование крови на наличие антител против краснухи. При обнаружении признаков острого инфицирования в первом триместре, как уже было сказано, рекомендуется прерывание беременности. Если по анализу крови видно, что женщина переболела краснухой раньше, прерывать беременность нет необходимости.
В США, Франции и в некоторых других странах девочкам до 14 лет проводится вакцинация против вируса краснухи в обязательном порядке. Учитывая тяжелые последствия краснухи, перенесенной во время беременности, и высокий риск возникновения пороков развития у плода, во Франции даже брак не регистрируется, если женщина не прошла вакцинацию против краснухи.
ЦИТОМЕГАЛОВИРУС
По каким-то — до сих пор до конца не выясненным — причинам современная цивилизация породила (или выявила?) заболевания, о которых до XX в. человечество не ведало. Их так и назвали — «болезни цивилизации». Цитомегаловирусная инфекция — одна из них.
Цитомегаловирус (ЦМВ) может присутствовать в организме человека всю жизнь — в слюне, моче, семенной жидкости, выделениях из половых органов, грудном молоке, крови. Вирус передается половым путем, при переливаниях крови, может передаваться от матери к ребенку при грудном вскармливании. По некоторым данным, инфицированность женщин детородного возраста составляет около 80%. Клинические проявления ЦМВ-инфекции зависят от состояния иммунитета человека. Для человека с эффективным иммунитетом ЦМВ практически не представляет опасности. Иными словами, проникновение вируса в организм вовсе не обязательно влечет за собой болезнь. Для ЦМВ-инфекции характерен феномен айсберга: лишь у небольшого числа инфицированных выявляют симптомы заболевания (при этом очень многие переносят ЦМВ-инфекцию как обычную простуду), большая же часть инфицированных людей не болеет. Большинство людей не подозревают, что инфицированы, не ведают, когда и от кого заразились, не знают, что они представляют опасность как переносчики вируса. Однако если иммунитет человека по тем или иным причинам значительно ослаблен, вирус активизируется и может поражать практически все системы организма и отдельные органы.
К плоду ЦМВ проникает через плаценту. Так же как и в случае с токсоплазмозом, самое опасное — впервые заразиться ЦМВ во время беременности, особенно в течение первых 12 недель, когда очень высок риск развития пороков у плода (до 31%, по данным французских исследователей). Если же женщина переболела до наступления беременности, даже при активном выделении вируса этот риск снижается до 2%. К сожалению, риск первичного заражения матери во время беременности достаточно высок, так как у каждой второй женщины отсутствуют антитела к этому вирусу. В случае проникновения вируса к плоду ребенок может появиться на свет с врожденной ЦМВ-инфекцией, которая может повлечь за собой врожденные пороки развития или аномалии разной степени тяжести, проявляющиеся на втором-пятом году жизни ребенка.
Внутриутробное инфицирование чаще всего протекает незаметно, практически никаких симптомов у матери не наблюдается, ультразвуковое исследование плода тоже редко выявляет факт инфицирования.
Считается, что беременным, у которых до наступления беременности в крови были обнаружены антитела, постоянное наблюдение не требуется. Если до наступления беременности антитела не были обнаружены, рекомендуется ежемесячное исследование крови, которое не позволит упустить первичное заражение, наиболее опасное для плода.
ГЕРПЕС
Герпес — это целая группа вирусных инфекционных заболеваний. Различают вирусы герпеса I и II типов. Известная всем «простуда на губах» в 70% случаев вызывается вирусом герпеса I типа, тогда как половые органы в основном поражает вирус герпеса II типа (те же 70%). Проявления герпетических инфекций как I, так и II типа сводятся к поражениям кожи и слизистых оболочек (в том числе и половых органов), а также центральной нервной системы, глаз, внутренних органов. В случае повторяющихся угроз прерывания беременности и привычного невынашивания стоит подумать (т.е. сдать соответствующие анализы!) о возможности наличия вируса в организме без проявлений заболевания.
Герпес передается воздушно-капельным и половым путем, кроме того — что очень важно — через плаценту инфекция от матери может переходить к плоду. Если во время беременности женщина впервые заражается герпесом, соответствующие защитные антитела на момент заболевания в ее организме отсутствуют. В таких случаях герпес чрезвычайно опасен для плода. Опаснее всего инфицирование в первой половине беременности, так как в этом случае высока вероятность неразвивающейся беременности и выкидышей из-за фатальных повреждений плода. При первичном заражении в более поздние сроки могут быть поздние выкидыши, преждевременные роды.
Вероятность заражения плода значительно снижается, если мать инфицировалась до беременности — даже если во время беременности наблюдались обострения. В этом случае в последние 2 недели до родов необходимо тщательно осмотреть родовые пути, взять мазок на вирус герпеса из половых путей.
В родах заражение происходит при наличии высыпания на половых органах или (в случае отсутствия типичной клинической картины) когда из влагалища, из шейки матки выделяется вирус. Поэтому если наблюдаются герпетические высыпания или зафиксировано выделение вируса, то во избежание инфицирования новорожденного врачи обычно рекомендуют кесарево сечение.
От редакции:
Разумеется, помимо TORCH-инфекций есть еще масса инфекционных заболеваний. Далеко не все они представляют столь же грозную опасность, однако знать, как с ними бороться (и бороться ли) во время беременности, конечно же, исключительно важно. Недаром говорят: «Предупрежден — значит, вооружен». В следующих номерах журнала мы непременно дадим подробный словесный портрет других «злодеев» и расскажем о том, какую опасность они представляют для здоровья мамы и малыша и как свести к минимуму риск от встречи с ними.
1 Антитела — это такие белковые молекулы, которые еще называются иммуноглобулинами и вырабатываются в организме при встрече с чужеродными белками, в том числе с белками вирусов, бактерий. Против каждого возбудителя инфекции синтезируются специфические антитела, которые могут защитить только от данной инфекции. Кроме того, каждой фазе инфекционного заболевания соответствуют свои виды иммуноглобулинов. В зависимости от того, какие антитела и в какой концентрации обнаружены в крови, врач может определить, первичное это инфицирование, обострение уже существующей инфекции или просто в своей жизни человек имел контакт с данным возбудителем.
2 Папула — это элемент кожной сыпи в виде бугорка, возвышающегося над поверхностью кожи.
Источник
Токсоплазмоз при беременности: причины, симптомы, профилактика. Должна знать каждая беременная женщина
Токсоплазмоз при беременности несет в себе риски для плода. Есть отличные способы профилактики заболевания, о которых должна знать каждая беременная женщина. Симптомы, эффективная терапия и профилактика — в нашей статье.
Toxoplasma gondii: причины инфицирования. Кто такая токсоплазма?
Toxoplasma gondii – повсеместно встречающийся паразит, заражающий людей. Относится к простейшим одноклеточным микроорганизмам, способный к существованию только внутри организма хозяина. Прячется в нервной и мышечной ткани. Когда женщина заражается токсоплазмозом при беременности, инфекция может передаться плоду, приводя к врожденному токсоплазмозу и поражениям нервной системы и глаз. Частотность заболевания — от 1 до 8 случаев на 1000 беременностей.

Заражение токсоплазмой. Виноваты ли кошки?
Токсоплазма в течение своей жизни меняется и живет в разных местах. Простейшее существует в трех формах: ооциста, тахизоит, брадизоит. Более подробно жизнь токсоплазмы представлена на схеме.
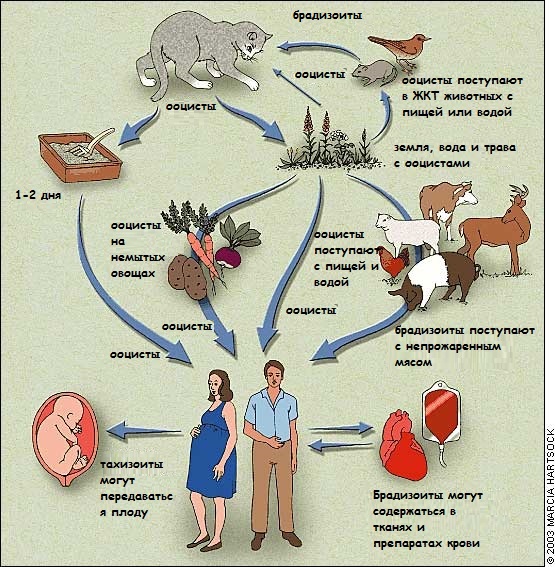
Такая стадия развития, как ооциста содержится только в кошачьих испражнениях. Тахизоит — стадия развития в острой фазе инфекции. Брадизоит — в живет в тканях.
Во время первичной инфекции кошка может выделять из своего пищеварительного тракта миллионы ооцист ежедневно в течении 1-3 недель. Эти ооцисты способны к инфицированию через 1-5 дней, и сохраняют эту способность более одного года, особенно в теплом окружении. Кошки, как правило, после первичной инфекции приобретают иммунитет, и повторное инфицирование ооцистами маловероятно. Домашние кошки, которые не едят мясо и не гуляют на улице, маловероятно могут стать источником проблемы. Поэтому особенно опасны молодые дикие кошки, питающиеся сырым мясом.
Основной источник заражения беременных женщин — непроваренное мясо, содержащее брадизоиты, а также контакт с ооцистами, находящимися в почве или воде, и употребление в пищу загрязненных овощей и фруктов. Мать инфицируется токсоплазмозом при беременности через пищу.
Симптомы заражения
Острая инфекция, как правило, протекает бессимптомно. Если симптомы Toxoplasma gondii все-таки возникают, они неспецифичны – слабость, лихорадка, головные боли, недомогание и миалгия (боль в мышцах), более специфична лимфоаденопатия (увеличение лимфоузлов).
Токсоплазмоз у детей: внутриутробное заражение
Женщины с достаточным иммунитетом, зараженные до беременности, не заражают плод. При дефиците иммунитета даже инфицирование до беременности несет риск внутриутробного заражения плода. Чем больше срок беременности с момента инфицирования матери, тем выше риск передачи инфекции плоду, что приводит к токсоплазмозу у детей. При этом со временем риск серьезных нарушений в нервной системе плода уменьшается. Редко инфекция плода приводит к мертворождению и смерти в неонатальном периоде (от момента рождения по 28-й день включительно).
Диагностика
Токсоплазмоз при беременности наиболее точно диагностируется исследованием минимум двух образцов с разрывом в две недели. При инфекции отрицательный результат на антитела IgG или IgM к токсоплазме сменяется на положительный. Женщины, у которых не было антител до или на ранних сроках беременности, сдают анализы на антитела регулярно.
Для диагностики внутриутробного токсоплазмоза у детей ПЦР амниотической жидкости (полиразмерная цепная реакция) – наилучший метод, но этот метод нечувствителен, если выработка анител произошла в первом триместре. На УЗИ у плода на сроке от 21 недели могут выявляться гиперэхогенные внутричерепные кальцификаты (то есть уплотненные отложения солей кальция) или расширение желудочков мозга.
Токсоплазмоз: заражение и профилактика
Профилактика первичного инфицирования основывается на избегании контакта с источником. Свидетельства исследований в Европе выделяют следующие возможности для заражения токсоплазмозом при беременности:
- путешествия в страны с низким уровнем развития, особенно в Южную Америку, где преобладают более вирулентные штаммы паразита, то есть наиболее болезнетворное его потомство;
- употребление нефильтрованной воды;
- попадание земли в ЖКТ, что пресекается соблюдением строгой гигиены после контакта с землей (фрукты и овощи должны быть вымыты);
- употребление сырого и непроваренного мяса (разделочные доски, ножи, столешницы и раковины после приготовления пищи должны быть вымыты. Необходимо избегать прикосновения к слизистым во время разделывания сырого мяса. Женщины не должны пробовать сырое мясо во время готовки);
- мясо должно готовиться при 66 гр. и выше, или быть проморожено в течении 24 часов в бытовом морозильнике при -12 Цельсия, т.к. эти температуры летальны для тахизоитов и брадизоитов;
- есть свидетельства, что копченое и вяленое мясо также не безопасно;
- есть свидетельства того, что цисты токсоплазмы могут находиться в моллюсках.
Наличие в доме кошки слабо связано с острой инфекцией: кошки выделяют ооцисты всего три недели. В любом случае, беременной стоит прибегать к помощи других людей в чистке лотка.
Мытье рук, особенно после приготовления пищи и работы по саду, – одна наиболее важная мера профилактики для уменьшения риска перехода микроорганизмов из одной локализации в другую у одного и того же пациента, особенно для риска заражения токсоплазмозом.
Токсоплазмоз: лечение
Эффективность лечения токсоплазмоза вызывает много вопросов у специалистов. Есть свидетельства того, что пренатальная терапия снижает риск неврологических нарушений при врожденном токсоплазмозе. Но нет подтверждения, что уменьшается риск глазных патологий, нарушения зрения или передачи инфекции плоду. Однако терапия точно снижает риск постнатальной гибели младенца с врожденной инфекцией. Для определения того, сопоставима ли польза терапии с потенциальными побочными эффектами и ценой, необходимы рандомизированные исследования.
Каковы в этом случае методы лечения токсоплазмоза? Как правило, пациентки, заразившиеся во время беременности, немедленно получают терапию антибиотиком, сходным с эритромицином, — спирамицином (1 г перорально каждые восемь часов вне приема пищи). Спирамицин накапливается в плаценте, и считается, что это в теории помогает предотвратить передачу возбудителя плоду.
Анализы на токсоплазму ToRCH-комплекс
Антитела класса IgG к токсоплазмам
Антитела класса IgM к токсоплазмам
Подтверждающие анализы
Авидность антител IgG к токсоплазмам
Антитела класса IgG и IgM к токсоплазмам методом иммуноблот
Вопросы с форума
Токсоплазмоз: нужно ли сдавать IgM
Как защититься от токсоплазмоза во время беременности
Пару слов в защиту домашних любимцев
Для специалистов
Смотрите презентацию Гузова И.И., к.м.н. «Серологическая диагностика и мониторинг инфекций, опасных для плода, при подготовке к беременности и во время беременности»Для специалистов
Токсоплазмоз при беременности: симптомы, анализы, профилактика
Перевод подготовлен специалистом лаборатории ЦИР, врачом КДЛ, Бабкеевой Э.Р. Источник: UpToDate, Toxoplasmosis and pregnancy. Ruth Gilbert, MD, Eskild Petersen, MD, DMSc, DTM&H. 2013.
Читать
Источник