Крапивница и краснуха в чем разница
Содержание статьи
Чем отличается заболевание розеола от краснухи
Что это за заболевание розеола?
Заболевание розеола также называют внезапная экзантема или же лихорадкой, длящейся три дня. Определить, она это или нет возможно некоторыми способами.
Розеолой является вирусной инфекцией (в основном этим заболеванием могут болеть дети до пятилетнего возраста). Если ребенок переболел ею единожды, в дальнейшем будет иметь к ней иммунитет. Возбудителем данного заболевания считается герпес 6 типа. Заразиться можно воздушно-капельным путем.
Хотя, болезнь и протекает довольно тяжело, но она является неопасной. Из-за того, что она очень распространенная и к тому времени, когда дети идут в садик, то 100% из них ее уже переболели ею.
Какие симптомы данного заболевания?
Рассмотрим симптомы:
- Во многих случаях, болезнь сопровождается высокой температурой, которая может подняться до 40 градусов. Из-за лихорадки возможна боль в горле либо кашель, увеличиваются лимфоузлы. Такое состояние продолжается до пяти дней.
- После лихорадочного состояния появляются высыпания на коже, но это бывает не всегда. Они выглядят как множество мелких красных пятен, не ощущающиеся при нажатии пальцем, но могут слегка ощущаться. Высыпания не вызывают дискомфортные ощущения, не зудят, держаться они могут от нескольких часов до суток, после их исчезновения не остается следов. Появляться начинают в области груди, далее могут перейти на лицо, конечности.
Какие симптомы у краснухи?
Очень часто из-за незначительности симптомов, трудно даже их заметить, в особенности у ребенка. Несколько недель длится инкубационный период. Протекают симптомы несколько дней и содержат такие проявления:
- Температура поднимается не слишком высокая (до 38.9 градусов).
- Часто болит голова.
- Нос заложен.
- Краснеют глаза и воспаляются.
- Затылочные лимфоузлы увеличиваются и воспаляются.
- Сыпь ярко-розового цвета, может появиться изначально на лице, а после на руках, ногах и туловище. Пропадать она начинает в таком же порядке.
- Иногда появляется боль в суставах.
Как же отличить розеолу от краснухи?
Две болезни похожи тем, что вызваны вирусами, являются детской инфекцией и чем раньше ребенок переболеет одной из них, тем легче она перенесется. В лечении, эти болезни не нуждаются, так утверждают медики. Иммунитет ребенка будет бороться с вирусом сам, а взрослым необходимо помочь ему в этом. После того, как он переболел этими болезнями, формируется пожизненный иммунитет к ним.
При краснухе, первоначальным симптомом являются высыпания, а затем повышается температура тела. Розеола же, протекает в обратном порядке, сыпь может появиться уже тогда, когда заболевание пошло на спад. Во время краснухи, лимфоузлы увеличиваются в затылочной части, они плотные и вызывают болевые ощущения, а при розеоле припухают шейные, которые находятся под челюстью. Эти два заболевания не нуждаются в лечении, и дети переносят их очень легко. Но лучше узнать, чем именно переболел ребенок, чтобы в дальнейшем знать необходимо прививать его от этого заболевания или нет. К тому же, для сыпи во время розеолы характерно то, что если надавить на нее и подержать секунд 10, она начинает бледнеть. А при краснухе она остается такого же цвета, как и была.
В чем заключается профилактика заболеваний?
От краснухи существует вакцина. Младенец защищен от краснухи первые полгода, так как во время вынашивания антитела передаются малышу через плаценту. Уже после года ребенку вводят вакцину, которая в дальнейшем защитит ребенка от заболевания.
К врачу, при этих заболеваниях лучше пойти, так как симптомы розеолы похожи и на другие болезни, которые не такие безобидные. И только он сможет определить заболевание. Диагностика детской розеолы, бывает не легкой, так как начальный этап болезни, может быть похож на другие болезни. Если же, врачом при осмотре, исключены такие заболевания как ОРВИ, отиты или ангина и другие, то пациенту назначается частое употребление жидкости, применение жаропонижающего средства.
В любом случае, если у ребенка высокая температура, высыпания на теле необходима консультация врача, который на основе осмотра, поможет поставить правильный диагноз и назначить лечение.
Источник
Крапивница: симптомы, лечение. Что нужно знать?
Крапивница — это когда одним вовсе не прекрасным утром вы просыпаетесь от сильного зуда. И видите, что по по телу пошли многочисленные красные волдыри, как будто после ожога крапивой или укуса комара… Сразу скажу, что вероятность такого сценария совсем не маленькая, ведь с крапивницей в течение жизни сталкивается каждый четвертый.
Как узнать крапивницу?
Вообще, крапивница — собирательное понятие, объединяющее многие состояния, при которых наблюдаются локальные отеки кожи вследствие массированного высвобождения биологически активных веществ, в основном — гистамина.
Ирина Яновна знала о своей аллергии на кедровые орешки, поэтому придирчиво изучала состав блюд в ресторане. Но кто бы мог предположить что именно в тот день повар решит поэкспериментировать? Уже к концу вечеринки у женщины отекли и распухли губы, а на лбу появились розовые волдыри. К счастью, ничего фатального не произошло — лекарства предусмотрительная Ирина Яновна всегда носила с собой. Однако вечер был испорчен.
Сыпь при крапивнице представлена волдырями. Многие путают волдыри с пузырями, так вот — никакой видимой жидкости волдырь в отличие от пузыря не содержит. Да-да, волдырь, или по-научному urtica, — это бесполостной элемент сыпи. Выглядит он как припухлость, достаточно плотный на ощупь, иногда цвета окружающей кожи, но чаще розовый.
Читайте также:
Псориаз — психосоматика
Форма волдырей при крапивнице может быть овальной, дугообразной, кольцевидной, полициклической, линейной, мишеневидной. Элементам свойственны периферический рост и разрешение в центре, они склонны к слиянию. Волдыри быстро (за считаные часы) появляются и быстро проходят — признак характерен именно для крапивницы. Затем новые волдыри возникают на другом месте.
Главная опасность — отек Квинке
Очень часто крапивница сопровождается состоянием, известным как отек Квинке (ангионевротический отек), при котором поражаются более глубокие слои кожи. При этом происходит набухание лица, век, губ, ушей, рук, ног и гениталий. Отек развивается с двух сторон неравномерно или даже может быть лишь с одной стороны. При данном состоянии вместо зуда часто бывают нарушения чувствительности, покалывания и прочий дискомфорт. Кожа может быть нормального цвета, покрасневшей или с синюшным оттенком.
Опасность! При крапивнице и отеке Квинке есть вероятность наступления неотложных состояний, связанных с нарушением дыхания вплоть до его прекращения. Поэтому при впервые возникшей крапивнице надо показаться врачу как можно скорее. А если вы уже знаете, что у вас бывает отек Квинке, тогда не раздумывая звоните в скорую.
Что провоцирует крапивницу?
Крапивницу провоцируют самые разнообразные факторы, совсем необязательно связанные с аллергией. По данным исследований, у больных хронической крапивницей аллергия, даже при семейной склонности к ней, отмечается с той же частотой, что и в общей популяции.
Провоцирует приступы крапивницы чаще всего непривычная, экзотическая пища (если вы, например, не едите соусы, а на корпоративе соблазнились обычным оливье, то для вас это — экзотика). Бытовая химия, лекарства, косметика тоже нередко провоцируют заболевание. В отдельных случаях даже солнечные лучи, физическая нагрузка, тепло, холод, механическое давление на кожу могут способствовать появлению волдырей.
Сложности диагностики
Обычно диагноз выставляется на основании характерной картины заболевания. Однако (редко) волдыри бывают и при других болезнях — тогда диагностика может быть хлопотной и небыстрой.
Крапивницу следует отличать от синдромов и заболеваний, при которых уртикарные высыпания (это как раз те самые волдыри) являются одним из симптомов, — синдромов Леффлера, Висслера — Фанкони, Шелли — Херли, Макла — Уэльса, флюороза, зерновой чесотки, линейного мигрирующего миаза, гельминтозов, а также от заболеваний, при которых волдыри являются непостоянным симптомом: токсикодермии, геморрагического васкулита, герпетиформного дерматита Дюринга, недержания пигмента, гемобластозов, венерической лимфопатии, системной красной волчанки.
Во всем этом многообразии разобраться сможет ТОЛЬКО врач, крапивница — совсем-совсем не повод для самолечения
Начинать надо с обращения к аллергологу (а если такой возможности нет — к семейному или врачу общей практики), однако иногда бывают нужны консультации и других специалистов. И да — даже если на данный момент времени волдыри у вас уже прошли, идти к врачу все равно нужно, поскольку приступ может повториться в любое время.
Лечение и профилактика
Самым главным фактором в лечении является точное установление факторов, вызывавших крапивницу, и устранение их из вашей жизни. Также назначаются антигистаминные и иногда другие препараты.
Внимание! Самостоятельный прием антигистаминных средств крайне нежелателен, и только если нет реальной (физической) возможности попасть к врачу — возможен прием современных (никаких демидролов-диазолинов) безрецептурных антигимстаминных препаратов (обычно 1 таблетка в сутки).
Даже после исчезновения симптомов следует избегать провоцирующих факторов. По возможности информируйте окружающих о вашей болезни. Народное хлебосольство, насильственное угощение «вкусненьким», эксперименты поваров, розыгрыши и т. д., и т. п. не способствуют здоровью страдающих крапивницей.
Крепкого здоровья!
Леонид Щеботанский
Фото istockphoto.com
Источник
Сыпь на теле. Причины и угрозы

Что делать с сыпью на теле?
Бытует мнение, что большинство присущих человеку болезней способны так или иначе проявлять себя на коже. Кожа — это наш самый большой орган, который является зеркалом здоровья человека. Цвет кожи и наличие высыпаний могут определенным образом рассказать о состоянии здоровья и образе жизни человека. Сыпь на теле и его признаки легко сориентируют врача на пути диагностического поиска.
Причин сыпи может быть множество. Поэтому предлагаем рассмотреть наиболее актуальные, чтобы в случае вашей встречи с ними вы знали, как действовать.
Есть случаи, когда высыпания не представляют опасности и вполне способны исчезать самостоятельно. Однако случается, что сыпь на теле указывает на высокую степень угрозы жизни и является поводом для немедленной госпитализации, как, например, сыпь на ногах и ягодицах при менингококковой инфекции.
Сыпь на коже. Определение понятия.
Сыпь — это поражение кожи в виде высыпаний (пятен, пузырьков, узелков, гнойничков и др.).
Сыпь на коже возникает из-за действия физических, химических или биологических факторов.
Сыпь на теле. Причины.
- инфекция (бактериальная или вирусная: ветрянка, корь, краснуха, скарлатина и др., грибковая — редко);
- аллергия (контактная, пищевая, медикаментозная и др.);
- болезни крови и сосудов (васкулит, лейкемии и др.);
- аутоиммунные заболевания (например, системная красная волчанка);
- влияние лекарственных препаратов и токсических веществ.
Корь
Острое инфекционное заболевание, передающееся воздушно-капельным путем. Источник инфекции — больной человек, инфицированный вирусом кори. Чувствительность к вирусу кори — очень высокая, то есть невакцинированные и те, кто не болел корью ранее, встретившись с инфекцией, заболеют.
Для кори характерны:
-
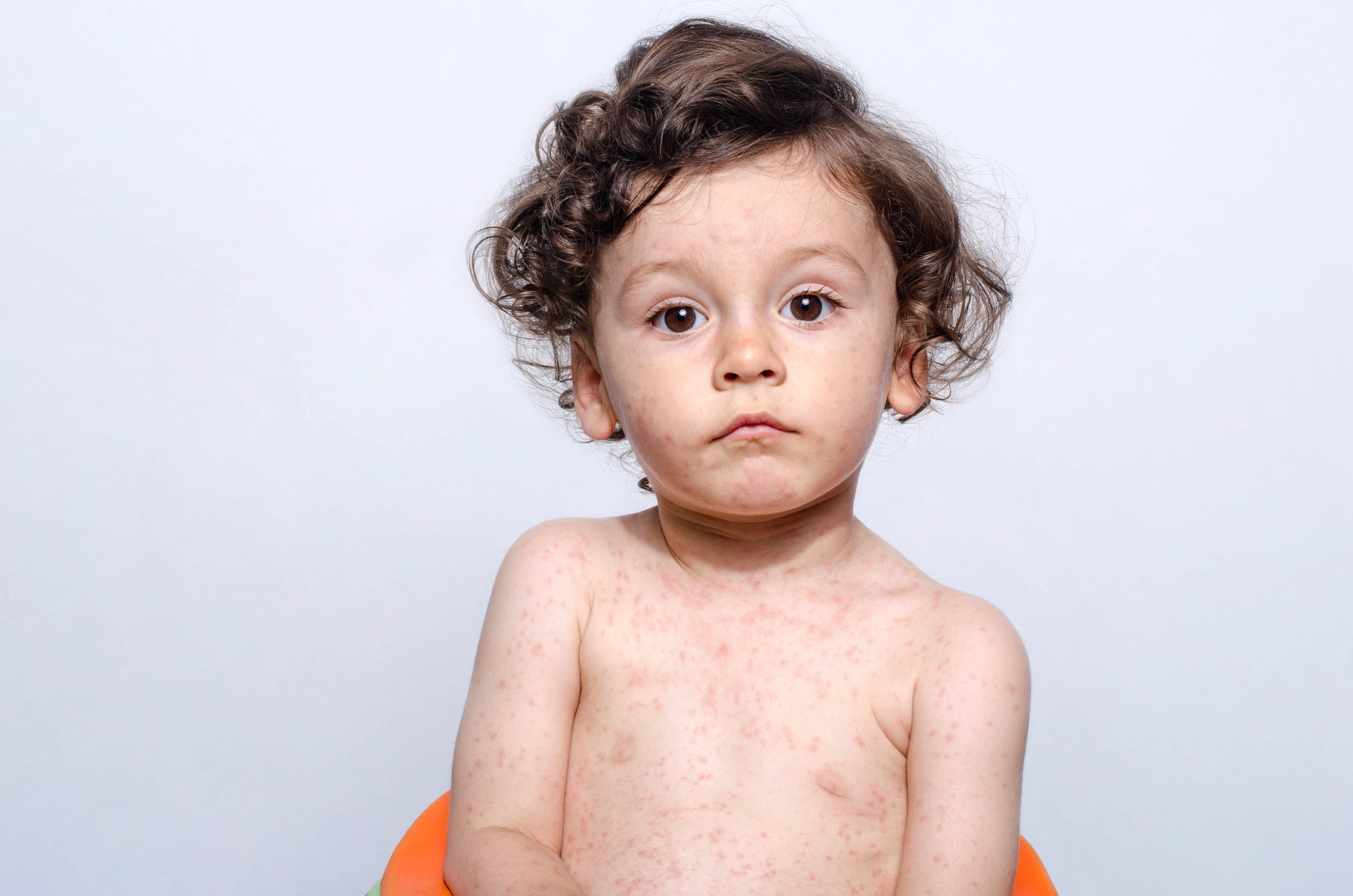 резко выраженные симптомы общей интоксикации (высокая температура, общая слабость, головная боль, боль в мышцах и суставах);
резко выраженные симптомы общей интоксикации (высокая температура, общая слабость, головная боль, боль в мышцах и суставах); - катаральные явления со стороны органов верхних дыхательных путей и глаз (кашель, насморк, чихание, заложенность носа, слезотечение, покраснение глаз и светобоязнь, из-за которой больной щурится и отворачивается от источника света);
- высыпания появляются на третий день болезни. Сначала на лице, шее, плечевом поясе, далее распространяются на грудь, живот, спину, ягодицы, верхние и нижние конечности. Появление высыпаний «сверху — вниз» -типичный признак кори. Чем ниже расположены элементы сыпи, тем они реже и менее яркие. Пигментация на месте высыпаний может сохраняться до 2-х — 3-х недель;
- сыпь на слизистых оболочках, так называемые, пятна Бельского-Филатова-Коплика — мелкие пятна белого цвета на внутренней поверхности щек на фоне выраженного покраснения.
Инкубационный период — до появления первых симптомов — 8 -12 дней. В течение этого времени больной — уже инфицирован, но симптомы кори еще не отмечаются. До появления сыпи может пройти от 7 дней до 3-х недель.
Диагностика
- Корь, Measles morbillivirus, антитела к вирусу IgM — данное исследование позволит выявить иммуноглобулины класса М — антитела, отражающие острый период;
- Корь, Measles morbillivirus, антитела к вирусу IgG — а это исследование позволит оценить наличие и интенсивность иммунитета к возбудителю у переболевших корью или вакцинированых лиц.
Краснуха
Вирусная инфекция. Бывает врожденной и приобретенной. Источник инфекции — человек.
Приобретенная передается воздушно-капельным и контактно-бытовым путями, в основном протекает с умеренными клиническими проявлениями и имеет благоприятный прогноз. Заразный период — от 2-х до 3-х недель. Начало — острое.
Симптомы
- незначительное повышение температуры тела;
- умеренно выраженная общая слабость;
- катаральные явления также умеренные: кашель (скорее даже — покашливание), заложенность носа;
- увеличение и болезненность затылочных лимфоузлов;
- сыпь при краснухе появляется практически сразу после появления первых симптомов. Сначала — на животе и груди, но быстро распространяется на все тело: появляются высыпания на руках, ногах, лице, спине, большинство высыпаний — на грудной клетке. Высыпные элементы — бледно-розовые, неяркие.
Врожденная же форма передается трансплацентарно (от матери к плоду) и приводит к развитию тяжелых пороков плода. Чем меньше срок беременности, тем выше процент поражений, ведь в первом триместре происходит активная закладка всех органов и систем, их рост и развитие. Если будущая мама заразилась на ранних сроках беременности, это может спровоцировать выкидышь или мертворождаемость. Если же беременность завершается родами, тогда часто такие новорожденные детки появляются на свет с так называемым «краснушным синдромом»: катарактой, глухотой и пороками сердца. Кроме упомянутых врожденных пороков высока вероятность и других проблем, связанных с физическим и психомоторным развитием ребенка.
Вот почему столь тщательно врачи обследуют беременных женщин, в частности назначают пройти обследование на TORCH-инфекции (герпес, краснуха, сифилис, цитомегаловирус, токсоплазмоз и др.). Программа 134 «Расширенный скрининг TORCH-инфекций (герпес, краснуха и др.) — исследование, позволяющее диагностировать группу заболеваний, которые могут передаваться внутриутробно от матери к ребенку и провоцировать различную патологию беременности, развитие врожденных дефектов плода.
Ошибочно считать корь и краснуху детскими инфекциями, так как в последнее время в мире наблюдается ярко выраженная тенденция к «взрослению» данных заболеваний: все чаще этими инфекциями болеют взрослые люди. Вероятно главными причинами такой ситуации является стремительное распространение инфекции из-за низкой информированности населения и отказ от вакцинации.
Диагностика
- Краснуха, Rubella virus, антитела IgG — маркер иммунной памяти к вирусу краснухи, что позволяет определить иммунный статус этой инфекции;
- Краснуха, Rubella virus, антитела IgM — исследование, позволяющее выявить первичное инфицирование вирусом краснухи.
Скарлатина
Источник инфекции — больной человек. Возбудитель — бактерия: В-гемолитический стрептококк из группы А. Кроме скарлатины этот возбудитель способен вызвать у человека рожу, стрептодермию, стрептококковую ангину. Передается воздушно-капельным и контактно-бытовым путями.
Острое инфекционное заболевание, для которого характерна триада определяющих симптомов:
1. Пылающий зев. Гнойная ангина с сильным болевым синдромом. Очень яркое покраснение слизистой горла, в лакунах — гной;
2. Лихорадка;
3. Сыпь на коже.
Заболевание начинается остро с подъема температуры тела, головной боли, сильной боли в горле.
Через несколько часов после начала заболевания на теле появляется мелкоточечная сыпь на фоне покраснения кожи. Сыпь очень быстро распространяется. Если сначала мама больного скарлатиной ребенка отметила сыпь только на лице, то уже через 2 часа она может распространиться на шею, грудную клетку, живот, ягодицы, верхние и нижние конечности.
Лицо больного несколько одутловатое, красное, щеки горят — это резко контрастирует с бледным носогубным треугольником. В естественных складках кожи, в подмышечных впадинах, в паховой области и на сгибательных поверхностях сыпь — более обильная и яркая.
Если провести рукой по коже, то можно отметить, что кожные покровы больного на скарлатину — сухие, шероховатые — создается впечатление, что человек замерз и его тело покрылось «мурашками».
При скарлатине увеличиваются подчелюстные лимфоузлы. Язык в первые 2 дня — обложен белым налетом, затем постепенно очищается с кончика языка и приобретает яркую малиновую окраску с хорошо выраженными сосочками. Такой вид языка объясняет его название при скарлатине — «малиновый язык». Впоследствии сосочки сглаживаются и язык приобретает вид «лакированного».
Диагностика
- Антистрептолизин «О» (АСЛ-O) — количествен. — маркер сенсибилизации организма к стрептококковым антигенам. Данное исследование позволит выявить заболевания стрептококковой этиологии (тонзиллит, скарлатину, рожу, и другие гнойно-воспалительные заболевания), осложнения стрептококковой инфекции (ревматическую лихорадку, гломерулонефрит, миокардит), а также оценить динамику течения и степень активности ревматического процесса.
- Бактериологический посев + антибиотикограмма материала с миндалин
Ветряная оспа (ветрянка)
Острое инфекционное заболевание. Источник: больной человек. Возбудитель: вирус из семейства герпес-вирусов. Передается воздушно-капельным и контактно-бытовым путями. Сыпь при ветрянке — пузырьки, напоминающие капли росы. Появляется сыпь в области груди, спины и быстро распространяется на лицо, голову, поверхность живота, верхние и нижние конечности. Высыпания распространяются даже на волосистую часть головы. Больные отмечают очень сильный зуд в области высыпаний. Клиническая картина включает высыпной синдром и симптомы общей интоксикации (лихорадку, общую слабость).
Вирус ветряной оспы способен сохраняться в узлах спиномозговых и черепных нервов практически всю жизнь. В случае пониженной резистентности организма, когда иммунная система не способна оказывать адекватное сопротивление инфекциям, человек может заболеть опоясывающим герпесом. Сыпь при опоясывающем герпесе точно такая же, как и при обычном герпесе на губах, но распространяется по ходу нервов в виде полос вдоль ребер или на лице. Опоясывающий герпес сопровождается крайне сильным болевым синдромом. Чаще больные описывают боль как «невыносимую».
Диагностика ветрянки, как и в случае с корью и краснухой, заключается в выявлении антител к возбудителю: иммуноглобулинов класса M и G, позволяющих поставить диагноз и выяснить стадию течения заболевания.
Псевдотуберкулез
Острое инфекционное заболевание бактериальной природы. Возбудитель — Yersinia tuberculosis. В клинике преобладают токсико-аллергические симптомы, скарлатиноподобная сыпь, симптомы поражения органов желудочно-кишечного тракта. Иногда заболевание может иметь затяжное рецидивирующее течение.
Источник инфекции: мышевидные грызуны (домашние и полевые мыши, крысы). Человек может заразиться через употребление продуктов, зараженных экскрементами инфицированных животных (чаще это корнеплоды: свекла, морковь, картофель и т.п.).
Псевдотуберкулез начинается остро с подъема температуры тела, головной боли, тошноты и боли в животе. Постепенно присоединяются такие симптомы, как увеличение печени и селезенки, боль в суставах, диарея, умеренная боль в горле.
Основным проявлением псевдотуберкулеза является сыпь, напоминающая таковую при скарлатине, поэтому ее называют скарлатиноподобной: она также — мелкоточечная, также имеется бледный носогубный треугольник, высыпания, как и при скарлатине, обильнее в местах естественных складок. Однако, если при скарлатине сыпь по всему телу состоит из элементов одинакового типа, то при псевдотуберкулезе она обладает способностью к слиянию и часто имеет синюшный оттенок.
Кроме упомянутых признаков псевдотуберкулеза считаются:
- симптом «перчаток» (обильная сыпь на кистях рук с синюшным оттенком);
- симптом «носков» (покраснение и синюшность стоп);
- симптом «капюшона» (покраснение лица, шеи и плечевого пояса).
Кожа, как и при скарлатине — сухая, шершавая, имеет устойчивый дермографизм. Зев — красный, воспаленный, умеренная боль в горле, но (внимание!) — гнойной ангины нету.
Иерсиниоз кишечный
Острое инфекционное заболевание, вызванное Yersinia еnterocolitica. В распространении инфекции большое значение имеют грызуны. Источником инфекции может быть больной человек, животное или грунт. Человек заражается в основном через мясо, рыбу, молоко, овощи, фрукты и сырую воду, а также при уходе за больными животными. Инфекция поражает желудочно-кишечный тракт, печень, суставы и другие органы, приводит к появлению симптомов интоксикации.
Для кишечного иерсиниоза характерно:
- начало — острое с появлением общей слабости, боли в животе, тошноты, диареи;
- высыпания на коже — похожи на те, что бывают при кори. Обильнее всего сыпь появляется в естественных складках, на боковых участках туловища, вокруг суставов;
- период разгара инфекции сопровождается головной болью, болями в мышцах и суставах, увеличением печени и лимфоузлов;
- могут беспокоить боль в горле и заложенность носа.
Диагностика иерсиниозов
Дифференциальная диагностика иерсиниозов заключается в выявлении специфических антител, которые организм начинает вырабатывать в ответ на проникновение возбудителя. Исследование Иерсиниоз, Yersinia еnterocolitica, общие антитела с определением серотипа — позволит не только установить диагноз, но и выяснить стадию течения заболевания.
Неинфекционные высыпания
Неинфекционные высыпные реакции связаны преимущественно с действием токсико-аллергических факторов, а не с инфекцией, и носят название «крапивницы».
К наиболее распространенным таким реакциям можно отнести следующие:
- физическая (холодовая, тепловая, солнечная, вибрационная, вследствие сжатия);
- контактная (латекс, вода, косметические средства и бытовая химия);
- пищевая (орехи, рыба, яйца, моллюски, фрукты, овощи и т.д.);
- постмедикаментозная (местные анестетики, антибиотики, миорелаксанты и др.);
- после контакта с ингаляционными аллергенами (особенно, в случае перекрестной аллергии: амброзия — бананы, дыни; береза — яблоки, орехи и помидоры; полынь — яблоки, киви, полынь);
- вызванная укусом насекомого;
- связана со злокачественным процессом;
- во время беременности;
- аутоиммунная;
- в связи с некоторыми генетическими заболеваниями.
Элементы сыпи при крапивнице — как правило, волдыри белого или бледно-розового цвета, окруженные участком гиперемии, выступают над поверхностью кожи, болят, чешутся. Появляются резко, однако так же резко (меньше, чем за сутки) могут бесследно исчезать. Способны к слиянию, образуя при этом большие неправильной формы участки поражения кожи.
Ниже приведен далеко не полный перечень скрининговых программ, которые позволяют выявить повышенную чувствительность к тому или иному аллергену, а также выявить перекрестную аллергию, если таковая имеет место. Вот самые распространенные из них:
- Скрининг ингаляционной аллергии «Phadiatop»;
- Скрининг смешанной аллергии для детей «Phadiatop infant»;
- Скрининг пищевой аллергии «fx5»;
- Молекулярный пакет «Фрукты»;
- Аллергокомпоненты Тимофеевки луговой rPhl p7, rPhl p 12, IgE (g214);
- Специфические IgE, яичный белок (f1);
- Аллергопанель «Пыльца трав злаковых» 8 аллергенов;
- Определение минорного аллергена «Клещ домашней пыли»;
- Аллергокомпонент Полыни обыкновенной nArt v3, LTP, IgE (w233);
- Скрининг пищевой аллергии на морепродукты «fx2»;
- Скрининг пищевой аллергии на фрукты Украины «fx31»;
- Аллергокомпонент Амброзии полыннолистной nAmb a1, IgE (w230);
- Молекулярный пакет «Луговые травы 1»;
- Скрининг пищевой аллергии на экзотические фрукты «fx 21»;
- Аллергия на лекарства: хлоргексидин, латекс, желатин и уровень триптазы;
- Скрининг пищевой аллергии на злаки «fx3»;
- Аллергочип ISAC (112 аллергокомпонентов) — исследование, которое позволяет одновременно выявить повышенную чувствительность до 112 молекул из 51 источника аллергенов.
К счастью, в основном сыпь на теле не является сигналом страшной беды и вполне нормальным выходом будет запланированный визит к врачу. Однако следует хорошо запомнить ситуации, когда сыпь угрожает жизни. Это позволит вам не пропустить тревожных признаков на своем теле или теле своих близких.
Сыпь, которая угрожает жизни:
1. Крапивница, сопровождающаяся отеком конечностей, губ, языка и гортани, тошнотой и рвотой, одышкой и нарушением сознания. Такое состояние быстро прогрессирует и свидетельствует о тяжелой аллергической реакции (на лекарственный препарат, косметическое средство или бытовую химию, контакт с растением, укус насекомого и т.д.).
2. Менингококцемия. Возбудитель — менингококк. Высыпания сначала локализуются на ногах и ягодицах и имеют вид геморрагий (кровоизлияний/кровоподтеков) неправильной формы, напоминающих звездочки. Состояние — крайне тяжелое, сопровождается лихорадкой, быстро прогрессирует до инфекционно-септического шока. Счет идет буквально на часы.
В этих случаях и тогда, когда сыпь сопровождается жаром, нарушениями сознания, тошнотой и рвотой, главное правило — как можно быстрее вызвать скорую помощь.
Остальные случаи сыпи на коже могут свидетельствовать не о прямой угрозе жизни, а о стремительном или постепенном ухудшении её качества из-за развития осложнений.
Чаще всего причиной сыпи, которая сопровождается интоксикационным синдромом (повышением температуры тела, головной болью и болями в мышцах и суставах, тошнотой и рвотой, головокружением и общей слабостью) являются инфекционные заболевания.
Обращаясь за помощью, сообщите следующие важные нюансы:
- какие на вид элементы сыпи на коже (цвет, размер);
- место локализации высыпаний (они — редкие или обильные, где сыпь — гуще всего);
- продолжительность контакта с аллергеном (если вам это известно) и время, когда появились первые жалобы;
- наличие сопутствующих симптомов.
Мы рассмотрели самые распространенные варианты сыпи на теле. Однако их есть огромное количество. Поэтому главное правило при появлении сыпи на коже: любую сыпь, независимо инфекционная он или нет, стоит обязательно показать врачу.
Помните, что своевременная диагностика — ключевой момент на пути установления правильного диагноза и назначения полноценного лечения.
ДІЛА выполняет широкий ряд специфических исследований. Вы легко можете найти нужное вам обследование на нашем сайте, или обратиться в call-центр по телефонам: 0800217887, 0800752180.
Сотрудники call-центра всегда готовы ответить на все ваши вопросы.
Берегите себя и будьте внимательными к своему здоровью вместе с ДІЛА!
Другие новости

26.06.2021

23.06.2021

23.06.2021
Источник