Кормление грудью при краснухе
Содержание статьи
Краснуха. Признаки и лечение
Краснуха — это очень частое заболевание, которым болеют дети в любом возрасте и взрослые.
Вирус краснухи летучий, неустойчивый, быстро погибает во внешней среде. Заразиться краснухой можно только при контакте с больным человеком. Обычно эта инфекция носит сезонный характер (т.е. на территориях с умеренным климатом — в конце зимы и весной).
Вирус краснухи относится к тогавирусам рода rubivirus и представляет собой одноцепочечный РНК-содержащий вирус, который имеет один серотип и не вступает в перекрестную реакцию с другими тогавирусами.
Путь передачи инфекции — исключительно воздушно-капельный, с мельчайшими брызгами слюны при разговоре, кашле, чиханье. Восприимчивость к инфекции у детей, не имеющих иммунитета к краснухе, высока, но у переболевших вырабатывается стойкий пожизненный иммунитет.
Инкубационный период продолжается от 12 до 23 дней, в среднем он составляет 18 дней. Диагноз краснухи требует лабораторного подтверждения, особенно в условиях отсутствия эпидемии.Наличие специфических IgМ-антител или значительный рост титра специфических IgG-антител в парной сыворотке крови, взятой в острый период и период выздоровления, дают основание говорить о текущей или недавно перенесенной инфекции.
Проявление краснухи
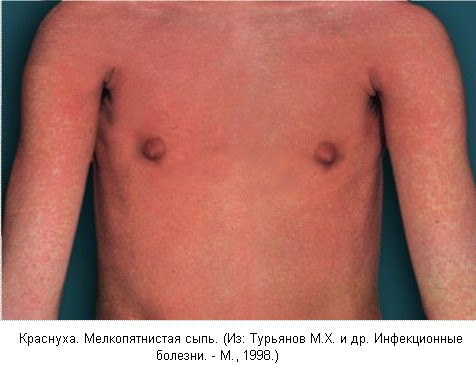
Высыпание происходит в один день, по виду это небольшие розовые пятна размером до 1 см. Сыпь может появиться на всей поверхности туловища, но преимущественно располагается на лице, в том числе в области носогубного треугольника, на спине, ягодицах, в сгибательных поверхностях конечностей. Подсыпания на новых участках тела отмечаются очень редко. Появляются увеличение и болезненность заднешейных и затылочных лимфоузлов, небольшая слабость, недомогание, умеренная головная боль, температура тела повышается до 38 С. Сыпь сохраняется в течение 1-4 дней, а затем бесследно исчезает.
Артраглия и артрит редко наблюдаются у детей, но могут встречаться у взрослых до 70%, особенно у женщин. Редко отмечаются геморрагические проявления, синдром Гийена-Барре и энцефалит. Более тяжелые формы краснухи с выраженной интоксикацией и воспалением верхних дыхательных путей наблюдается при ее сочетании с другими инфекционными заболеваниями — гриппом, ОРВИ, ангиной.
Краснуха может быть и атипичной (бессимптомной). Осложнения при краснухе встречаются редко.
Лечение краснухи
Лечение краснухи проводится, как правило, дома. Больному необходимы домашний режим, при плохом самочувствии — постельный режим на 4-5 дней, молочно-растительная диета, обогащенная витаминами.
Комнату, где находится больной, надо часто проветривать и делать в ней влажную уборку. Выздоровление наступает не ранее 5-го дня болезни, после исчезновения всех симптомов заболевания и при отсутствии осложнений. В течение 1 месяца после выздоровления не рекомендуется делать профилактические прививки.
Для предупреждения распространения инфекции больного необходимо изолировать от детей, не болевших краснухой, по меньшей мере на 5 дней от начала заболевания. Заразный период может продолжаться до 2 недель после клинического выздоровления.
Взрослые краснухой болеют нечасто. Заболевание протекает в типичной форме, с довольно выраженной интоксикацией.
Краснуха у беременных
Опасна краснуха у беременных, особенно на ранних сроках, до 18 недель, из-за высокого риска развития у плода синдрома врожденной краснухи (СКВ). При заражении краснухой в период с момента зачатия и в течение первых 8-10 недель беременности инфекция может привести к множественным поражениям плода в 90% случаев. Часто она становится причиной самопроизвольного выкидыша и рождения мертвого плода. В последующем риск соответственно уменьшается. Дефекты развития плода редко ассоциируются с и нфицированием матери краснухой по истечении 16 недель с начала беременности, хотя нейросенсорная тугоухость может случиться и через 20 недель после начала беременности.
Наиболее характерными поражениями при СВК являются поражение зрения (катаракта, микрофтальмия, глаукома, пигментная ретинопатия, хориоретинит), слуха (нейросенсорная глухота), сердца (незаращение артериального протока, стеноз легочной артерии и дефект межжелудочковой перегородки) и краниофациальные поражения (микроцефалия). Синдром врожденной краснухи (СВК) может также вызвать неонатальные проявления, включая менингоэнцефалит, гепатоспленомегалию, гепатит, тромбоцитопению, рентгенопрозрачность трубчатых костей (характерный и патогномоничный радиологический признак СВК).
Беременным женщинам необходимо избегать контактов с больными краснухой. В случае такого контакта следует провести исследование на выявление противокраснушных антител в крови с интервалом 2-3 недели. Если имели место признаки заболевания или выявлено нарастание титра антител, а срок беременности не превышает 18 недель, решается вопрос о прерывании беременности по медицинским показаниям, в связи с высоким риском рождения ребенка с врожденной краснухой.
Заболевание краснухой вызывает пожизненный иммунитет. Отмечаются редкие случаи, подтвержденные серологически, повторного заражения после перенесенного в детстве заболевания или после вакцинации. Повторное заражение в течение беременности, которое приводит к СВК, иногда отмечалось у женщин с естественным или поствакцинальным иммунитетом, однако риск для плода в таком случае низкий. Антитела появляются через 14-18 дней после заражения краснухой, приблизительно в тот момент, когда появляется макуло-папулезная сыпь. Наблюдается повышение уровня IgM и IgG-антител, но уровень IgM-антител довольно быстро снижается, и к 8 неделе его уже практически невозможно определить, в то время как IgG-антитела остаются. Специфический клеточный ответ формируется на неделю позже гуморального иммунного ответа и сохраняется на протяжении всей жизни. Приобретенный пассивный иммунитет в виде материнских антител обеспечивает защиту против краснухи в течение первых нескольких месяцев жизни и может оказать влияние на формирование иммунного ответа на вакцинацию против краснухи.
Вакцинация детей против краснухи
Вакцинация детей против краснухи с 12 месяцев была введена в календарь прививок в 1997 году, а с 2002 года предусмотрена еще и ревакцинация с 6 лет и иммунизация девочек в 13 лет. Прививки против этого заболевания проводятся зарубежной вакциной совместно с прививками против кори и паротита.
После прививки с 5-го по 13-й день возможны повышение температуры, появление сыпи, кашля, насморка, а у взрослых — боли в суставах.
Вакцины готовятся из ослабленного штамма вируса краснухи, культивированного на диплоидных клетках человека. Вводятся подкожно или внутримышечно путем однократной инъекции.
Специфический иммунитет развивается через 15-20 дней и сохраняется более 20 лет. Реакции у детей нетяжелые и встречаются редко: кратковременный подъем температуры, покраснение в месте введения. У 2% подростков, у 6% лиц до 25 лет и у 25% женщин старше 25 лет с 5-го по 12-й день после прививки отмечаются специфические реакции: увеличение затылочных, шейных и заушных лимфоузлов, кратковременные сыпи, боли в суставах (чаще коленных и лучезапястных), которые проходят в течение 2-4 недель.
Противопоказаниями к вакцинации
Противопоказаниями к вакцинации являются: иммунодефицитные состояния, аллергия, беременность.
Прививки проводят по окончании острого заболевания или обострения хронического. Вакцинация против краснухи показана и взрослому населению, прежде всего женщинам детородного возраста, особенно из групп риска (работницам детских дошкольных учреждений и начальных классов школ, инфекционных и родильных отделений, студенткам-медикам). Вакцинируемых женщин врачи обязаны предупредить о необходимости избегать беременности в течение 3 месяцев (в случае применения вакцины «Рудивакс» — 2 месяцев). Наступление беременности в этот период, однако, не требует ее прерывания, так как не зарегистрировано ни одного случая патологии плода в этих случаях. Вакцинация против краснухи в период беременности не является показанием для аборта. Кормление грудью не является противопоказанием к прививке.
Лица, у которых наблюдались анафилактическая реакция на неомицин или такая же реакция на предыдущую дозу вакцины против краснухи, не должны быть вакцинированы. Вакцину против краснухи не следует вводить лицам, страдающим выраженным иммунодефицитом, в том числе врожденными иммунными нарушениями, злокачественными новообразованиями, и получающим иммуносупрессивную терапию. Однако ВИЧ-положительные лица без клинических признаков могут быть вакцинированы.
Детей со злокачественными новообразованиями или после пересадки костного мозга можно прививать против краснухи через 6 месяцев после окончания иммунодепрессивной терапии. Вакцинацию следует отложить при серьезном заболевании предполагаемого вакцинируемого.
Лица с активной формой туберкулеза могут проходить вакцинацию только после курса лечения.
Наличие в крови специфических антител может влиять на вакцинацию против краснухи. В этой связи лица, получающие препараты крови, должны подождать не менее 3 месяцев до проведения вакцинации против краснухи, и желательно воздержаться от получения препаратов крови, по меньшей мере, в течение двух недель после вакцинации.
Краснуха. Помощь народной медицины
При лечении краснухи в сочетании с традиционными лекарственными средствами применяют фитотерапию. Так, необходимый организму витамин С в большом количестве содержится в плодах шиповника, ягодах черной смородины, земляники, зелени лука и укропа. Витамин Р содержится в ви нограде, зеленых листьях чая. В составе сборов трав наиболее часто используют почки березы, которые оказывают обезболивающее, противовоспалительное и противозудное действие, проявляют влияние на обмен веществ, ускоряя выведение вредных для организма продуктов распада.
Выраженное противолихорадочное действие имеют клевер, лопух, малина. Их настойка используется как жаропонижающее средство. При появлении кожной сыпи применяют отвар шиповника, который при этом оказывает и общеукрепляющее действие, матьи мачехи, василька, ромашки, календулы. Успокаивающим действием обладают травы эдельвейса, валерианы, латука, пустырника. Приготовление отвара состоит в длительном настаивании травяного сбора (в течение 10-12 ч) после кипячения обычно в термосе для поддержания определенной температуры. Количество сухого сбора зависит от возраста чело века. Детям от одного года до трех лет — в объеме от полови ны до 1 ч. л. на 1/2 л жидкости, от трех до десяти лет — до 1 ст. л., старше этого возраста и взрослым — по 2 ст. л. Применяют настой в течение всего дня по 100-150 мл перед едой. Для придания лучшего вкуса для приема детям отвар можно подсластить сахаром, медом или вареньем.
Сборы, состоящие из цветков клевера, корений левзеи и одуванчика, почек березы, травы полыни, череды, тысячелистника в равном со отношении, применяют по 1/3 стакана 3-4 раза в день. В такой же концентрации применяется сбор из травы эдельвейса, латука, чертополоха, плодов шиповника, соцветий василька, листьев малины.
Литература:
1. Здоровье вашего ребенка. Новейший справочник./Под рек. В.А.Александровой.Изв-во Эксмо, 2003 г.
2. А.И. Мигунов. Современный справочник по вакцинации. Санкт-Петербург, изд-во «Весь», 2005 г.
3. Еженедельник эпидемиологии, 19 мая 2000, 75й год / https://www.who.int/wer 2000, 75, 161-172 No. 20
4.Детские инфекционные болезни. Полный справочник./Под ред.Елисеева Ю.Ю. М.:Эксмо, 2008. — 704с.
Источник
Краснуха и беременность
Краснуха — обычная детская инфекция. Так в чем проблема?
Все знают, что во время беременности нельзя болеть. Особенно «вирусом». Особенно, краснухой. Дело в том, что распространенное определение «коварный вирус» подходит к краснухе совершенно точно. Так случайно сложилось в природе, что вирус краснухи имеет высокую тропность к эмбриональным тканям. То есть он точь-в-точь как ключ к замку подходит к клеткам зародыша и всегда (!) влияет на процесс деления клеток, поражает ткани и органы плода, что вызывает тяжелые пороки. Любой другой вирус в беременном организме может повести себя по-разному — от полного отсутствия проблем до действительно тяжелых поражений. Многое зависит от общего состояния организма женщины, вирусной нагрузки, срока беременности и т.д. Все вирусы имеют «люфт пощады», кроме краснухи.
История вопроса
О том, что краснуха является виновником тяжелых врожденных патологий, узнали сравнительно недавно. Первая работа была опубликована лишь в 1943 году австралийскими учеными, которые выявили и описали механизм рубеолярной эмбриопатии — «Этиологический фактор, вызывающий краснуху после прохождения хорионального барьера, может привести к тяжелым поражениям плода, тогда как та же инфекция, гнездящаяся в зрелых тканях матери, обусловливает лишь легкое заболевание».
Через двадцать лет в США случается тяжелая эпидемия краснухи, в результате которой переболевает не менее 20 миллионов человек. И в этом же году рождается два миллиона детей, имеющих физические уродства, глухоту, немоту, умственные отставания и другие проблемы. Это была самая крупная «краснушная катастрофа» в истории. Далее, в разное время в разных странах происходили вспышки заболеваемости с неизбежными последствиями — рождением детей с патологиями, однако в меньших масштабах.
Безусловно, нынешнюю актуальность краснухи не сравнить с прошлыми временами, фактически, мы можем говорить лишь о спорадических вспышках, не имеющих важного эпидемиологического значения. Но что же мешает забыть полностью про этот вирус, как мы забыли уже о многих? Ответ на поверхности — это набирающий популярность отказ от прививок.
В России в 2016 году было зафиксировано восемь случаев краснухи у детей — это много!

Врожденная краснуха
Течение болезни при внутриутробном заражении значительно отличается от обычной краснухи, которой болеют дети и взрослые. При заражении в первые недели беременности вирус распространяется в крови женщины (вирусемия) и через хорион (будущая плацента) проникает в ткани зародыша, поражая его. После 14 недели путь передачи — трансплацентарный. Отличие краснушного вируса от многих других заключается еще и в том, что сформированная плацента не в состоянии его удержать как многие другие вирусы и бактерии. Возбудитель краснухи не просто легко преодолевает защитный барьер, но и размножается в ткани плаценты, накапливает большое количество активных вирусных частиц, которые разносятся по кровеносной системе плода и проникают во все его органы. Поражая сосуды плаценты, вирус нарушает питание плода.
Внедряясь в процесс деления клеток (а у плода это ВСЕ его клетки), вирус затрагивает настолько важные процессы, что страдают буквально все органы и системы плода. Врожденная краснуха развивается вне зависимости от того, насколько тяжело протекает заболевание у женщины. И даже бессимптомное течение краснухи у беременной развивает тяжелую внутриутробную форму патологии плода.
Синдром врожденной краснухи (Congenital Rubella Syndrom — CRS) зависит от срока инфицирования. Выделяют классический синдром врожденной краснухи, так называемую триаду Грега (катаракта — 75%, пороки сердца — 50%, глухота — 50%). В последующие годы проявлениями этого синдрома дополнительно стали считать тромбоцитопеническую пурпуру, увеличение печени и селезенки, задержку внутриутробного развития, интерстициальную пневмонию, миокардит или некроз миокарда и поражение костей, отставание в физическом и умственном развитии. Перечень этих проявлений стали именовать расширенным синдромом врожденной краснухи. У некоторых детей выявляются признаки иммунодефицита, в дальнейшем у лиц с врожденной краснухой могут развиться поздние осложнений — психические болезни, сахарный диабет и т.д..
Наиболее опасный срок инфицирования — первые восемь недель беременности. В этот период происходит важнейший процесс — органогенез, то есть закладка всех органов плода. При заражении в этот период возникают множественные пороки — аномалии сердца, органов слуха (глухота в 90%), зрения, костей черепа, конечностей. Среди новорожденных, перенесших инфицирование на ранних сроках отмечается очень высокий процент перинатальной смертности. Инфицированный новорожденный является потенциально опасным в плане заражения других людей в течение полугода, а порой и дольше, до двух лет.
Скрининг — какие сдавать анализы?
Слов «скрининг» переводится как «просеивание». То есть все (!) планирующие и беременные должны быть просеяны на предмет краснухи — была? не была? что делать? Не важно, какие записи в детской карте, не нужно «спрашивать у мамы болела или нет», это все не имеет значения, самое главное — лабораторный результат анализа крови на уровень антител к краснухе.
1. Скрининг при планировании. Самый идеальный вариант — это обратиться к врачу за три месяца до планирования беременности. В этой ситуации можно проверить, есть ли антитела к краснухе. При их обнаружении не требуется никаких мер, но если их нет, то необходимо (ОБЯЗАТЕЛЬНО) сделать прививку и спустя три месяца спокойно планировать беременность. Заодно и фолиевую кислоту успеет пропить.
Какие именно проверяют показатели? Это антитела (иммуноглобулины) класса G и класса М. Эти показатели входят в перечень ToRCH-комплекса — обязательного анализа как на этапе планирования, так и при беременности. Антитела G показывают наличие иммунитета к краснухе. Важно понять — не самого вируса, а именно памяти о нем! То есть когда-то организм уже видел вирус краснухи, сформировал о нем память, оружие и следующее внедрение вируса в организм уже будет встречено защитой. Иммунитет может быть поствакцинальным, то есть после прививки или постинфекционным, как результат перенесенной краснухи или контакта с инфицированным. Высокие значения иммуноглобулинов G к краснухе (напряженный иммунитет) — гарантия безопасности.
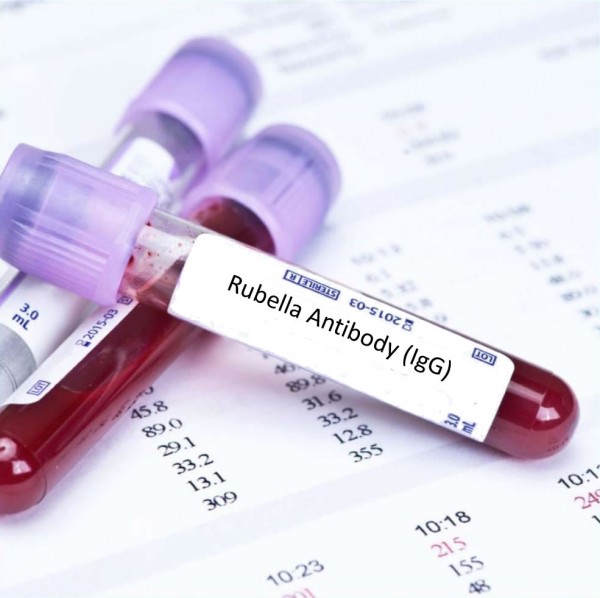
2. Скрининг при беременности — это менее идеальный вариант, потому что возможностей предотвращения инфицирования уже нет, остается только контролировать ситуацию.
- Отсутствие антител Ig M и наличие антител Ig G
в высоком титре — признак сформированного иммунитета, то есть ничего предпринимать не нужно.
- Отсутствие антител
IgМ и IgG
у женщины в первом триместре беременности свидетельствует об отсутствии инфицирования, а значит и иммунитета. В этом случае исследование повторяют во втором триместре беременности (до 20 недель). При отрицательных результатах двух исследований дальнейший мониторинг не проводится, если нет иных показаний для обследования (контакт с человеком, имеющим краснуху либо подозрение на нее; наличие сыпи, температуры). Важно — избегать ситуаций повышенного риска заражения краснухой. Исключить посещение мест скопления детей (праздники, елки и прочее). При любых вариантах информации типа «у Маши в садике краснуха» бегом бежать от Маши и информировать врача о возможном контакте.
Наличие АТ IgМ и отсутствие АТ IgG в любые сроки беременности чаще свидетельствует об инфицировании, однако следует исключить ложноположительный результат исследования. Для этого целесообразно определение АТ IgМ к отдельным белкам вируса краснухи с использованием иммуноблотаи анализа на вирус краснухи методом ПЦР (обнаружение РНК вируса). Наличие РНК вируса свидетельствует о виремии и подтверждает диагноз краснухи. Также целесообразно исследовать сыворотку крови в динамике через 7-10 дней: повторное выявление АТ IgМ и появление АТ IgG или достоверное (в 4 раза) нарастание концентрации (титра) АТ IgG будет свидетельствовать в пользу текущей инфекции. Для уточнения «свежести» формирующегося ответа иммунной системы необходим анализ на авидность IgG — в самом начале заболевания эти антитела слабо связывают вирусы и обладают так называемой низкой авидностью. Чем больше проходит времени от встречи с вирусом, тем выше авидность.
Краснуха при беременности — что дальше?
Диагноз «на глаз» устанавливается очень сложно из-за стертой симптоматики. Классическое проявление краснухи — характерная сыпь, повышение температуры, увеличение лимфоузлов, недомогание и т.д при беременности могут проявиться в слабом виде, либо вообще бессимптомно. Краснуха — это острая вирусная инфекция, легко передающаяся воздушно-капельным путем при разговоре, кашле, чихании. Это строгий антропоноз, то есть передается только от человека к человеку. Для инфицирования необходим достаточно длительный и тесный контакт с больным, например, уход за больным ребенком, совместное пребывание в помещении и др.
Инкубационный период продолжается 15-21 дней, и установить момент заражения очень сложно, поскольку первое время инфекция протекает скрыто. У беременных характерная сыпь часто отсутствует, а вот лимфаденит служит достоверным симптомом краснухи. Лихорадка у беременных обычно не выражена, температура редко поднимается выше 38 градусов. Поэтому атипичное течение болезни (без температуры и сыпи) пропустить очень легко. Именно потому важнейшей составляющей диагностики является контроль уровня антител в крови.
Если инфицирование произошло и подтверждено лабораторной диагностикой, то выносится вопрос о прерывании или сохранении беременности.
Из-за тяжелейших осложнений со стороны плода, которые характерны для краснухи, во всем мире краснуха беременной женщины является абсолютным медицинским показанием для искусственного прерывания беременности, однако окончательное решение всегда принимается семьей.
- Беременность рекомендована к прерыванию при подтвержденной краснухе на сроке до 16 недель беременности вне зависимости от тяжести заболевания и выявления пороков.
- Если краснуха подтверждается на сроке свыше 16 недель и обнаружены пороки, то беременность также рекомендовано прервать. Если же видимые пороки не обнаруживаются, то беременность возможно пролонгировать (при желании матери), однако предупредив о высоком риске возникновении пороков на любом сроке и осложнений после рождения.
- При инфицировании на сроке более 28 недель риски значительно снижаются, но достоверных возможностях рождения здоровых детей речи нет.
- При заболевании краснухой на сроке свыше 28 недель беременная ставится на учет в группу высокого риска. В этом случае проводятся профилактические мероприятия плацентарной недостаточности.
Процесс родоразрешения также протекает в условиях высокого риска кровотечений и нарушения родовой деятельности.
P.S. В этом тексте шесть раз использовано слово «порок», семь раз — «поражение» и по три раза — «патология» и «осложнение». Сколько раз прозвучала «краснуха» я даже считать не стала, точно много, ибо во всем виновата она. Но при всем ужасе последствий краснухи есть один важный момент — мы не беспомощны перед этим разрушительным вирусом. Огромное везение обладать мощным противодействием.и имя ему — ПРИВИВКА. Вовремя проведенная вакцинация в состоянии стопроцентно защитить будущего человека от страшных последствий врожденной краснухи. И советский лозунг «Наше здоровье в наших руках» как нельзя лучше подходит для этой ситуации. Мало какие проблемы мы можем предотвратить однозначно, так если есть к этому возможность — давайте действовать.
Источник