Корь у детей с бронхиальной
Содержание статьи
Корь
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
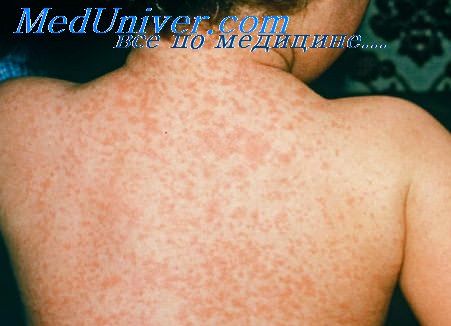
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми — до 21 дня с начала заболевания.
Источник
ечение кори у детей. Поражения кишечника корью
Течение кори у детей. Поражения кишечника корью
При заболевании корью у детей может легко произойти переход воспалительного процесса через носоглоточную полость на слуховую трубу и среднее ухо, где развивается гнойное воспаление. Редко воспаление переходит на окружающие костные ткани. Однако имеются единичные описания поражения височных костей.
Описано поражение вирусом кори глаз у больного 13 лет, страдавшего рабдомиоркомой яичка. На фоне ммуносупрессии развилась коревая ретинопатия, при которой в ядрах клеток сетчатки с помощью специфической сыворотки был выявлен вирусный антиген.
При осложненной кори, связанной с присоединением вторичной вирусной и бактериальной инфекции, наиболее характерно поражение органов дыхания. Поражение легких настолько типично для кори, что М. А. Скворцов считает правомерным предложение некоторых авторов не относить их к осложнениям, а обозначать эти процессы как «корь легких» или «легочная корь».
При осложненной кори характерно развитие воспалительного процесса воздухоносных путей в глубину, т. е. поражается не только слизистая оболочка бронха (эпдобронхпт), но и мышечная оболочка (мезобронхит) и перибронхиальная клетчатка (перибронхит). Таким образом, корь характеризуется панбронхитом, причем наиболее сильные изменения наблюдаются в мелких разветвлениях бронхов (бронхиолах). Микроскопически эти изменения представлены отеком и клеточной инфильтрацией стенки бронха и окружающей соединительной ткани.
Инфильтрат, распространяясь на окружающую интерстицальную ткань легкого, захватывает расположенные рядом сосуды и образует кольцо. При рассмотрении невооруженным глазом поверхность разреза такого легкого имеет характерный вид: на фоне гиперемированной паренхимы легкого рассеяны многочисленные неясно очерченные пятнышки желтовато-серого цвета величиной с просяное зерно. Вследствие утолщения стенок бронхиолы становятся видимыми. Переход процесса с пораженной стенки бронха на окружающую легочную паренхиму приводит к развитию перибронхиалыюй пневмонии, гистологической особенностью которой является наличие в пораженных альвеолах гигантских клеток, и поэтому пневмония называется гигантоклеточной.
По наблюдениям М. А. Скворцова, наибольшее количество гигантских клеток сосредоточено в альвеолах, прилегающих к пораженному бронху. Панбронхит может быть источником бронхоэктазов, абсцессов легкого, гнойного плеврита, так как может осложняться некротическими изменениями, преимущественно в мелких бронхиальных ветвях. При этом некрозу подвергается вся стенка бронхиолы и перибронхиальная ткань, особенно если в ней имеются пневмонические очаги. На разрезах легкого такие очаги имеют сухой вид. более бледную, мутную, зеленовато-серую или почти белую окраску, напоминая при этом туберкулезные очаги творожистого некроза. Некротические очаги при кори имеют склонность подвергаться гнилостному распаду, поэтому могут развиться гнилостный бронхит и гангрена легкого.
Исходами некротических бронхитов и пневмоний являются тяжелые и длительные склерозирующие и карнифицирующие процессы, резко нарушающие или даже совершенно уничтожающие нормальную структуру и функции пораженной части органа.
Надо отметить, что в настоящее время в связи с современными методами терапии и вакцинацией тяжелые легочные осложнения являются большой редкостью.
На втором месте по частоте коревых поражений находится кишечник, в частности толстые кишки. По данным М. А. Скворцова, коревые колиты развиваются в конце периода сыпи или вскоре после него, имеют тенденцию к затяжному течению и являются проявлением ваготонии, свойственной кори. По мнению И. Г. Шройта, обнаружение клеток Уортина — Финкельдея в одиночных и групповых лимфатических фолликулах свидетельствует о специфическом коревом поражении кишечника. Большое значение в развитии колитов при кори придается также вторичной инфекции.
В большинстве случаев коревые колиты представляют собой катаральное воспаление и очень редко имеют черты фибринозного воспаления, что, по мнению некоторых авторов, является результатом вторичной инфекции.
— Также рекомендуем «Поражения нервной системы при кори. Ветряная оспа»
Оглавление темы «Вирусные инфекции плода и новорожденного»:
1. Риновирусная инфекция детей. Реовирусная инфекция детей
2. Энтеровирусные инфекции у детей. Вирусы Коксаки
3. Герпетическая ангина у детей. Энтеровирусный менингит и эпидемическая миалгия
4. Энтеровирусный миокардит и энцефаломиокардит. Энтеровирусная экзантема детей
5. Корь у детей. Источник и осложнения кори
6. Морфология кори у детей. Экзантема при кори
7. Течение кори у детей. Поражения кишечника корью
8. Поражения нервной системы при кори. Ветряная оспа
9. Системные поражения при ветряной оспе. Алимфаденоз у детей
10. Внутриутробная ветряная оспа. Морфология ветряночной везикулы
Источник
орь у детей – как определить? Первые симптомы, лечение и профилактика
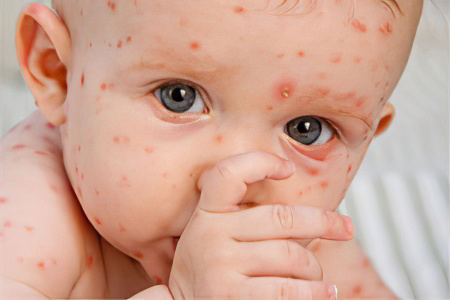
Корь – это вирусная болезнь, которая передает воздушно-капельным путем. В особой группе риска находятся дети первого года жизни. В этом возрасте в их организме должны циркулировать антитела, полученные ребенком от матери. В норме, они будут защищать организм малыша от инфекции. Однако у современных женщин собственный иммунитет часто ослаблен, поэтому антител к кори у них либо нет вовсе, либо их очень мало. Соответственно, такой защиты ребенку будет недостаточно. Вакцинируют детей от кори только после года.
Инфекция, попавшая в организм, поражает дыхательные пути, ротоглотку, органы зрения. На теле больного появляется сыпь, наблюдаются признаки тяжелой интоксикации. Зараженный человек представляет опасность для других людей, так как он выделяет во внешнюю среду вирусы в большом количестве. Происходит это во время чихания и кашля. Первые симптомы болезни появляются спустя 10 дней после заражения.
Содержание:
- Механизм развития кори у детей
- Стадии и симптомы кори
- Диагностика
- Осложнения кори
- Лечение кори у детей
- Профилактика кори
Механизм развития кори у детей
Вирус кори погибает во внешней среде быстро. Он боится высокой температуры и ультрафиолетовых лучей. Ему не страшны морозы и антибиотики.
Заражение происходит при плотном взаимодействии с больным человеком. В этом случае инфицирование произойдет с вероятностью 95%. Больной становится заразным после появления первых симптомов болезни и еще спустя 4 дня после их манифеста. В дальнейшем он просто будет носителем вируса, но заражать других людей не сможет.
Вирус быстро передается по воздуху, так как обладает отличной летучестью. Он способен преодолевать несколько этажей, миновав коридоры.
После рождения и до 6 месяцев ребенок имеет защиту от кори в виде материнского иммунитета. К году этот иммунитет становится слабее, либо полностью пропадает. Если женщина от кори не прививалась, то иммунитета у нее не будет, поэтому защитить своего ребенка антителами она не сможет. Если человек переболевает корью, то иммунитет сохраняется у него в течение жизни.
Средняя продолжительность инкубационного периода составляет 8-17 дней. Реже он растягивается до 3 недель.
Заболевание проходит через 3 этапа: продромальный период, период высыпаний и период пигментации.
Продромальный период имеет острое течение. Температура тела повышается до лихорадочных отметок, появляется кашель, насморк, глаза отекают и краснеют. У больного ухудшается аппетит, он не может нормально спать. Возможно возникновение рвоты, обмороки и судороги.
Заболевание негативным образом сказывается на иммунной системе ребенка, провоцирует аллергическую реакцию, нарушает метаболизм витаминно-минеральных веществ. Все это становится благоприятной средой для развития микробной флоры, что в дальнейшем может привести к тяжелым осложнениям.
В последние годы все больше женщин отказываются от постановки вакцины от кори своим детям. Поэтому в России время от времени происходят массовые вспышки инфекции. Корь – это болезнь человеческая, животные от нее не страдают и не являются распространителями.
Более 80% всех инфицированных детей не были привиты. Причем у 30% из них медицинский отвод был обоснованным.
Стадии и симптомы кори
Инкубационный период при кори продолжается до двух недель (от 8 до 13-17 суток), при пассивной иммунизации иммуноглобулином он может длиться до четырех недель. Болезнь может иметь типичную и атипичную форму различной степени тяжести.
Катаральный период. Заболевание начинается остро и проявляется общим недомоганием, сопровождается головной болью, потерей аппетита, бессонницей. У больных повышается температура до 40 °С, причем симптомы интоксикации у взрослых существенно более выражены, чем у детей. С первых суток болезни пациентов беспокоит насморк с обильным слизистым отделяемым, мучительный сухой кашель, в педиатрии кашель часто становится лающим, может сопровождаться потерей голоса и стенозом гортани. Параллельно развивается конъюнктивит, который сопровождается отеком век, покраснением, инъекцией склер и нагноением.
По утрам у пациентов могут слипаться веки, отмечается светобоязнь, у детей может наблюдаться одутловатость лица, покраснение и зернистость слизистой глотки и гиперемия ротовой полости. У взрослых катаральные симптомы не так значительны, у этой категории больных чаще увеличиваются лимфатические узлы, дыхание может становиться жестким, прослушиваться сухие хрипы в легких. В некоторых случаях патология сопровождается кашицеобразным стулом.
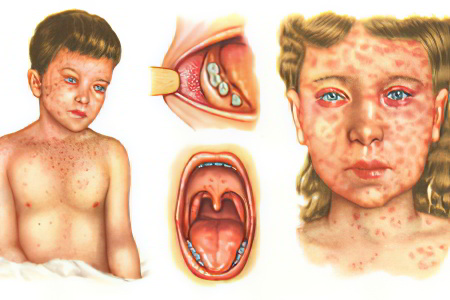
Спустя три-пять суток пациенты чувствуют себя немного лучше, у них падает температура, но через день катаральные симптомы и интоксикация вновь усиливаются. Температура тела опять становится высокой, а на слизистой оболочке щеки отмечаются характерные пятна Филатова-Коплика-Вельского:
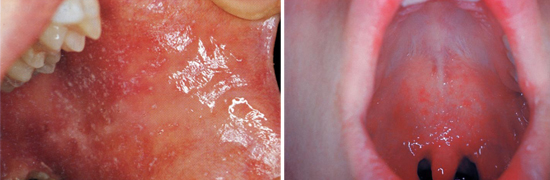
Сыпь несколько выступает, пятна имеют белый цвет и плотно фиксированы, края их гиперемированы, они напоминают манную крупу. У детей высыпания проходят после появления экзантемы, в более старшем возрасте подобные пятна остаются и в первые сутки после её появления.
Немного ранее пятен Филатова-Коплика-Вельского или вместе с ними на слизистой мягкого и твердого нёба становится заметной коревая энантема, которая имеет вид красных пятен с булавочную головку неправильной формы. На вторые сутки пятна сливаются и становятся незаметными на общем фоне покрасневшей слизистой.
Нарастание симптомов интоксикации часто сопровождается диспепсией. Катаральный период обычно проходит через пять дней, у взрослых он может продолжаться и до восьми дней.
Период высыпаний приходит на смену катаральному, который характеризуется яркими пятнами папулезной экзантемы, со временем они сливаются и образуют фигуры, в промежутках которых можно заметить участки здоровой кожи. В первые сутки сыпь появляется за ушами, потом охватывает волосистую часть головы и одновременно лицо, шею и верхнюю часть груди:
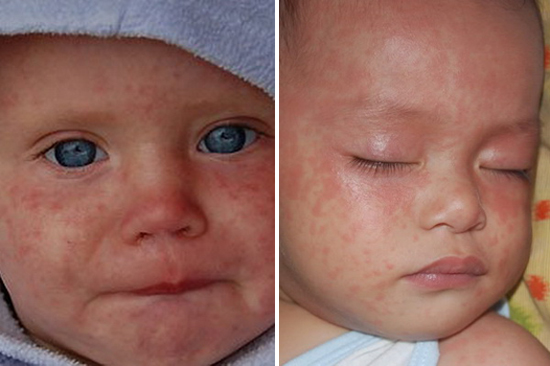
На второй день сыпь распространяется на туловище и верхнюю часть рук, на следующий день элементы экзантемы отмечаются на ногах и дистальных отделах верхних конечностей, в то время как на лице высыпания становятся более бледными.
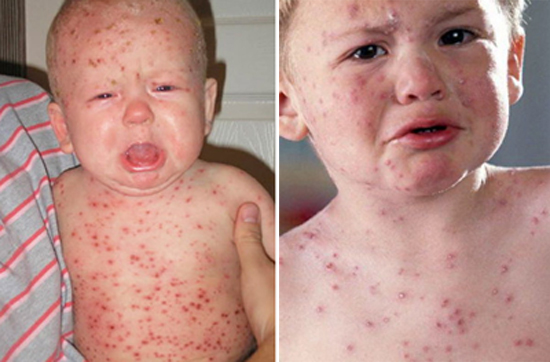
Характерная для кори нисходящая последовательность высыпаний является существенным дифференциально-диагностическим признаком заболевания. У взрослых пациентов сыпь может быть более выраженной, чем у детей, обычно она имеет вид крупных пятен в виде папул, которые часто сливаются между собой, при более серьезном течении патологии могут наблюдаться геморрагические элементы.
В период высыпаний катаральные явления усиливаются, у пациентов появляется насморк, кашель, отмечается слезотечение, развивается светобоязнь, лихорадка и симптомы интоксикации становятся более выраженными. При врачебном осмотре у пациентов наблюдается трахеобронхит, протекающий с умеренно выраженным сердцебиением и сопровождающийся падением артериального давления.
Периода реконвалесценции. В период реконвалесценции общее состояние больных становится лучше, температура тела возвращается к нормальным показателям, катаральные симптомы стихают. Элементы сыпи становятся более бледными и со временем проходят в том порядке, в котором они ранее появлялись, приобретая вид коричневых пятен:
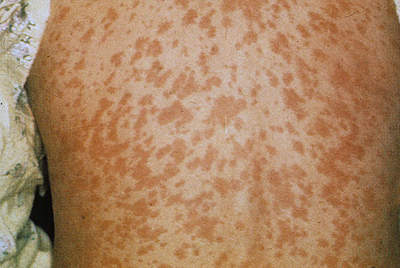
Спустя пять-семь суток от пигментации не остается никакого следа: она исчезает, оставляя после себя отрубевидное шелушение кожи, по большей части на лице. Эти симптомы также имеют большое значение при постановке диагноза, хотя и служат ретроспективными признаками заболевания.
На этой стадии патологии у пациентов снижается активность неспецифических и специфических факторов защиты. Реактивность их организма приходит к норме постепенно, на протяжении нескольких недель или месяцев низкая сопротивляемость к различным возбудителям у выздоровевших после кори больных ещё сохраняется.
Корь относится к тяжелым вирусным заболеваниям. Ее осложнения способны стать причиной летального исхода. Гибель ребенка случается не из-за самой кори, а из-за осложнений, которые она способна спровоцировать.
Видео: Доктор Алексей Хухрев, специалист по внутренним заболеваниям «корь — что это за болезнь и чем она опасна?»
Диагностика
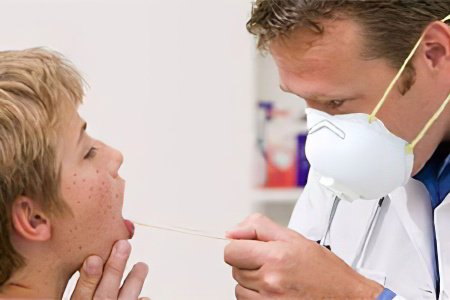
Диагностика болезни базируется на оценке ее симптомов и на проведении лабораторной диагностики. Внешний вид пациента с корью имеет характерные особенности, среди которых: отечность век, отечность лица, сыпь. Она появляется постепенно, сменяется на пятна. Уровень лейкоцитов падает, а уровень нейтрофилов возрастает.
Важно отличать корь от высыпаний при аллергии. В последнем случае сыпь будет зудеть, а ее появлению предшествует контакт с аллергеном. Симптомы аллергии будут купированы приемом антигистаминных препаратов.
Чтобы подтвердить диагноз используют метод ИФА, который на ранних стадиях развития кори позволяет обнаружить в крови антитела к вирусу. Также выполняют исследования РТГА с антигеном кори.
Корь нужно дифференцировать с краснухой, гриппом, коклюшем, энтеровирусной инфекцией, герпесом и пр. Поэтому так важно обращать внимание на специфические для кори симптомы, в частности, на пятна Бельского-Филатова-Коплика, на отечность век, на экзантемы неба.
Осложнения кори
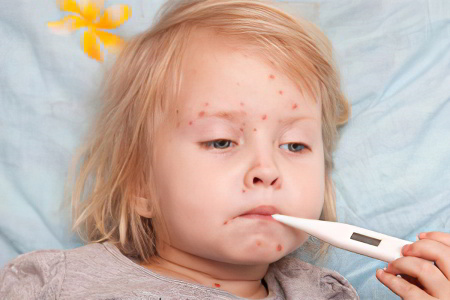
В большинстве случаев корь протекает доброкачественно, но в некоторых случаях способна вызвать целый ряд осложнений. После перенесенного заболевания может развиться круп, бронхит, бронхиолит, в редких случаях – пневмония. Интерстициальная гигантоклеточная пневмония возникает у детей с системными заболеваниями и сопровождается яркими респираторными симптомами, в ткани легких могут наблюдаться инфильтраты и многоядерные гигантские клетки.
Подобные симптомы могут не сопровождаться типичными для болезни высыпаниями. В некоторых случаях корь, протекающая без осложнений, может стать причиной появления язв на роговице, а также привести к кератиту и слепоте.
В 20% случаев у пациентов, перенесших корь, развивается миокардит с транзиторными изменениями на ЭКГ без клинических симптомов патологии.
Причиной появления болей в животе может стать поражение лимфоузлов. Часто корь сопровождается гепатитом без выраженных клинических проявлений, который появляется в острой фазе заболевания. Перенесенная во время беременности коревая краснуха вызывает гибель плода, причем тератогенный эффект, подобный краснухе, не отмечается.
Повторная бактериальная пневмония возникает из-за стрептококков, пневмококков, стафилококков, палочки инфлюэнцы и может обернуться эмпиемой или абсцессом легкого. В педиатрии корь может осложниться бактериальным отитом, в условиях тропиков течение заболевания может вызвать патологию бактериального генеза, которая грозит больному комой.
Через трое суток или пару недель корь может осложниться тромбоцитопенией, инфекция может стать причиной образования пурпуры, кровотечения в ротовой полости, в области кишечника и мочевых путей. Болезнь, кроме того, способствует транзиторному подавлению замедленной гиперчувствительности к туберкулину и способствует обострению туберкулеза и появлению новых случаев заражения.
Осложнения кори со стороны ЦНС
У одного из тысячи пациентов встречается энцефаломиелит с выраженными клиническими симптомами, причем первые проявления возникают примерно через пять суток и больше после первых высыпаний. Осложнение сопровождается сильной лихорадкой, головной болью, бессонницей и комой. В ряде случаев у пациентов наблюдаются признаки очагового поражения спинного или головного мозга.
Коревой энцефаломиелит в 10% случаев становится причиной летальных исходов, кроме того, встречаются также признаки стойких осложнений со стороны ЦНС: заболевание может стать причиной нарушения психики, эпилепсии и параличей.
Неосложненное течение болезни вызывает у половины пациентов изменения на электроэнцефалограмме, в то время как прочие симптомы поражения ЦНС могут отсутствовать. У детей, которые заболевают корью на фоне злокачественных заболеваний лимфатической системы и проходят лечение препаратами, подавляющими иммунитет, может развиться прогрессирующий энцефалит, который способен стать причиной смерти больных спустя полгода после появления первых симптомов кори.
В редких случаях встречаются неврологические осложнения: поперечный или восходящий миелит. Достаточно редко заболевание сопровождается подострым склерозирующим панэнцефалитом.
Лечение кори у детей

Если заболевание протекает в легкой форме, то нужно просто следить за гигиеной больного. Он должен находиться в теплом помещении, которое регулярно проветривается. Важно принимать ванны. Глаза промывают раствором борной кислоты концентрацией 2%, ротовую полость полощут.
При пневмонии больному показано внутривенное введение препаратов для снятия интоксикации и антибиотики пенициллиновой группы. Если пенициллины использовать нет возможности, то их замещают цефалоспоринами или макролидами.
Ребенку нужно правильно и полноценно питаться. Блюда должны быть легкими. Подходят бульоны, каши, кисель, хлеб. Если ребенок маленький, то ему дают аскорбиновую кислоту и молоко.
Не следует заставлять ребенка есть через силу. При высокой температуре тела аппетит отсутствует, что является нормой. Достаточно следить за тем, чтобы малыш пил воду. Если нагружать организм едой, то это приведет к дополнительной нагрузке на печень, почки и желудочно-кишечный тракт в целом.
Не менее важно следить за чистотой ротовой полости. Чтобы не провоцировать раздражение глаз, следует приглушить свет, сделать его менее ярким. В комнате не должно быть прохладно. Когда пройдет кашель, можно выводить ребенка на прогулку. В изоляции он больше не нуждается.
Если ребенок еще не заболел, но был контакт с заболевшим, что делать?
1. Срочно делайте прививку (если с момента контакта прошло меньше 72 часов, карантин не понадобится);
2. Если с момента контакта прошло больше 72 часов, но меньше 6 дней — используйте нормальный иммуноглобулин человека, который в России продается под названиями Октагам, Пентаглобин, Гамимун
Если ребенок все-таки заболел, то вы должны понимать, что какого-то специального лечения кори нет. Вы можете только принимать дополнительно витамин А, чтобы снизить риск осложнений. После появления сыпи, корь проходит через 4-6 дней.
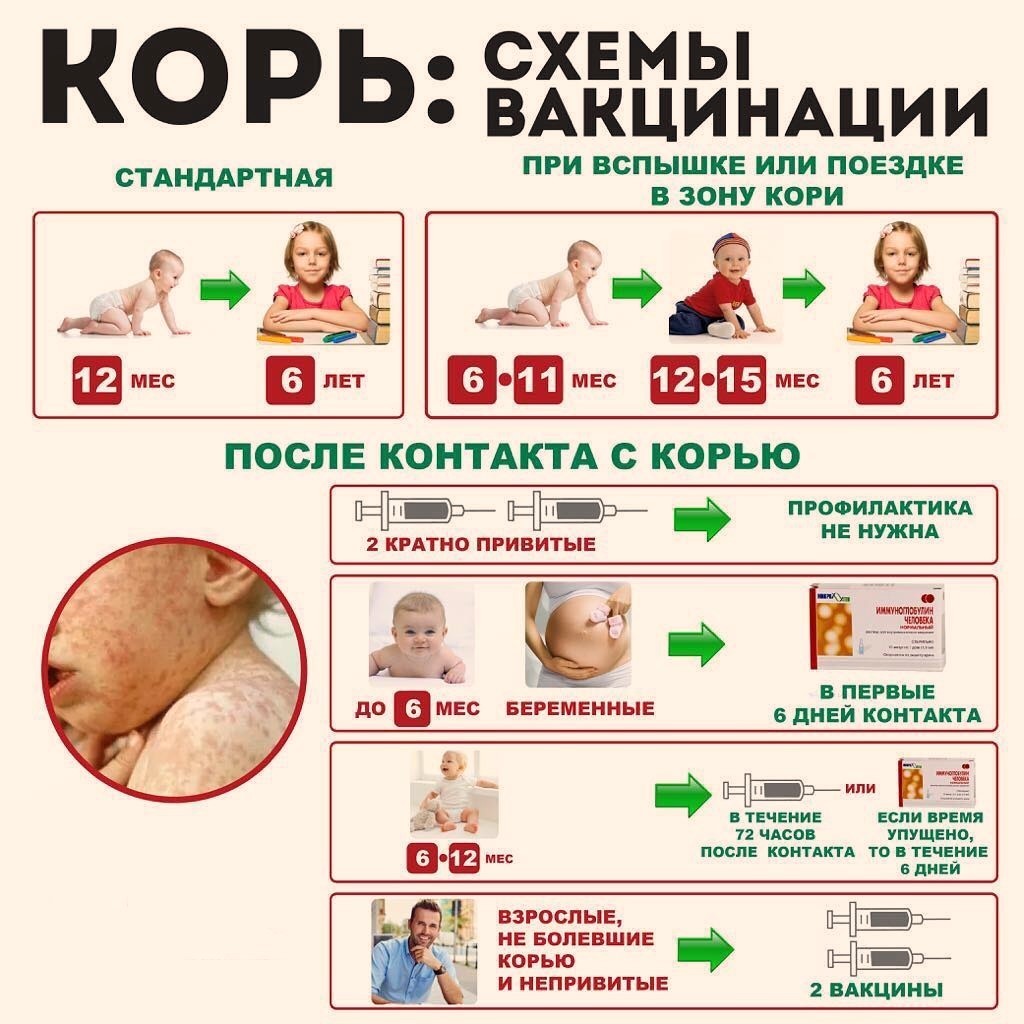
Профилактика кори
Профилактика кори достигается выработкой активного и пассивного иммунитета. Для этих целей может использоваться иммуноглобулин или вакцина, содержащая живой ослабленный вирус.
Пассивная профилактика кори
Для пассивной профилактики кори используется иммуноглобулин, его необходимо ввести человеку, находившемуся в контакте с больным корью, не позднее 72 часов. Препарат содержит активную белковую фракцию, которая выделяется из плазмы доноров. Форма выпуска вакцины – ампулы по 1,5 мл, содержащие одну дозу активного вещества, или ампулы по 3 мл, в которой находятся две дозы. В упаковку помещают 10 ампул. Иммуноглобулин хранится в холодильнике, срок годности препарата составляет два года.
Активная профилактика кори
В настоящее время в России достигнут достаточно высокий уровень охвата населения вакцинацией против кори, это касается первичной и вторичной постановки прививки. В стране созданы реальные предпосылки для элиминации возбудителя согласно срокам, рекомендованным ВОЗ.
Тот факт, что корь сегодня чаще встречается у подростков и взрослых людей, стал следствием неполного охвата детей в годовалого возраста в предыдущие годы (примерно 85% малышей ранее получали вакцину), а также следствием того, что повторную вакцинацию проводили только детям с низким показателем антител по результатам тестирования.
Возрастной сдвиг вызван и утратой иммунитета с возрастом у некоторых пациентов. Известно также, что реальные цифры по заболеваемости корью превышают официальную статистику примерно в пять раз.
Первую вакцину детям, не болевшим корью, ставят в 12–15 месяцев, повторная вакцинация проводится в 6 лет. Таким образом, дети, которые не были по какой-либо причине привиты, а также дети с низким иммунитетом к заболеванию, сформировавшемуся после первой прививки, получают защиту перед школой.
Вакцина от кори является совместимой с вакциной против паротита, краснухи и гепатита В. Укол ставится в разные участки тела и требует использования разных шприцев. Чаще всего на практике осуществляют два введения, ставя по две вакцины с интервалом в 30 дней. Если необходимо поставить реакцию Манту, её делают одновременно или спустя полгода после прививки от кори, так как вакцинальный процесс способствует низкой чувствительности кожных покровов к туберкулину, что приводит к ложноотрицательному результату.
При соблюдении всех рекомендаций по вакцинации иммунитет вырабатывается практически у 100% привитых детей второго года жизни спустя 21 или 28 дней. Иммунитет сохраняется 25 лет и лишь у незначительного числа людей угасает со временем.
Вакцину вводят подкожно или внутримышечно в область лопатки или плеча. Для того, чтобы предот?