Корь грипп и ветряная оспа
Содержание статьи
Детские инфекции: коклюш, скарлатина, корь, ветрянка, краснуха и свинка
Существует ряд инфекционных заболеваний, которые принято называть детскими, так как болеют ими в основном в детском возрасте. Как правило, ребенок заболевает детскими инфекциями только один раз, затем у него вырабатывается стойки иммунитет на всю жизнь. Детские инфекции — это корь, краснуха, скарлатина, ветрянка (ветряная оспа), свинка (эпидемический паротит) и коклюш.

Симптомы и лечение ветрянки у детей (ветряной оспы)
Если после непродолжительного повышения температуры тела, насморка и покраснения глаз/горла на теле ребенка появились высыпания, то любая мама поймет, что это ветрянка. Симптомы и лечение ветрянки у детей должны знать все родители, потому что важно не только вовремя диагностировать инфекцию, но и провести грамотное лечение.
Первым признаком ветрянки считается характерная сыпь — небольшие, красновато-розовые узелки с неровными краями, которые чаще всего появляются на лице и верхних конечностях. Через несколько часов на поверхности узелка образуется мелкий пузырек, который наполнен полупрозрачной желтоватой жидкостью. Через 8-12 часов пузырьки самостоятельно вскрываются, сыпь покрывается плотной корочкой, которая постепенно исчезает.
Инкубационный период ветрянки составляет 3-5 дней, на этом этапе выявить болезнь не представляется возможным. Родители должны при появлении первых симптомов ветряной оспы обратиться к врачу (вызвать его на дом), но какого-то специфического лечения назначено не будет. При ветрянке рекомендуется проводить симптоматическую терапию — например, ребенку могут понадобиться жаропонижающие средства, препараты, снимающие зуд кожи. Крайне редко врачи назначают Циклоферон, который способен препятствовать развитию гнойной бактериальной инфекции на фоне ветрянки, что значительно облегчает течение болезни.
Инфекция ветрянки в детском саду подразумевает его закрытие на карантин.
Симптомы и лечение скарлатины у детей
Скарлатина — это острое инфекционное заболевание, которое характеризуется интоксикацией, лихорадкой и обильной точечной сыпью. Источник инфекции — это больной ребенок, либо здоровый носитель стрептококков — именно этот патогенный микроорганизм провоцирует развитие скарлатины.
Симптомы и лечение скарлатины у детей хорошо известны врачам, поэтому проблем с диагностикой не будет. Данное заболевание всегда начинается остро, с резкого подъема температуры, вплоть до 39 градусов. Ребенок предъявляет жалобы на головную боль и тошноту, отмечается боль при глотании. Уже в конце первых суток заболевания появляется мелкая и зудящая сыпь, которая стремительно покрывает все тело. На ощупь кожные покровы становится чрезмерно сухими, напоминают наждачную бумагу.
Лечение скарлатины осуществляется на дому, только в случае тяжелого течения болезни ребенка могут поместить в стационар. Для подавления стрептококка назначают антибактериальную терапию, горло обязательно полощут раствором фурацилина или настоями ромашки/календулы. В обязательном порядке в рамках лечения скарлатины назначаются антигистаминные средства и витамины.
Симптомы и лечение коклюша у детей
Чаще всего коклюшем заражаются дети в возрасте до 5 лет, которые не были привиты. Принято считать, что наиболее опасен коклюш детям первого года жизни, в более старшем возрасте заболевание протекает легче.
Знать симптомы и лечение коклюша у детей нужно всем родителям, ведь эта болезнь инфекционная и больной ребенок может заразить всех окружающих детей. Как правило, болезнь начинается с небольшого повышения температуры, общей слабости и легкого кашля. Затем, через несколько дней, ребенка начинает беспокоить специфический кашель с надрывами и спазмами, услышав который, педиатр сразу же заподозрит коклюш. Примечательно, что до появления этого коклюшного кашля родители считают своего ребенка здоровым, но слегка простывшим — он может даже посещать дошкольное учреждение, что приводит к распространению инфекции.
Лечение назначает врач, предварительно сделав анализ на коклюш — бактериальный посев на биоматериал из глотки больного ребенка. Это, во-первых, дает возможность уточнить диагноз, а во-вторых, помогает выявить истинного возбудителя инфекции и подобрать грамотное/эффективное лечение.
Как правило, лечение проводится с помощью антибактериальных препаратов, назначаются также антигистаминные и противокашлевые средства.
Свинка, корь и краснуха
Эти заболевания также считаются инфекционными и опасными. Например, симптомы свинки у детей будут следующими:
- повышение температуры до 40 градусов;
- боль в области уха;
- повышенное слюноотделение;
- боль при жевании и глотании;
- припухлость щеки со стороны пораженной околоушной железы.
Крайне редко, но может произойти поражение вирусом мозговых оболочек (разовьется менингит), почек, поджелудочной железы (прогрессирует панкреатит). У мальчиков эпидемический паротит чаще всего вызывает бесплодие, хотя и бывают исключения.
Среди детских инфекций есть два заболевания, которые имеют схожий признак — сыпь при кори и краснухе выглядит как скопление зерен манной крупы. Покраснение кожи в местах высыпаний будут характерными и для кори, и для краснухи. Считается отличным признаком, если девочка переболела краснухой в детстве — антитела к краснухе вырабатываются в организме на всю жизнь, и во время беременности это инфекционное заболевание не грозит. Если женщина перенесла краснуху во время беременности, то это чревато выкидышем, смертью плода или рождением ребенка с грубыми нарушениями в развитии. Женщине на этапе планирования беременности может быть сделана прививка от краснухи, что обезопасит ее и ее будущего малыша от проблем в будущем.
Профилактика детских инфекций
Сразу оговоримся, что профилактика — это вакцинация ребенка. Стоит знать, что прививки от ветрянки не существует, а корь, краснуху и скарлатину можно предупредить. Такая специфическая прививка переносится детьми хорошо, крайне редко после введения вакцины у малыша может подняться температура тела.
Многие родители отказываются от прививок, но профилактика краснухи и скарлатины по-другому просто невозможна, а последствия перенесенных инфекционных заболеваний могут быть действительно страшными, вплоть до полной инвалидизации.
По материалам сайта dobrobut.com
Источник
Детские инфекции
Детские инфекции — группа инфекционных заболеваний, которые отмечаются преимущественно в детском возрасте, и после выздоровления оставляют стойкий иммунитет. К детским инфекциям относятся корь, краснуха, ветряная оспа, скарлатина, коклюш, эпидемический паротит. Детские инфекции занимают ведущее место в структуре детской заболеваемости, несмотря на развитие иммунизации.
Корь — острое инфекционное заболевание. Характерными проявлениями кори являются повышение температуры до 38-40,5С, симптомы интоксикации (головная боль, слабость, снижение аппетита, ломота в мышцах и суставах), сыпь на коже, воспаление слизистой оболочки носоглотки, верхних дыхательных путей, глаз. Источник заболевания — больной человек. Путь передачи воздушно-капельный. Возбудителем инфекции является РНК-содержащий вирус Polynosa Morbilarum. Вирус кори нестоек к воздействию физических и химических факторов. В окружающей среде сохраняется не более 30 минут.
Вирус кори очень заразен, наиболее высокая заболеваемость наблюдается среди детей в возрасте 1-5 лет.
Заболевание начинается остро, у ребенка повышается температура до 38-39 С, появляются катаральные явления и симптомы интоксикации. На 2-3й день, температура снижается, а катаральные явления нарастают. На второй день заболевания на слизистой оболочке щек появляются белесоватые пятна с красной каймой — пятна Бельского-Филатова-Коплика, с 3-5 дня возникают характерные для кори высыпания на коже. Сыпь спускается сверху вниз: сначала покрывает верхнюю часть лица, шею, затем — туловище, руки и ноги. Высыпания ярко-розового цвета, состоят из мелких пятнисто-папулезных элементов, склонных к слиянию. Угасание сыпи происходит в таком же порядке. После сыпи на коже остается пигментация и шелушение.
Лабораторное подтверждение кори осуществляется с помощью молекулярно-биологического метода (выявление РНК вируса методом полимеразной цепной реакции) и серологическим методом (выявление специфических антител в крови).
- Антитела к вирусу кори (Measles), Anti-Measles, IgG, полуколичественное определение.
- Вирус кори (Measles), качественное определение антител класса IgM.
Критериями выздоровления от кори являются: стойкая нормализация температуры в течение 3 дней и более, отсутствие признаков интоксикации, отсутствие катаральных явлений в ротоглотке, угасание сыпи.
Ветряная оспа — острое инфекционное заболевание. Проявляется лихорадкой, умеренной интоксикацией и полиморфной (пятнистой, пузырьковой, папулезной) сыпью на кожных покровах. Путь передачи — воздушно-капельный. Источник заболевания — больной человек. Возбудитель ветряной оспы — ДНК-содержащий вирус Varicella Zoster, который принадлежит к семейству герпес.
Клиническая картина типичной формы ветряной оспы состоит из нескольких периодов: инкубационного, продромального, периода высыпания и периода обратного развития.
Инкубационный период составляет от11 до 21 дней.
Продромальный (начальный) период длится от нескольких часов до двух дней. Характеризуется умеренной интоксикацией, субфебрильной температурой, синдромом экзантемы — появляется мелкоточечная сыпь на коже, которая предшествует появлению типичных высыпаний.
В периоде высыпаний температура повышается до фебрильных цифр, появляются умеренно выраженные симптомы интоксикации. На коже, на слизистой оболочке ротоглотки, на языке, редко на слизистой глаз и конъюнктиве, возникают элементы пятнисто-везикулезной сыпи. Везикулы (пузырьки) округлой или овальной формы, с прозрачным содержимым. Новые высыпания появляются в течение 2-5 дней, толчкообразно. Затем ветряночные элементы постепенно подсыхают, образуются корочки и легкая пигментация на коже. Каждая новая волна высыпаний сопровождается повышением температуры тела. Есть прямая зависимость — чем сильнее выражена сыпь, тем тяжелее симптомы интоксикации у больных ветряной оспой.
Ветряная оспа может иметь осложнения. Это воспалительные заболевания кожи и подкожно-жировой клетчатки — пиодермии, флегмона. Редко возникают пневмония, миокардит, нефрит, гепатит, артрит. Возможно поражение нервной системы — энцефалит.
Диагностика ветряной оспы
Диагностируют ветряную оспу прежде всего по типичной клинической картине.
При лабораторной диагностике для выявления возбудителя ветряной оспы используется метод полимеразной ценой реакции, определение ДНК вируса.
- Вирус Варицелла-Зостер (Varicella-Zoster virus, VZV), качественное определение ДНК.
- Вирус Варицелла-Зостер (Varicella-Zoster virus, VZV), качественное определение ДНК (цельная кровь).
Серологическая диагностика направлена на выявление специфических антител к вирусу ветряной оспы:
- Вирус Варицелла-Зостер (Varicella-Zoster virus,VZV), IgМ.
- Вирус Варицелла-Зостер (Varicella-Zoster virus,VZV), IgG.
Микроскопический метод применяется для верификации возбудителя ветряной оспы — выявление телец Арагао (скопление вируса) в мазке из содержимого везикулы, окрашенного серебрением по Морозову.
Скарлатина — острое инфекционное заболевание, возбудителем которого является бета-гемолитический стрептококк группы А. Характеризуется повышением температуры, интоксикацией, острым тонзиллитом и мелкоточечной сыпью.
Возбудитель скарлатины — бета-гемолитический стрептококк группы А.
Скарлатина передается воздушно-капельным путем. Источником инфекции является больной человек или бактерионоситель.
Клиническая картина скарлатины
Инкубационный период скарлатины длится обычно 2-3 дня, максимально 7 дней.
В начале заболевания появляются симптомы интоксикации, покраснение слизистой оболочки зева и миндалин, точечная мелкая сыпь (энантема) на мягком небе, постепенно развивается тонзиллит.
Далее следует период высыпаний: на коже туловища, сгибательной поверхности рук, внутренней поверхности ног появляется мелкоточечная ярко-розовая сыпь. Сыпь сгущается в естественных складках кожи и располагается на фоне покраснения. Для сыпи при скарлатине характерно отсутствие эффекта «подсыпания». Кожная сыпь может быть и геморрагической (точечные кровоизлияния), и мелкопапулезной (мелкие бугорки). Сыпь отсутствует в области носогубного треугольника — это один из диагностических признаков скарлатины (синдром Филатова). Еще один характерный симптом — ярко-малиновый цвет языка.
К 4 дню болезни сыпь бледнеет, становится бледно-розовой.
Со второй недели заболевания начинается период выздоровления (реконвалесценции), во время которого появляется пластинчатое шелушение на ладонях и стопах.
Осложнения скарлатины — отит, синусит, миокардит, нефрит.
Для лабораторного подтверждения диагноза скарлатины используются серологические методы — выявление специфических антител Ig M, Ig G в крови и повышение уровня антител к стрептолизину О.
- Антистрептолизин-О (Anti-streptolysin О).
Возбудителя скарлатины можно выявить культуральным методом — при посеве на искусственные питательные среды.
- Микробиологическое (культуральное) исследование на бета-гемолитический стрептококк группы A (Streptococcus group A, S.pyogenes).
- Микробиологическое (культуральное) исследование на бета-гемолитический стрептококк группы A (Streptococcus group A, S.pyogenes) с определением чувствительности к антимикробным препаратам.
Эпидемический паротит — острое инфекционное заболевание. Эпидемический паротит проявляется лихорадкой, симптомами интоксикации, воспалением слюнных желез, поражением других железистых органов и нервной системы.
Паротит передается воздушно-капельным и контактно-бытовым путем. Источник инфекции — больной человек.
Возбудитель паротита — вирус Mumps rubulavirus, содержит РНК, относится к семейству парамиксовирусов.
Инкубационный период длится от 11до 21 дней, обычно 15 дней. Начало заболевания острое, с повышения температуры, появляются симптомы интоксикации, припухлость и болезненность в области околоушной железы.
Принято выделять интоксикационный синдром и синдром поражения железистых органов.
Синдром интоксикации — головная боль, нарушение аппетита, слабость, повышение температуры до 38-40◦С.
Синдром поражения железистых органов. Околоушные слюнные железы увеличиваются в размерах, появляется болезненность, возможен отек окружающей подкожно-жировой клетчатки. Лицо становится круглым, шея кажется утолщенной. Народное название эпидемического паротита — «свинка» — было дано заболеванию за характерный внешний вид пациента. Атипичная форма паротита может протекать без поражения слюнных желез.
В течение нескольких дней в патологический процесс могут вовлекаться и другие слюнные железы — подъязычные, подчелюстные.
Поражение поджелудочной железы — встречается в 20-40 % случаев, проявляется симптомами панкреатита — боль в животе, тошнота, рвота, запор.
Поражение половых желез у мальчиков (орхит) — развивается остро, на 6-7 день болезни, как правило, процесс односторонний. Характерен подъем температуры, боль в яичке, которая может распространяться в паховую область, на внутреннюю поверхность бедра. Яичко увеличивается в размерах, становится плотным по консистенции. Симптомы сохраняются 3-5 дней и полностью исчезают в течение 7-10 дней.
Поражение женских половых желез (оофорит) у девочек встречается довольно редко, может отмечаться в период полового развития.
Синдром поражения центральной и периферической нервной системы также редкое явление, чаще встречается у детей в возрасте 3-9 лет. Проявляется выраженной слабостью, сонливостью, менингеальными симптомами, судорогами, нарушением сознания.
К осложнениям эпидемического паротита относятся артрит, нефрит, воспаление черепных нервов (миелиты), менингоэнцефалит, энцефалит.
При диагностике эпидемического паротита особое внимание уделяют клинической картине: припухлость околоушных желез, болезненность при жевании, лихорадка, интоксикация. Диагностически значимыми являются симптом Мурсона (покраснение и воспалительная реакция слизистой оболочки вокруг протока воспаленной околоушной железы); симптом Филатова (болезненность при надавливании позади мочки уха).
Лабораторная диагностика.
Для выявления РНК возбудителя применяют молекулярно-биологический метод — полимеразную цепную реакцию (ПЦР). Также используется серологический метод — определение специфических антител Ig M, Ig G в сыворотке крови:
- Вирус паротита (Mumps), качественное определение антител класса IgG.
- Вирус паротита (Mumps), качественное определение антител класса IgМ.
При панкреатите в биохимическом анализе крови обнаруживается повышение фермента амилазы.
Лечение детских инфекций
Для предотвращения распространения инфекции, в первую очередь решается вопрос об изоляции больного на дому или в профильном стационаре. При среднетяжелом и тяжелом течении болезни требуется госпитализация ребенка в стационар, в боксированное отделение. Легкая форма лечится амбулаторно, в домашних условиях.
Для лечения инфекций вирусной этиологии — корь, краснуха, ветряная оспа, эпидемический паротит, рекомендуются противовирусные препараты.
Терапия скарлатины и коклюша основана на назначении антибактериальных препаратов.
Также рекомендуется лечение, направленное на блокирование патологических механизмов развития заболеваний и облегчение симптомов детских инфекций.
Вакцинопрофилактика детских инфекций
Сейчас профилактические прививки от коклюша, кори, краснухи, эпидемического паротита включены в национальный календарь прививок Российской Федерации. Профилактическая прививка от ветряной оспы входит в перечень профилактических прививок по эпидемическим показаниям.
Список литературы.
- Клинические рекомендации (протокол лечения) оказания помощи детям больным ветряной оспы.
- Клинические рекомендации «Корь у детей» (утверждены Минздравом России), 2015 г.
- Клинические рекомендации (протокол лечения) оказания помощи детям больным скарлатиной.
- Клинические рекомендации (протокол лечения) оказания помощи детям больным эпидемическим паротитом.
Источник
Ветряная оспа (ветрянка) у детей и взрослых: симптомы, осложнения, как не заразиться
2018-01-09
- Источник
- Проявления
- Осложнения
- Вакцины
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.

Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Чем вызывается ветряная оспа и как можно заразиться?
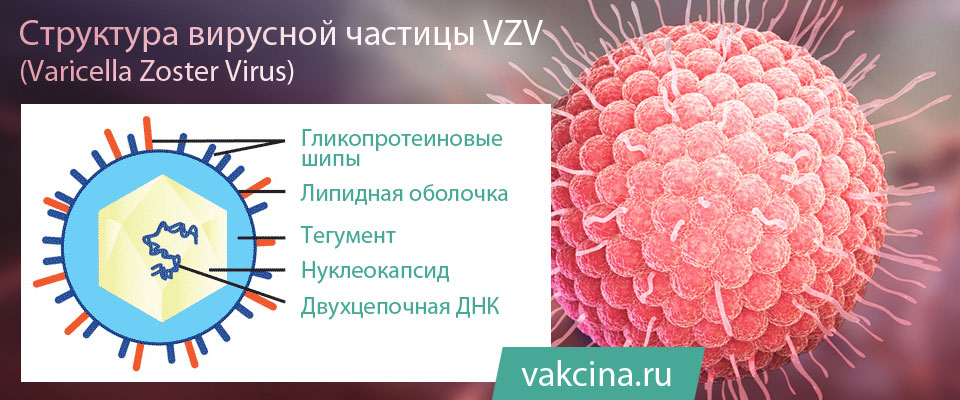
Varicella zoster virus (VZV) — это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Почему так актуальна ветряная оспа в современном мире?
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Какие проявления ветряной оспы (ветрянки)?
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.

Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.

Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Какие осложнения могут возникнуть при ветряной оспе?
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит — одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию — опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Что такое опоясывающий герпес?
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.

Локализация сыпи при поражении узла тройничного нерва — на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях — на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Какие существуют методы диагностики ветряной оспы?
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Как лечить ветряную оспу?
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.

Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом — анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Как предупредить заболевание ветряной оспой?
Ветряная оспа может быть предотвращена с помощью вакцинации. Специфическая профилактика проводится живыми вакцинами из ослабленного вируса ветряной оспы (например, бельгийская вакцина «Варилрикс»). Особенно вакцинация рекомендована детям раннего возраста, а в США и лицам пожилого возраста с целью профилактики опоясывающего герпеса и постгерпетической невралгии.

При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Вакцины против ветряной оспы
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
— обычная вакцинация в возрасте 12-15 месяцев,
— обычная вторая доза в возрасте 4-6 лет.
- для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Использованные материалы
- https://www.cdc.gov/vaccines/pubs/pinkbook/varicella.html — этиология, патогенез, клинические особенности, профилактика ветряной оспы
- https://www.who.int/immunization/sage/meetings/2014/april/5_The_potential_impact_Varicella_vaccination_Low_Middle_Income_Countries_feasibility_modeling.pdf?ua=1&ua=1 — вакцинация при ветряной оспе
- https://www.who.int/immunization/diseases/varicella/en/ — о эпидемиологии ветряной оспы и опоясывающем герпесе
- https://www.who.int/bulletin/volumes/92/8/13-132142/en/ — исследования на тему эффективности вакцинации при ветряной оспе и опоясывающем герпесе в Австралии.
- https://www.who.int/immunization/position_papers/varicella_grad_effectiveness_2_doses.pdf?ua=1 — о эффективности вакцинации при ветряной оспе.
- https://www.who.int/wer/2014/wer8925.pdf?ua=1&ua=1 — эпидемиология, диагностика, лечение, некоторые позиции о вакцинации при ветряной оспе и опоясывающем герпесе.
- Возианова Ж. И. Инфекционные и паразитарные болезни: В 3 т. — К .: Здоровье, 2000. — Т. 1. — 904 с.
- Голубовская О. А. Инфекционные болезни. — М .: ВСВ «Медицина», 2012. — 728 с. + 12 с. цвет. вкл.
Автор: Анастасия Лишневская, врач-инфекционист
Источник: ММК Формед
Источник