Корь 1 раз в жизни
Содержание статьи
Старая новая история: возвращение кори
До того, как была создана вакцина от кори, болезнь считалась одной из самых распространённых детских инфекций. В наши дни о кори забыли. Многие люди перестали делать прививки, и заболевание, которое давно считалось побеждённым, вернулось.
О кори нам рассказала врач-детский инфекционист, детский анестезиолог-реаниматолог «Клиники Эксперт» Тула Елена Геннадьевна Королёва.
— Елена Геннадьевна, расскажите о кори. Что это такое? Как можно ею заразиться?
— Корь — это вирусное заболевание. В 1992 — 1993 годах была огромная вспышка этой инфекции в Средней Азии. Я тогда только начинала работать. Это был последний год моей интернатуры. Множество заболевших. Люди умирали. Зачастую взрослые люди.
Корь поражает исключительно человека. От собаки, кошки, других животных заразиться этой болезнью невозможно. Она передаётся только воздушно-капельным путём от человека к человеку. Заразиться можно от больного, когда тот чихает или кашляет. Вирусы могут переноситься по воздуху на большие расстояния. К примеру, если в многоэтажном доме заболевший корью прошёлся по лестнице и чихнул, то заразиться может даже тот, кто с ним лично не встречался, но прошёл после него. Контагиозность (заразность) кори очень высока. Если мы не привиты и не болели корью раньше, то гарантированно заболеем при контакте с таким больным.
— Если взрослый человек переболел корью в детстве, он может снова заразиться?
— Нет, никогда. Иммунитет у переболевшего корью стойкий и пожизненный.
— А если человек получил все прививки в детстве, может ли он заразиться, будучи взрослым? Т.е. если он не переболел корью, а регулярно от неё прививался в детстве.
— Здесь другая ситуация. Вакцина против кори не даёт стопроцентной защиты на всю жизнь. Поэтому прививку надо делать повторно через определённое время.
— Каковы симптомы кори? Отличаются ли они у детей и взрослых?
— Вирус кори поражает верхние дыхательные пути (горло, трахею, бронхи) и центральную нервную систему. Симптомы у ребёнка и у взрослого одни и те же. Поднимается высокая температура (до 40 градусов Цельсия), появляются болевые ощущения в горле, мышцах, головная боль, могут увеличиваться лимфатические узлы, возникает тяжёлое поражение конъюнктивы. Характерные признаки для кори — развитие светобоязни и появление так называемых пятен Бельского-Филатова-Коплика напротив верхних коренных зубов (участок слизистой как бы присыпан манной крупой).
Почему корь важно заподозрить на ранних стадиях? Человек ещё может не знать, что заболел, но он уже заразен, даже если инкубационный период только идёт. Именно в те дни, когда ещё не появилась характерная сыпь, больной уже достаточно интенсивно выделяет вирус кори во внешнюю среду.
— Правда ли, что взрослый человек переносит болезнь тяжелее, чем ребёнок?
— Да, однозначно.
— В чём заключается диагностика этого заболевания?
— Корь при типичном течении никогда не вызывает сомнений. Потому что есть характерные только для кори признаки, которые я называла ранее.
Но у некоторых людей болезнь протекает в митигированной (маловыраженной) форме. В таких случаях делается анализ на корь, по которому можно заключить, присутствует в организме инфекция или нет. Для этого у пациента берут кровь и определяют в ней специфические противокоревые антитела, а именно иммуноглобулин М. Если он обнаружен, это говорит о том, что у человека течёт острая коревая инфекция.
— Какие существуют методы лечения кори?
— Конкретно противокоревого препарата не существует. Как и основная масса вирусных заболеваний, корь не имеет специфического лечения. Часто назначаются антибактериальные препараты, потому что при тяжёлой форме течения болезни присоединяются пневмония и бактериальные инфекции.
— Какие могут быть последствия и осложнения после кори? Насколько опасна эта болезнь?
— Корь очень опасна. У детей инфекция может привести к развитию ларинготрахеита. Отекает вся слизистая трахеи. Дыхательные пути сужаются настолько, что невозможно дышать. Тяжёлая пневмония, менингоэнцефалиты — самые страшные осложнения.
— Есть данные, что в последние годы заболеваемость корью в мире растёт. Что способствует распространению этого заболевания?
— Люди забыли, что такое корь. Возможно, вы знаете, что идут антипрививочные кампании. Многие отказываются от прививок и делают это весьма опрометчиво. Я думаю, что с этим и связан рост кори.
— Сколько раз делают прививку от кори детям и взрослым?
— Детям первую прививку делают в год. Потом ревакцинация в 6 — 7 лет. Прививку против кори взрослым делают в 22 — 29 лет. И далее раз в десять лет.
— Прививку против кори можно делать в любом возрасте?
— Да.
— Кому нельзя прививаться?
— Людям, страдающим иммунодефицитом (в том числе больным с ВИЧ-инфекцией), и тем, кто проходит химиотерапию.
— Что вы можете сказать тем, кто при отсутствии противопоказаний к вакцинации боится её?
— Корь — это заболевание, которое может привести к смерти или инвалидности. Те, кто считает, что прививки не нужны, подвергают себя и окружающих опасности. Нужно разговаривать с такими людьми, убеждать, разъяснять. Они просто не знают, насколько это тяжёлое заболевание и как люди страдают. Поэтому прививаться, безусловно, нужно.
— Существуют ли другие меры профилактики, помимо прививок?
— В случае, когда прививка противопоказана, а контакт с больным корью произошёл, применяется готовый противокоревой иммуноглобулин. Такой препарат получают от лиц, которые уже имеют антитела против кори. При его использовании пациент либо не заболеет вовсе, либо перенесёт инфекцию в лёгкой форме. Это называется пассивная иммунизация.
Или, например, такая ситуация. Ко мне на приём пришёл ребёнок, и я выявила у него корь. Какие меры я должна принять, чтобы не заболели те, кто придёт после него? Вирус кори во внешней среде неустойчив. Необходимо обработать комнату, где находился больной: проветрить помещение, сделать влажную уборку, включить ультрафиолетовое облучение.
Болезнь может проявиться в течение 21 дня. Поэтому обязательно нужно следить за теми, кто был в контакте с больным.
Для справки
Королёва Елена Геннадьевна
Выпускница педиатрического факультета Киргизского государственного медицинского института 1992 года.
С 1992 по 1993 год проходила интернатуру по детской инфекции.
В г. Фрунзе (Бишкек) работала в республиканской инфекционной больнице детским инфекционистом. Затем — реаниматологом в отделении интенсивной терапии для инфекционных больных.
В Туле на протяжении 11 лет работала в областной детской больнице. 7 лет заведовала отделением реанимации.
В настоящее время — врач-инфекционист, анестезиолог-реаниматолог, детский анестезиолог-реаниматолог «Клиники Эксперт» Тула.
Источник
Корь — симптомы и лечение
Корь (Morbilli) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Paramyxoviridae
Род — Morbillivirus
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде — чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости).[2][5]
Эпидемиология
Антропоноз. Источник заболевания — исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает — дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори.[1][3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
Синдромы кори:
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита — СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4][5]
Дифференциальный диагноз
| признаки | корь | краснуха | псевдотуберкулёз | аллергическая сыпь |
|---|---|---|---|---|
| инк. период | 9-11 дней | 11-24 дня | 3-18 дней | до суток |
| эпидемиологические предпосылки | контакт с больным | контакт с больным | употребление сырых овощей | контакт с аллергеном |
| воспалительные изменения ВДП | выражены | умеренно выражены | умеренны или отсутствуют | нет |
| конъюнктивит | выражен | слабо выражен | слабо выражен | нет |
| ГЛАП (ув. лимфоузлов) | выражена | выражена (затылочные и заднешейные) | умеренно (мезаденит) | нет |
| характер сыпи | макуло-папулёзная | мелкопятнистая | точечная, скарлатиноподобная, макуло-папулёзная | макуло-папулёзная, зудящая |
| время появления сыпи | 3-4 день | 1 день | 2-4 день | до суток |
| этапность высыпаний | выражена | нет | нет | нет |
| патогномоничные признаки | пятна Бельского- Филатова-Коплика | пятна Форхгеймера | симптомы «перчаток и носков» | нет |
Источник
Возрождение кори: все, что нужно знать о болезни
В январе 2019 года ВОЗ опубликовала новый список глобальных угроз человечеству. Впервые в него включили отказ от прививок. В случае кори это особенно актуально, ведь один больной может заразить полтора десятка человек. А в прошлом году по всему миру началась новая вспышка кори. Только в России в 13 раз выросло число новых случаев заболевания. В Европе и США, где ситуация не лучше, вовсю бьют тревогу. Издание Vox выпустило подробный текст, в котором объясняется все, что нужно знать о кори. А СПИД.ЦЕНТР публикует перевод.
Корь — одно из самых заразных вирусных заболеваний, известных человечеству. Если вы не привиты от нее и войдете в комнату, где за несколько часов до того кашлянул больной корью, то можете подхватить вирус из летающих в воздухе капель, которые он выдохнул.
Больше ни один вирус так не умеет.
До 1960 года шанс заразиться корью был у каждого. Кто-то выжил и может рассказать об этом, а кто-то — нет. В США до 1963 года, когда ввели вакцинацию, ежегодно фиксировалось 4 миллиона случаев заболевания корью, из них 48 000 кончались госпитализацией, 500 — смертью. По всему миру корь была убийцей детей номер один.
Прелесть вакцины в том, что большинство людей, получивших надлежащую дозу, не заболеют корью никогда, даже если попадут в ситуацию риска. Вакцинация применялась так широко, что в 2000 году в США объявили об уничтожении вируса: достаточное количество людей получили иммунитет, чтобы вспышки заболевания остановились, а о смертях было практически не слышно.
 Javier Zarracina/Vox
Javier Zarracina/Vox
Тем не менее в мире еще остались очаги распространения вируса, главным образом в странах с низким уровнем жизни, таких как Филиппины или Вьетнам.
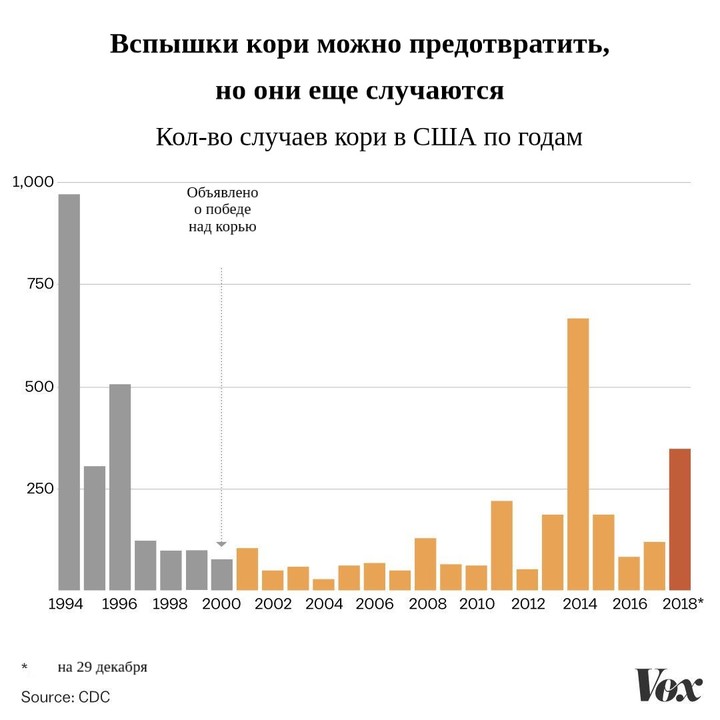
Более того, недавно вирус кори активизировался в США, Канаде и Европе. Проблема проста — слишком много людей пренебрегает вакцинацией. В Европе в первой половине 2018 года было зафиксировано более 41 000 случаев — рекордный показатель с момента появления вакцины.
В США в 2018 году зафиксировали 17 вспышек кори, всего 349 случаев. Одна из них, в штате Нью-Йорк, продолжилась и в 2019 — более 180 случаев в ультраортодоксальных еврейских общинах.
Сейчас наблюдается вспышка в штате Вашингтон, что заставило губернатора спешно объявить чрезвычайную ситуацию.
На прошлой неделе зафиксировали уже 70 случаев в округе Кларк штата Вашингтон, граничащем с городом Портленд в Орегоне. Большинство заболевших — невакцинированные дети от 1 года до 10 лет. Один взрослый заболел в округе Кинг, крупнейший город которого — Сиэтл, и четверо — в округе Малтнома, где и находится Портленд. Однако в службе здравоохранения полагают, что болезнь может распространиться дальше, причем быстро.
Люди сами нагрузили систему здравоохранения, в том числе целое поколение врачей, в жизни своей не видавших кори, лечением болезни, которую легко можно было предотвратить обычной вакцинацией. Вот восемь главных вопросов о кори — с ответами.
Почему в Вашингтоне произошла вспышка кори?
В США такие вспышки обычно начинаются с того, что какой-нибудь путешественник подхватывает вирус в другой стране, где она все еще не редкость, и передает невакцинированным согражданам. Известно, что «нулевой пациент» вспышки в Вашингтоне выезжал из страны, после чего общался с детьми, которым не сделали прививки, в округе Кларк. Дети, в свою очередь, посещали общественные места — поликлиники, школы, церкви, магазины «Ikea» и «Dollar Tree» — и передавали вирус по цепочке.
по теме

Лечение
«Дышите — не дышите»: Что нужно знать о туберкулезе?
Судя по всему, в этих местах подверженных риску детей больше, чем где бы то ни было в стране. Дело в том, что в Орегоне и Вашингтоне не так строго, как в прочих штатах, относятся к решению родителей делать или не делать ребенку прививку, и многие семьи этим пользуются.
По данным «Washington Post», в округе Кларк в 2017/2018 учебном году 7,9 % детей были освобождены от вакцинирования перед поступлением в детский сад. На другом берегу реки Колумбия, в штате Орегон, число отводов от прививки резко возросло в последние годы: с 5,8 % в 2015 до 7,5 % в 2018. Это очень много — в среднем 2 % детей в стране не получают вакцины по немедицинским причинам.
Эти послабления сделали Орегон и Вашингтон уязвимее перед легко предотвратимыми вспышками кори, говорит Питер Хотес, специалист по инфекционным заболеваниям из Бэйлоровского медицинского колледжа: «Теперь эти штаты — главный очаг антивакцинного движения, и все из-за отводов от прививок по немедицинским причинам, не имеющим ничего общего с религией».
В Орегоне пока все благополучно, но его географическая близость к Вашингтону внушает беспокойство, добавляет Хотес. А «поскольку невакцинированная группа населения так велика, эпидемия может длиться довольно долго».
Что происходит при кори и смертельна ли она?
Корь — смертельно опасное инфекционное заболевание, от которого страдают, как правило, дети. Инкубационный период вируса составляет 10-12 дней, после этого начинается жар, кашель, закладывает нос, краснеют и слезятся глаза. Потеря аппетита и общее недомогание — тоже частый первичный симптом. Еще через несколько дней по всему телу, начиная от лица и шеи, распространяется неприятная сыпь. Она держится обычно от трех до пяти дней, а потом проходит.
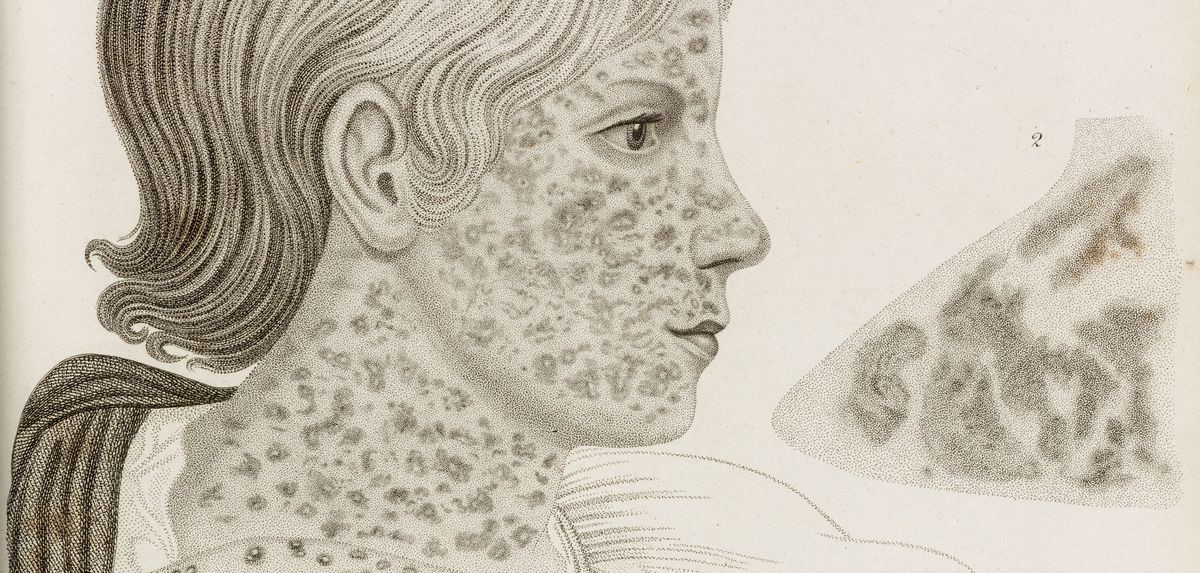
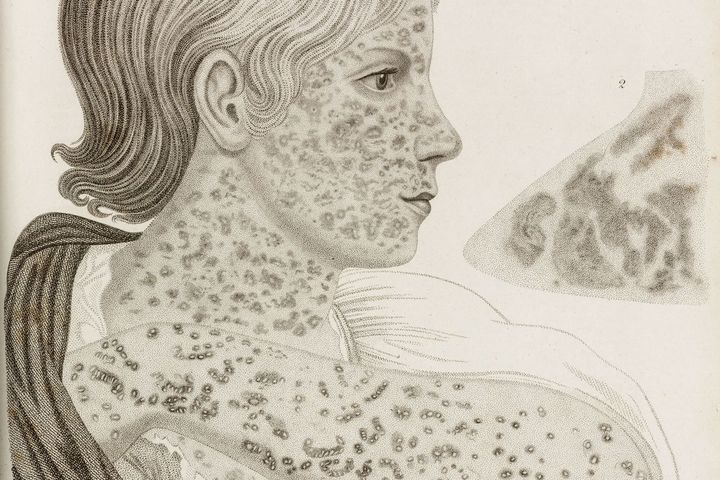 Корь на рисунке XIX века. Universal Images Group
Корь на рисунке XIX века. Universal Images Group
Если нет осложнений, человек начинает выздоравливать сразу после появления сыпи и через две-три недели уже чувствует себя нормально.
Однако у почти 40 % пациентов случаются осложнения. Чаще всего так происходит с детьми младше 5 лет и взрослыми старше 20, а также со всеми, чей иммунитет ослаблен, например, из-за недоедания. Наиболее высокая смертность у детей младше 5 лет.
Самое частое осложнение при кори — пневмония, и она же становится причиной большинства смертей. Реже корь приводит к слепоте, крупу, появлению язв в полости рта, ушным инфекциям и жестокой диарее. У детей может развиться энцефалит (воспаление мозга), который может вызвать судороги, потерю слуха и нарушения интеллекта. И опять же, эти осложнения возникают в основном у людей, чья иммунная система уже ослаблена в силу возраста, имеющихся заболеваний или недостаточности питания.
По данным центров контроля и профилактики заболеваемости (ЦКП), страшная математика кори выглядит так: из каждых 20 заболевших детей один заболевает еще и пневмонией; один на тысячу получит энцефалит; один или двое на тысячу умрут.
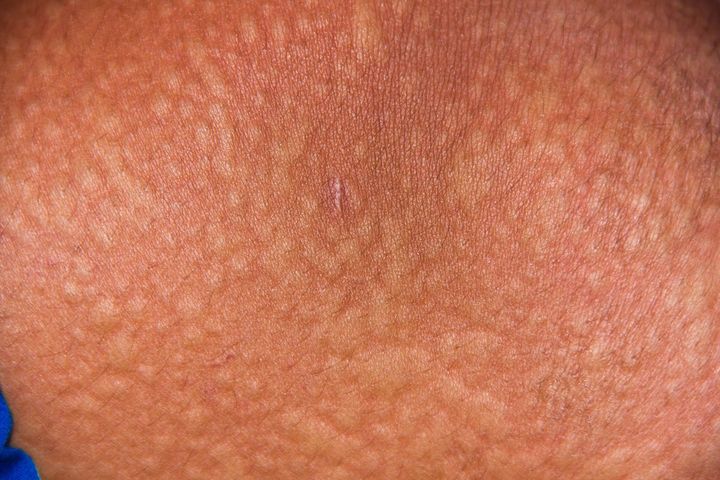
Как выглядит сыпь при кори?
Это плоские красные точки или крохотные бугорки на покрасневшей коже. Как правило, они высыпают сначала на лице, под линией роста волос, затем спускаются на шею, торс, руки, ноги, ступни.
Откуда мы знаем, что вакцина против кори безопасна?
Корь предотвращает впрыскивание комбинации MMR (вакцина против кори, паротита и краснухи). ЦКП рекомендуют детям две дозы:
первую — в возрасте 12-15 месяцев;
вторую — в возрасте 4-6 лет.
Вакцина MMR дает иммунитет на десятилетия вперед, но во взрослом возрасте может быть нужна повторная вакцинация.
Она абсолютно безопасна и действенна. В ней содержится живой, но ослабленный вирус, что заставляет организм вырабатывать антитела. Если вы встретите реальный источник кори, антитела сработают и защитят от болезни.
Побочные эффекты от этой вакцины редкие и в основном легкие. Например, согласно ЦКП, у одного из шести человек поднимается температура, у одного из 20 появляется небольшая сыпь. Серьезных последствий практически не бывает: тяжелые аллергические реакции случаются один раз на миллионы; глухота, длительные судороги, необратимое повреждение мозга «настолько редки, что трудно сказать, действительно ли они вызваны вакциной». Иначе говоря, польза от вакцины — защита детей и общества, в котором они живут, — многократно превосходит вред.
Легко ли заразиться корью?
Если вы не вакцинированы, заразиться корью проще простого. Один человек с корью может заразить 12-18 человек. Это гораздо больше, чем при других пугающих вирусах — эболе, ВИЧ или атипичной пневмонии. При эболе один человек обычно передает вирус двоим, при ВИЧ и атипичной пневмонии — четырем.
по теме

Лечение
АBC — азбука гепатита
Вирус кори передается по воздуху в капельках, вылетевших из горла, рта и носа инфицированного, то есть обычно во время кашля и чихания. Эта мельчайшая взвесь висит в воздухе еще долго после того, как человек вышел из помещения, а на поверхностях вирус живет до двух часов.
Службы здравоохранения сильнее всего обеспокоены тем, что к моменту, когда появляется сигнализирующая сыпь, вирус может распространяться по организму уже четыре дня, и все это время люди заразны, хотя и не подозревают об этом. Пациенты перестают быть заразными примерно через четыре дня после появления сыпи.
В исключительно редких случаях корью заболевают те, кто вакцинирован. Так, у менее чем 5 % вакцинированных людей иммунная система не просыпается даже от инъекции. Ученые не дают этому точного объяснения.
По всей видимости, если вместо двух доз впрыснуть одну, риск заразиться корью тоже увеличивается.
Существует ли схема лечения кори?
К сожалению, нет. Врачи могут помочь пациентам избежать наиболее тяжелых осложнений (пневмонии, слепоты), следя за тем, чтобы они получали надлежащее питание и достаточно питья.
От глазных и ушных инфекций прописывают антибиотики. А поскольку корь лишает пациента витамина А, врачи обычно дают пациентам две дозы витаминной добавки.
Как часто родители отказываются делать своим детям прививку MMR?
В целом в США от вакцины MMR отказываются не так часто. Согласно последним данным ЦКП, в 2016 году ее получил 91 % детей по всей стране. Этого практически достаточно для так называемого «стадного иммунитета»: вакцинация эффективна, если определенный процент населения имеет иммунитет; тогда болезнь распространяется не так легко, и защищены даже те, кто не получил или не мог получить вакцину, — новорожденные и люди с аллергией на вакцину. Для противодействия кори нужно вакцинировать 90-95 % населения.
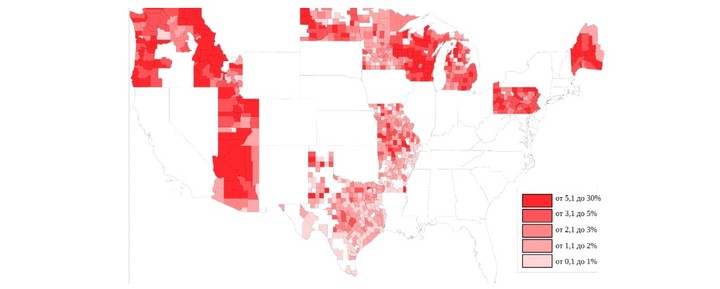 Отвод от прививки по немедицинским причинам: рейтинг по округам за 2016 и 2017 годы.
Отвод от прививки по немедицинским причинам: рейтинг по округам за 2016 и 2017 годы.
Однако статистика, учитывающая средние показатели по стране или штату, не видит региональных групп невакцинированных людей. Никакой общей идеологии у них нет. Это амиши из Огайо, у которых есть предубеждение против прививки; ортодоксальные евреи из Нью-Йорка; калифорнийцы, которые не хотят вводить в тела своих детей «неестественные» элементы; родители, которые просто решили вакцинировать детей попозже.
В таких группах уровень отказа от вакцин бывает очень высок. По результатам исследования 2018 года, опубликованного в журнале PLOS Medicine, в десятках округов по всей стране отвод от прививки по немедицинским причинам в 2016-2017 годах составил от 5,1 % до 30 %. Лидером оказался округ Камас в штате Айдахо с показателем отказов 27 %.
Хотя во всех 50 штатах законодательство требует вакцинации для учащихся, почти в каждом штате делают исключения для людей, которые не прививаются по религиозным убеждениям или по этическим: в 17 штатах дают послабления тем, кому не позволяют личные принципы или этические соображения. Исключение составляют Миссисипи, Калифорния и Западная Виргиния, там самые строгие законы относительно вакцинации — никакой религии или философии послаблений не дают.
Неудивительно, что в тех районах страны, где людям дают возможность самим решать, вакцинироваться или нет, процент людей, отказавшихся от вакцины, выше.
Искореним ли мы корь?
Теоретически — да. Вирус кори может быть стерт с лица земли, чтобы никогда больше не вредить человечеству. Он соответствует параметрам болезней, поддающихся искоренению: его носители — только люди, не животные (то есть не нужно вместе с вирусом уничтожать целый вид животных); у нас есть действенная вакцина; у нас есть всегда доступные и точные диагностические тесты, чтобы выявить болезнь.
по теме

Лечение
Гид по вакцинам. Когда и какую прививку сделать? А главное: надо ли вообще прививаться? (Спойлер: конечно, надо)
В мировом масштабе дело движется вперед: по данным ВОЗ, в 2017 году около 85 % детей получили одну дозу вакцины от кори на свой первый день рождения, что выше по сравнению с 2000 годом (72 %).
Однако для полного искоренения болезни этого недостаточно. Хотя большинство вспышек кори фиксируется в развивающихся странах, особенно в Азии и в Африке, корь может объявиться где угодно, стоит только уменьшиться проценту вакцинированных людей. Что и случилось, например, в штате Вашингтон и в Европе. Невакцинированные люди зачастую становились теми самыми «нулевыми пациентами», то есть создавали зоны уязвимости, где под удар попадали другие.
Чтобы поднять уровень вакцинации, во многих странах Европы пытались оказать давление на родителей, которые не вакцинируют детей; в ход шли санкции и штрафы.
Законодатели штата Орегон в 2015 году несколько усложнили родителям отказ от прививки, поставив обязательное условие — получить «сертификат о прохождении курса по вакцинации», а для этого сначала посмотреть онлайн просветительскую программу или проконсультироваться с врачом или медсестрой. Согласно недавнему исследованию, родителей это не останавливает: только поначалу в доле отказов по немедицинским причинам наметился небольшой спад, но в течение последних нескольких лет она уверенно растет.
«В США уничтожили корь в 2000 году, но ей позволили вернуться», — говорит Хотес. И отчасти виной тому «невежественные и трусливые законодатели штатов и неспособность правительства организовать пропаганду вакцинации».
Источник