Коклюш и паракоклюш анализ в одессе
Содержание статьи
Лабораторная диагностика коклюша и паракоклюша
Комплексное исследование, направленное на диагностику коклюша и паракоклюша, а также на оценку эффективности вакцинации против коклюша.
Синонимы русские
Возбудители коклюша, паракоклюша; комплексное обследование.
Синонимы английские
Bordetella pertussis, Bordetella parapertussis; comprehensive examination.
Какой биоматериал можно использовать для исследования?
Венозную кровь, мазок из носоглотки, мазок из зева (ротоглотки).
Как правильно подготовиться к исследованию?
- За 3-4 часа до взятия мазков из ротоглотки (зева) не употреблять пищу, не пить, не чистить зубы, не полоскать рот/горло, не жевать жевательную резинку, не курить. За 3-4 часа до взятия мазков из носа не закапывать капли/спреи и не промывать нос. Взятие мазков оптимально выполнять утром, сразу после ночного сна.
Общая информация об исследовании
Коклюш представляет собой острую антропонозную бактериальную инфекцию. Возбудитель — Bordetella pertussis (палочка Борде — Жонгу), мелкая неподвижная грамотрицательная коккобацилла, строгий аэроб. Инфекция передается воздушно-капельным путём. Источником инфекции является больной человек с любой формой инфекционного процесса.
В течении заболевания выделяют следующие периоды: инкубационный период (длительностью от нескольких дней до двух недель), катаральный (от 5-8 до 11-14 дней), пароксизмальный, или спазматический (2-8 недель), разрешения (2-4 недели) и реконвалесценции (2-6 месяцев). Наиболее характерными для коклюша являются проявления, характеризующие пароксизмальный период заболевания. К ним относятся сухой спастический кашель, цианоз носогубного треугольника, акроцианоз, возможна рвота, лихорадка, слабость, в гемограмме — лейкоцитоз, лимфоцитоз. Следует отметить, что наиболее тяжело заболевание протекает у детей раннего возраста, возможно развитие осложнений со стороны бронхолегочной и нервной систем. У взрослых и лиц после вакцинации коклюш чаще протекает в легкой, атипичной форме, как правило, без осложнений.
Паракоклюш — это острая бактериальная инфекция респираторного тракта, поражающая детей и взрослых. Возбудителем инфекции является аэробная палочка Bordetella parapertussis. Клинические проявления данного заболевания схожи с картиной коклюша, характерна более стертая смена периодов, легкое течение, редкое развитие осложнений, преимущественно у детей.
Диагностика коклюша и паракоклюша основана на клинико-эпидемиологических данных, результатах изменений в клиническом анализе крови и подтверждается лабораторными методами. В клинической лабораторной диагностике данных заболеваний применяют несколько методов: бактериологический метод для выявления роста колоний возбудителей коклюша/паракоклюша; серологический метод, направленный на определение суммарных антител к данным возбудителям; метод полимеразной цепной реакции (ПЦР) — для выявления генетического материала возбудителя коклюша.
Бактериологическое обследование является первым этапом диагностики, но позволяет выявлять возбудителей только на ранних сроках заболевания, в первые 2-3 недели.
Метод ПЦР является высокоэффективным в диагностике коклюша, позволяет выявлять фрагменты ДНК возбудителя B. pertussis в исследуемом биоматериале, обладает высокой диагностической специфичностью, достигающей 100 %. Использование данного метода рекомендовано в первые три недели от начала клинических проявлений заболевания, то есть в катаральный и ранний пароксизмальный период. В более поздние сроки заболевания диагностическая чувствительность метода падает. Следует отметить, что в отличие от других лабораторных методов ПЦР эффективна на фоне лечения антибактериальными препаратами. Также она используется при обследовании детей раннего возраста, в отличие от более старших детей и взрослых, когда возможно возрастание числа ложноположительных результатов. У лиц, вакцинированных против коклюша, положительный результат данного метода может свидетельствовать о транзиторном носительстве патогена, а не об активной форме заболевания.
Серологическое обследование позволяет выявлять в сыворотке крови специфические антитела, направленные к антигенам возбудителей B. pertussis и B. parapertussis. Они могут быть обнаружены с помощью реакции непрямой гемагглютинации (РНГА).
При выборе РНГА в качестве диагностического теста при подозрении на коклюш и паракоклюш следует учитывать клинический период заболевания, возраст пациента и наличие предшествующей вакцинации. Для подтверждения диагноза необходимо определение нарастания титра антител в четыре и более раза в парных сыворотках, взятых с интервалом 10-14 дней. Реакцию ставят параллельно с коклюшным и паракоклюшным антигеном. Серологическое обследование рекомендовано применять в период 3-6 недель от начала первых клинических симптомов заболевания, характеризующий пароксизмальный период коклюша. Данный метод не рекомендуется применять детям до 3 месяцев, так как иммунная система новорождённых в это время ещё незрелая и могут быть обнаружены материнские антитела в низких титрах. Также не рекомендуется проводить серологическое исследование лицам в течение 1 года после вакцинации против коклюша вследствие невозможности различить иммунный ответ на вакцинацию или на первичную инфекцию. Титр антител к B. pertussis может быть определен для оценки эффективности прививки против коклюша у детей.
Для чего используется исследование?
- Для комплексной лабораторной диагностики коклюша и паракоклюша.
- Для диагностики коклюша в первые три недели от начала заболевания, характеризующие катаральный и ранний пароксизмальный период, а также на фоне лечения антибактериальными препаратами.
- Для диагностики коклюша и паракоклюша в спазматический (пароксизмальный) период заболевания.
- Для оценки эффективности вакцинации против коклюша.
Когда назначается исследование?
- При клинических проявлениях коклюша/паракоклюша: сухой спастический кашель, сопровождающийся глубоким свистящим вдохом, рвотой, цианозом носогубного треугольника, акроцианоз, лихорадка, слабость, насморк, слезотечение.
- При обследовании лиц, находившихся в тесном контакте с больными коклюшем/паракоклюшем.
- При оценке эффективности вакцинации против коклюша.
Что означают результаты?
Референсные значения
1. anti-Bordetella pertussis
Результат: отрицательный.
Титр: 1:80 — условно-защитный титр у невакцинированных лиц; 1:160 — условно-защитный титр поствакцинального иммунитета.
2. anti-Bordetella parapertussis
Результат: отрицательный.
Титр:
3. Bordetella pertussis, ДНК
Результат: не обнаружено.
Причины положительного результата:
- коклюш;
- паракоклюш;
- транзиторное носительство;
- иммунный ответ после вакцинации.
Причины отрицательного результата:
- отсутствие коклюша/паракоклюша;
- неэффективная вакцинация против коклюша;
- снижение иммунологического ответа после вакцинации;
- ложноотрицательные результаты.
Что может влиять на результат?
- Клинический период заболевания, возраст пациента, наличие предшествующей вакцинации;
- применение антибактериальных препаратов в зависимости от стадии (периода) заболевания и применяемого метода лабораторной диагностики;
- особенности иммунного ответа у новорождённых детей;
- предшествующая вакцинация.
Важные замечания
- При интерпретации результатов обследования необходимо учитывать методы диагностики, возраст пациентов, клиническую стадию (период) заболевания, предшествующую вакцинацию.
- Для комплексной оценки полученных результатов их необходимо сопоставлять с эпидемиологическими, клиническими и другими лабораторными данными.
Также рекомендуется
- Посев на Bordetella pertussis/parapertussis
- Клинический анализ крови: общий анализ, лейкоцитарная формула, СОЭ (с микроскопией мазка крови при выявлении патологических изменений)
Кто назначает исследование?
Инфекционист, педиатр, пульмонолог, оториноларинголог, терапевт, врач общей практики.
Литература
- Ghanaie RM, Karimi A, Sadeghi H, Esteghamti A, Falah F, Armin S, Fahimzad A, Shamshiri A, Kahbazi M, Shiva F. Sensitivity and specificity of the World Health Organization pertussis clinical case definition / Int J Infect Dis. 2010 Dec;14(12):e1072-5.
- Przegl Epidemiol. 2014;68(4):633-6.
- Piekarska K, Rzeczkowska M, Rastawicki W, Dąbrowska-Iwanicka A, Paradowska-Stankiewicz I.Usefulness of laboratory methods in diagnosis of pertussis in adult with paroxysmal cough / Przegl Epidemiol. 2014;68(4):633-6.
- Fauci, Braunwald, Kasper, Hauser, Longo, Jameson, Loscalzo Harrison’s principles of internal medicine, 17th edition, 2009.
- Laboratory manual for the diagnosis of whooping cough caused by Bordetella pertussis / Bordetella parapertussis. World Health Organization. Dept. of Immunization, Vaccines and Biologicals. WHO/IVB/04.14, 2004.
- Инфекции дыхательных путей. Диагностика коклюша и паракоклюша. — Методические рекомендации МР 3.1.2.0072-13.
Источник
Как распознать коклюш?

Коклюш — это патология инфекционной природы, которая способна поражать только человека. Заболевание провоцирует воспалительные процессы в верхних отделах дыхательной системы и приступообразный спазматический кашель.
Классификация
Коклюш может иметь типичную картину течения и атипичную. Обычно, коклюш протекает в легкой, среднетяжелой и тяжелой формах.
Наряду с типичным клиническим течением и характерными признаками коклюша, известны другие формы патологии.
Атипичный коклюш проявляется 3 формами:
- стертой (кашель не сильный, отличается высокой частотой, продолжительностью приступа, редко вызывает осложнения);
- абортивной (типичное течение стадии стремительного развития заболевания, после чего приступы кашля вовсе исчезают или продолжаются не более 2 дней);
- субклинической (характеризуется отсутствием каких-либо симптомов заболевания, заболевание можно выявить только лабораторными методами диагностики).
Этиология заболевания
Причины коклюша — это попадание в организм бактериального агента Bordetella pertussis, для жизнедеятельности которого обязательно нужен кислород. Грампозитивная бактерия погибает во внешней среде под действием ультрафиолетовых лучей, при термообработке или воздействии антисептика. В высохшем отделяемом возбудитель сохраняет жизнеспособность в течение нескольких часов.
Пути заражения
Единственным источником коклюша является зараженный человек, который представляет опасность для окружающих с первых дней перехода заболевания в активную форму. Наибольшую опасность он представляет с момента появления первых симптомов заболевания.
В первую неделю появления кашля и воспаления верхних дыхательных путей все заболевшие выделяют патоген во внешнюю среду. Постепенно, в течение 2-3 недель, этот процесс замедляется.
Большую опасность представляют зараженные со стертой формой заболевания (особенно для детей), способные передавать инфекцию окружающим.
Бактерия Bordetella pertussis передается воздушно-капельным путем. Активному распространению возбудителя способствует активно развивающееся воспаление слизистых оболочек органов дыхательной системы, сильный кашель и обильное выделение мокроты. Передача инфекции происходит только при непосредственном контакте с зараженным на расстоянии не более 2 метров.
У человека восприимчивость к коклюшу высокая. Чаще всего болеют дети, в том числе, новорожденные.
После перенесенного коклюша, формируется пожизненный и стойкий иммунитет. Повторные заболевания наблюдаются, как правило, в пожилом возрасте.
Паракоклюш
Является самостоятельным заболеванием, которое вызывается возбудителем Bordetella parapertussis. Имеет много схожего с механизмом развития, основными клиническими проявлениями легкой формы коклюша. Проявляется длительным упорным кашлем на фоне нормальной температуры и относительно хорошего самочувствия больного. Лечению поддается с трудом. Перекрестного иммунитета с коклюшем не дает.
Патогенез
Коклюш, попадая на слизистую дыхательных путей, поражает эпителий верхних дыхательных путей и выделяет токсины, которые провоцируют развитие воспалительного процесса. Патоген не проникает в глубокие слои органов и не разносится с кровью по организму.
После гибели бактерии выделяется коклюшный токсин (устойчивый к термальному воздействию), который провоцирует приступы спазматического кашля. С выделением этого токсина связаны сильное снижение количества глюкозы в крови, увеличение количества лимфоцитов и повышенная чувствительность к гистамину, что объясняет сохраняющийся на протяжении нескольких недель бронхоспазм и кашлевые приступы.
В отделе мозга, который управляет функцией дыхания, закрепляется кашлевой рефлекс. Приступы кашля становятся интенсивнее и чаще. Спровоцировать очередной приступ могут прикосновения, звуки, болезненные ощущения. Нарушается ритм дыхания, наблюдаются расстройства газообмена. Распространение по организму коклюшного токсина способствует развитию вторичной инфекции, длительного носительства и распространения возбудителя.
Клинические проявления
Первые признаки заболевания проявляются в периоде от 3 дней до 2 недель, в среднем — через 1 неделю.
В течении заболевания выделяют 3 стадии, которые последовательно друг друга сменяют:
- стадия развития патологии;
- стадия спазматического и судорожного кашля;
- стадия выздоровления.
Заболевание развивается от нескольких дней до 2 недель, у взрослых это происходит медленнее, чем у детей.
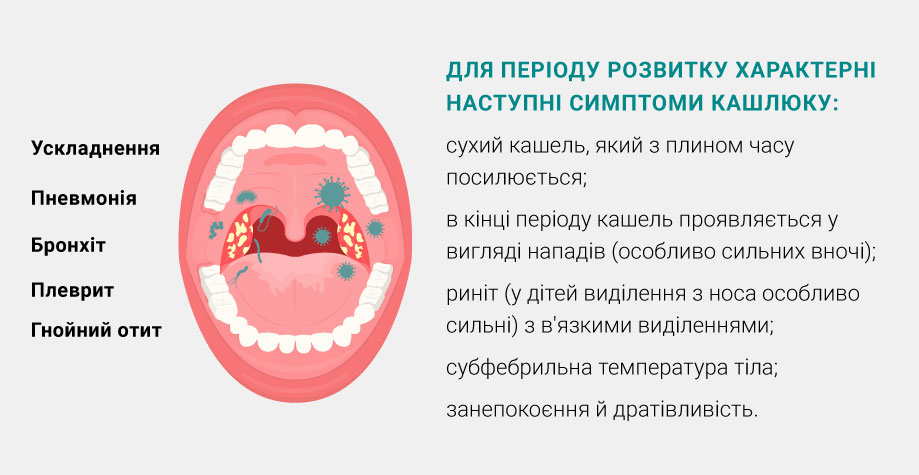
Для периода развития характерны следующие симптомы коклюша:
- сухой кашель, который постепенно усиливается;
- в конце периода кашель проявляется в виде приступов (особенно сильных ночью);
- ринит (у детей выделения из носа особенно сильные) с вязким отделяемым;
- субфебрильная температура тела;
- беспокойство и раздражительность.
Вторая стадия заболевания развивается постепенно. Признаки коклюша в этот период имеют свои особенности: учащаются приступы кашля, приобретая судорожный характер. Перед началом приступа пациент ощущает першение в горле, давление в груди, тревожность. Температура тела, как правило, остается в пределах нормы.
Период судорожного кашля продолжается от 1 месяца и более. После чего частота приступов постепенно уменьшается и кашель затихает.
В период выздоровления от коклюша периодичность приступов снижается, кашель становится слабее, проходят спазмы и судороги, облегчается отхождение мокроты. Основные симптомы коклюша постепенно затухают, но в течение нескольких месяцев сохраняются кашель, раздражительность, слабость, повышенная возбудимость, быстрая утомляемость.
При тяжелых и запущенных формах заболевания могут наблюдаться такие симптомы коклюша как: рвота в конце приступа кашля, повышение артериального давления, судороги.
Осложнения
Последствия коклюша различаются в зависимости от тяжести перенесенного заболевания, своевременности и качества полученного лечения.
Частыми осложнениями коклюша являются:
- Воспаление тканей легких
- Воспаление бронхов
- Эмфизема легких
- Бронхоэктатическая болезнь
- Гнойный отит
- Эпилептические припадки
- Воспаление плевральных лепестков, окружающих каждую долю легких
- Энцефалопатии
Коклюш может привести к таким тяжелым осложнениям, как:
- Снижение объема легкого
- Кровоизлияние в мозг
- Отек мозга
- Разрыв мышц живота
- Повреждение барабанных перепонок
- Грыжи
- Попадание воздуха в плевральную полость из-за повреждения легких во время приступов кашля
- Выпадение прямой кишки и др.
У детей частым осложнением коклюша является ложный круп.
Диагностика
Диагностика коклюша проводится на основании сбора данных анамнеза, осмотра больного, лабораторных методов исследования.
Лабораторная диагностика включает:
- общий анализ крови;
- биохимический анализ крови;
- бактериологическое исследование;
- прямая реакция иммунофлюоресценции;
- ПЦР-диагностика;
- серологические исследования (реакция агглютинации, реакция связывания комплемента, реакция непрямой гемагглютинации).
Биологическим материалом для исследования служат кровь, мокрота, слизь со слизистой носоглотки.
При необходимости, врач может назначить рентген легких и компьютерную томографию.
Дифференциальную диагностику коклюша проводят с воспалительными заболеваниями дыхательной системы, наличием в верхних дыхательных путях инородных тел и др.
Лечение
Лечение коклюша проводят амбулаторно или в стационаре. Значительно облегчает приступы кашля свежий увлажненный воздух и снижение различных внешних раздражителей, которые воздействуют на органы слуха, зрения, тактильные ощущения.
Медикаментозное лечение коклюша:
- антигистаминные препараты с седативным действием;
- анксиолитики;
- антибактериальные препараты.
При тяжелом течении заболевания с выраженным кислородным голоданием назначают оксигенотерапию.

Профилактика коклюша и вакцинация
До момента создания в середине XX века вакцины против коклюша, возбудитель регулярно вызывал эпидемии. Рост числа заболевших в последние годы набирает особенную силу, что связано с большим количеством невакцинированных детей.
Эффективно защитить от заболевания может только вакцина от коклюша.
Вакцинация детей и взрослых проводится препаратами:
- Тетраксим;
- Гексаксим;
- Бустрикс.
Плановую вакцинопрофилактику проводят с 3 месяцев АКДС. Прививка от коклюша делается трижды внутримышечно с интервалом 1,5 месяца. Ревакцинация проводится через 1,5-2 года после уже завершенной вакцинации.
Какой врач лечит коклюш?
Заметили симптомы коклюша? Немедленно покажите ребенка педиатру или детскому инфекционисту. Взрослые могут обратиться к терапевту и сдать для подтверждения / опровержения диагноза анализы в лаборатории.

Автор статьи:
Заведующая педиатрическим отделением на Оболони, врач-педиатр высшей категории

Эксперт по направлению:
Заведующая педиатрическим отделением на Печерске, врач-педиатр, детский аллерголог высшей категории
Врачи
Пройти эффективное современное лечение коклюша в Киеве вы можете в комфортабельных клиниках МЕДИКОМ, расположенных на Оболони и Печерске. Звоните и записывайтесь на консультацию!

Анастасий Игорь Анатольевич
Врач-инфекционист высшей категории, гепатолог, кандидат медицинских наук

Антропова Татьяна Викторовна
Врач-педиатр высшей категории

Бондаренко Мария Сергеевна
Врач-педиатр, консультант по грудному вскармливанию

Вишневская Лариса Владимировна
Врач-педиатр первой категории

Волова Екатерина Федоровна
Врач-педиатр высшей категории

Даневский Виталий Александрович
Врач-инфекционист высшей категории, семейный врач

Дегтярь Ирина Михайловна
Врач-инфекционист высшей категории

Демаш Юлия Георгиевна
Врач-педиатр высшей категории, детский иммунолог

Джалалова Виктория Николаевна
Врач-педиатр, детский гастроэнтеролог, диетолог высшей категории

Каламанова Елена Петровна
Заведующая педиатрическим отделением на Оболони, врач-педиатр высшей категории

Колосова Лариса Владимировна
Врач педиатр высшей категории

Лысенко Елена Вячеславовна
Врач педиатр-неонатолог первой категории

Мамонова Елена Николаевна
Врач-педиатр высшей категории

Марунчин Татьяна Андреевна
Врач-педиатр

Матвеева Светлана Юрьевна
Врач-педиатр, детский аллерголог высшей категории, к.м.н.

Махиня Наталья Владимировна
Детский врач-инфекционист высшей категории

Метелица Инна Николаевна
Заведующая педиатрическим отделением на Печерске, врач-педиатр, детский аллерголог высшей категории

Попович Светлана Михайловна
Врач-педиатр первой категории

Серга Елена Николаевна
Врач педиатр-неонатолог высшей категории

Стрюкова Евгения Сергеевна
Врач-педиатр первой категории

Фирсова Лаура Самвеловна
Врач-педиатр высшей категории
Источник