Какие признаки менингита при вич и туберкулезе
Содержание статьи
Туберкулёзный менингит у ВИЧ-инфицированных
Туберкулёзный менингит
Информация о материале Категория: Статьи на ЛЖВ Опубликовано: 03.10.2017 08:31 Просмотров: 8982
 Туберкулёзный менингит — заболевание оболочек головного мозга и мозговой ткани хронического течения, вызванное палочкой Коха. Оно клинически характеризуется постепенным началом, появлением менингеальных симптомов, признаков энцефалита и характерных изменений в спинномозговой жидкости.
Туберкулёзный менингит — заболевание оболочек головного мозга и мозговой ткани хронического течения, вызванное палочкой Коха. Оно клинически характеризуется постепенным началом, появлением менингеальных симптомов, признаков энцефалита и характерных изменений в спинномозговой жидкости.
Возбудитель — бациллы Коха, которые являются строго анаэробными и не могут расти в обычный среде. Процесс является метастатическим, основная концентрация бацилл локализуется в больном органе, а также в костном мозге. Реже процесс переходит из мозга в твердую мозговую оболочку головного или спинного мозга, вызывая остеомиелит.
Туберкулёзный менингит: клиническая картина
Туберкулёзный менингит клинически проходит через три стадии. Предшествует заболеванию продромальная (подготовительная) стадия разной длины, как правило, около 2-3 недель. Признаки инфекции в этот период проявляются небольшим общим недомоганием, сменой настроения, апатией, раздражительностью.
Туберкулёзный менингит: I стадия
Легкая лихорадка с головной болью, рвотой и запором. Пациент имеет бледные кожные покровы, испуганный вид, часто затонувшие глазные яблоки, заостряются скулы. Шея ограничена в подвижности. Со стороны сердечного ритма отмечается брадикардия (медленный пульс). Физиологические рефлексы усиливаются. В конце этого этапа, который длится 7-10 дней, появляется температура, возникают объективные менингеальные признаки.
Туберкулёзный менингит: II стадия
Все симптомы проявляются еще больше, возникают базилярные симптомы: косоглазие, птоз (опущение) век, двоение в глазах (диплопия). Больной перестаёт контролировать мочеиспускание, появляются признаки расстройства сознания.
Туберкулёзный менингит: III стадия
В течение третьей недели в дополнение к существующим клинических симптомам доминируют признаки энцефалита. Они характеризуются:
- качественными и количественными нарушениями сознания — раздражительность, беспокойство, вялость, апатия, сонливость, ступор, кома;
- фокусной симптоматикой — гемипарез и гемиплегия;
- мышечными судорогами, сенсорными расстройствами.
Базилярные признаки становятся еще более выраженными. Взрослый больной умирает в коме между 3-5 недели болезни, дети — в возрасте от 20 до 25 дней болезни.
Диагноз ставится на основании истории скрытого или активного туберкулеза в организме, клинической симптоматики и анализа спинномозговой жидкости. Как правило, лечение длится от девяти до двенадцати месяцев.
Туберкулёзный менингит у ВИЧ-инфицированных
Туберкулёзный менингит у ВИЧ-инфицированных лиц — это одно из самых тяжелых проявлений туберкулеза (ТБ). Особенно возрастает риск развития внелегочного туберкулеза, в том числе и туберкулезного менингита, на последних стадиях ВИЧ-инфекции/СПИДа. Длительная лихорадка, систематические головные боли, проблемы со зрением, оттеки глазного дна и другие симптомы неясного генеза, а также резкое снижение CD4 (наибольший риск при показателе ниже 200 клеток) — все это должно стать причиной для немедленного обращения к врачу, если до этих пор ВИЧ-инфицированный больной не придавал значения систематическим обследованиям.
Предлагаем узнать Шаги к полноценной жизни с ВИЧ
Только раннее выявление и своевременное назначение антиретровирусной терапии (АРТ) наряду с адекватной антимикобактериальной терапией может дать вполне благоприятный прогноз выздоровления при туберкулёзном менингите у ВИЧ-инфицированных.
Данная статья является лишь информационным материалом. Любые симптомы должны поддаваться тщательному обследованию в специализированных заведениях.
Рекомендуем к прочтению: Приближаем услуги для ЛЖВ/ТБ — помогаем бывшим осужденным
Источник
Туберкулезный менингит
Туберкулезный менингит — воспаление мозговых оболочек, вызванное проникшими в них микобактериями туберкулеза. Проявляется резко наступающим после продромальных явлений ухудшением самочувствия больного с гипертермией, головной болью, рвотой, нарушениями со стороны черепно-мозговых нервов, расстройством сознания, менингеальным симптомокомплексом. Туберкулезный менингит диагностируется преимущественно при сопоставлении клинических данных с результатами исследования ликвора. Проводится длительное и комплексное лечение, состоящее из противотуберкулезной, дегидратационной, дезинтоксикационной, витаминной и симптоматической терапии.
Общие сведения
Туберкулезный менингит как отдельная нозология существует с 1893 г., когда впервые микобактерии туберкулеза были выявлены в цереброспинальной жидкости пациентов с менингитом. В конце ХХ века туберкулезный менингит считался заболеванием преимущественно детского и подросткового возраста. Однако последнее время разница между заболеваемостью детей и взрослых значительно уменьшилась.
В 90% случаев туберкулезный менингит имеет вторичный характер, т. е. развивается на фоне активного тубпроцесса в других органах или признаков перенесенного раньше туберкулеза. В 80% первичный туберкулезный очаг локализуется в легких. Если первичный очаг не удается выявить, то такой туберкулезный менингит обозначается как изолированный.
Туберкулезный менингит
Причины
Патогенез
Основной способ инфицирования мозговых оболочек — гематогенный, при котором микобактерии разносятся с током крови. При этом их проникновение в церебральные оболочки связано с повышением проницаемости гематоэнцефалического барьера. Первоначально поражаются сосудистые сплетения мягкой оболочки, затем микобактерии проникают в цереброспинальную жидкость и инициируют воспаление в паутинной и мягкой оболочках — лептоменингит. В большинстве случаев поражаются оболочки основания головного мозга, возникает так называемый базилярный менингит. Специфическое воспаление может распространяться дальше на оболочки полушарий, а с них — на вещество головного мозга с развитием туберкулезного менингоэнцефалита.
Морфологически наблюдается серозно-фибринозное воспаление оболочек с наличием бугорков. Изменения в сосудах оболочек (некроз, тромбоз) могут стать причиной расстройства кровообращения отдельной области мозгового вещества. У пациентов, проходивших лечение, воспаление оболочек носит локальный характер, отмечается формирование сращений и рубцов. У детей часто возникает гидроцефалия.
Симптомы туберкулезного менингита
Периоды течения
Продромальный период занимает в среднем 1-2 недели. Его наличие отличает туберкулезный менингит от других менингитов. Характеризуется появлением цефалгии (головной боли) по вечерам, субъективного ухудшения самочувствия, раздражительности или апатии. Затем цефалгия усиливается, возникает тошнота, может наблюдаться рвота. Зачастую отмечается субфебрилитет. При обращении к врачу в этом периоде заподозрить туберкулезный менингит не удается в виду неспецифичности указанной симптоматики.
Период раздражения манифестирует резким нарастанием симптомов с подъемом температуры тела до 39 °С. Головная боль носит интенсивный характер, сопровождается повышенной чувствительностью к свету (светобоязнь), звукам (гиперакузия), прикосновениям (кожная гиперестезия). Усугубляется вялость и сонливость. Отмечается появление и исчезновение красных пятен в различных участках кожного покрова, что связано с расстройством вегетативной сосудистой иннервации. Возникают менингеальные симптомы: ригидность (напряженность) мышц затылка, симптомы Брудзинского и Кернига. Изначально они носят нечеткий характер, затем постепенно усиливаются. К концу второго периода (спустя 8-14 дней) пациент заторможен, сознание спутано, характерна типичная менингеальная поза «легавой собаки».
Период парезов и параличей (терминальный) сопровождается полной утратой сознания, появлением центральных параличей и сенсорных расстройств. Нарушается дыхательный и сердечный ритм, возможны судороги, гипертермия до 41 °С или пониженная температура тела. При отсутствии лечения в этом периоде туберкулезный менингит в течение недели приводит к смертельному исходу, причиной которого является паралич сосудистого и дыхательного центров мозгового ствола.
Клинические формы
Базилярный туберкулезный менингит в 70% случаев имеет постепенное развитие с наличием продромального периода, длительность которого варьирует в пределах 1-4 недель. В периоде раздражения нарастает цефалгия, возникает анорексия, типична рвота «фонтаном», усиливается сонливость и вялость. Прогрессирующий менингеальный синдром сопровождается присоединением нарушений со стороны черепно-мозговых нервов (ЧМН): косоглазия, анизокории, ухудшения зрения, опущения верхнего века, тугоухости. В 40% случаев при офтальмоскопии определяется застой диска зрительного нерва. Возможно поражение лицевого нерва (асимметрия лица). Прогрессирование менингита приводит к возникновению бульбарных симптомов (дизартрии и дисфонии, поперхивания), свидетельствующих о поражении IX, Х и XII пар ЧМН. При отсутствии адекватной терапии базилярный менингит переходит в терминальный период.
Туберкулезный менингоэнцефалит обычно соответствует третьему периоду течения менингита. Типично преобладание симптомов энцефалита: парезов или параличей спастического типа, выпадений чувствительности, двух- или односторонних гиперкинезов. Сознание утрачено. Отмечается тахикардия, аритмия, расстройства дыхания вплоть до дыхания Чейна-Стокса, образуются пролежни. Дальнейшее прогрессирование менингоэнцефалита оканчивается летальным исходом.
Спинальный туберкулезный менингит наблюдается редко. Как правило, манифестирует с признаков поражения церебральных оболочек. Затем во 2-3 периодах присоединяются боли опоясывающего типа, обусловленные распространением туберкулеза на спинальные корешки. При блокаде ликворных путей корешковые боли носят такой интенсивный характер, что не снимаются даже при помощи наркотических анальгетиков. Дальнейшее прогрессирование сопровождается тазовыми расстройствами: вначале задержкой, а затем недержанием мочи и кала. Наблюдаются периферические вялые параличи, моно- и парапарезы.
Диагностика
Туберкулезный менингит диагностируется фтизиатром совместно со специалистами в области неврологии. Первостепенное значение в диагностике имеет исследование цереброспинальной жидкости, взятой путем люмбальной пункции. Изменения могут быть выявлены уже в продроме. Бесцветная прозрачная цереброспинальная жидкость вытекает с повышенным давлением 300-500 мм вод. ст., иногда струей. Отмечается цитоз — повышение клеточных элементов до 600 в 1 мм3 (при норме — 3-5 в 1 мм3). В начале заболевания он носит нейтрофильно-лимфоцитарный характер, затем становится лимфоцитарным. Снижается концентрация хлоридов и глюкозы. Особое внимание уделяют показателю уровня глюкозы: чем он ниже, тем более серьезен прогноз.
Типичным признаком является выпадение паутинообразной фибринозной пленки, образующейся при стоянии цереброспинальной жидкости в пробирке в течение 12-24 ч. Положительны реакции Панди и Нонне-Aпельта. Наличие белково-клеточной диссоциации (относительно небольшой цитоз при высокой концентрации белка) характерно для блока в циркуляции цереброспинальной жидкости. Обнаружение микобактерий туберкулеза в цереброспинальной жидкости в настоящее время происходит лишь в 5-10% случаев, хотя ранее оно составляло от 40% до 60%. Увеличить выявляемость микобактерий позволяет центрифугирование ликвора.
Туберкулезный менингоэнцефалит отличается от базилярного менингита более выраженным подъемом уровня белка (4-5 г/л в сравнении с 1,5-2 г/л при базилярной форме), не очень большим цитозом (до 100 клеток в 1 мм3), большим снижением концентрации глюкозы. Спинальный туберкулезный менингит обычно сопровождается желтой окраской цереброспинальной жидкости (ксантохромией), незначительным повышением ее давления, цитозом до 80 клеток в 1 мм3, выраженным уменьшением концентрации глюкозы.
В ходе диагностического поиска туберкулезный менингит дифференцируют от серозного и гнойного менингита, клещевого энцефалита, менингизма, сопутствующего некоторым острым инфекциям (гриппу, дизентерии, пневмонии и т. п.). С целью дифференциальной диагностики с другими церебральными поражениями может проводиться КТ или МРТ головного мозга.
Лечение туберкулезного менингита
Специфическое противотуберкулезное лечение начинают при малейшем подозрении на туберкулезную этиологию менингита, поскольку прогноз напрямую зависит от своевременности терапии. Наиболее оптимальной считается схема лечения, включающая изониазид, рифампицин, пиразинамид и этамбутол. Вначале препараты вводятся парентерально, затем внутрь. При улучшении состояния спустя 2-3 мес. отменяют этамбутол и пиразинамид, снижают дозу изониазида. Прием последнего в сочетании с рифампицином продолжают не менее 9 мес.
Параллельно проводят лечение, назначенное неврологом. Оно состоит из дегидратационной (гидрохлоротиазид, фуросемид, ацетазоламид, маннитол) и дезинтоксикационной (инфузии декстрана, солевых р-ров) терапии, глютаминовой кислоты, витаминов (С, В1 и B6). В тяжелых случаях показана глюкокортикоидная терапия; спинальный туберкулезный менингит является показанием для введения препаратов непосредственно в субарахноидальное пространство. При наличии парезов в схему лечения включают неосмтигмин, АТФ; при развитии атрофии зрительного нерва — никотиновую кислоту, папаверин, гепарин, пирогенал.
В течение 1-2 мес. пациент должен придерживаться постельного режима. Затем постепенно расширяют режим и в конце 3-его месяца пациенту разрешают ходить. Результативность лечения оценивают по изменениям в цереброспинальной жидкости. В день проведения контрольной люмбальной пункции необходим постельный режим. ЛФК и массаж рекомендуют не ранее 4-5 мес. заболевания. В течение 2-3 лет после окончания терапии пациентам, перенесшим туберкулезный менингит, следует 2 раза в год проходить 2-месячные противорецидивные курсы лечения.
Прогноз и профилактика
Без специфической терапии туберкулезный менингит оканчивается летальным исходом на 20-25 день. При своевременно начатой и длительной терапии благоприятный исход отмечается у 90-95% пациентов. Неблагоприятен прогноз при запоздалой установке диагноза и поздно начатой терапии. Возможны осложнения в виде возникновения рецидивов, формирования эпилепсии и развития нейроэндокринных расстройств.
К профилактическим мерам относятся все известные способы предупреждения туберкулеза: профилактические прививки вакциной БЦЖ, туберкулинодиагностика, ежегодное прохождение флюорографии, специфические анализы крови (квантифероновый и T-spot тесты), раннее выявление заболевших, обследование контактной группы лиц и т. п.
Источник
Особенности течения туберкулезного менингоэнцефалита у больных с поздними стадиями ВИЧ-инфекции
Рост заболеваемости и смертности от туберкулеза в мире и России обусловлен стремительным распространением ВИЧ-инфекции [1-3, 10]. С 2001 г. на территории РФ регистрируются самые высокие темпы роста заболеваемости ВИЧ-инфекцией в мире. Всего в 2010 г. в стране было зарегистрировано 509 734 человека, в крови которых методом иммуноблотинга выявлены антитела к ВИЧ. Общее число больных туберкулезом в сочетании с ВИЧ-инфекцией достигло в 2010 г. 24 963 человека — это 5% от числа больных с ВИЧ-инфекцией. Важной особенностью роста заболеваемости является увеличение доли лиц с поздними стадиями ВИЧ-инфекции: с 3,5% в 2005 г. до 11,4% в 2010 г., при этом у 24 963 (5%) из них установлен активный туберкулез [7, 10].
До 2005 г. туберкулезный менингит (ТМ) являлся достаточно редким заболеванием и характеризовался преимущественным поражением оболочек основания головного мозга [4, 6]. За счет роста доли поздних стадий ВИЧ-инфекции с 2006 г. по настоящее время отмечается значительное увеличение числа больных ТМ, что вызвало необходимость введения в статистические отчеты нового показателя [5, 9], отражающего заболеваемость ТМ. Так, в 2010 г. она составила 0,13 на 100 000 населения [5, 8].
Цель настоящей работы — изучение особенностей клиники, диагностики и патоморфологии туберкулезного менингоэнцефалита (ТМЭ) на поздних стадиях ВИЧ-инфекции.
За период 2007-2010 гг. были проанализированы результаты наблюдения за 140 больными. Основную группу составили 120 больных с ТМЭ на поздних стадиях ВИЧ-инфекции (IVВ стадия). В группу сравнения вошли 20 больных ТМ без ВИЧ-инфекции.
Средний возраст больных был 30,5±8,5 года, мужчины составили 84,5%, женщины — 15,5%.
У 93,3% больных основной группы одновременно выявлялась другая локализация туберкулеза — поражение легких, всех групп лимфатических узлов, печени, селезенки, почек, реже других органов. У 6,7% больных было тотальное поражение органов и систем. Туберкулез органов дыхания обнаружен практически у всех больных.
ТМ без ВИЧ-инфекции протекал, в основном, как изолированное поражение ЦНС, лишь у 6 (30%) больных был диагностирован диссеминированный туберкулез легких.
Изучали рентгенологические данные, результаты исследования мокроты и цереброспинальной жидкости (ЦСЖ) на наличие микобактерий туберкулеза методами бактериоскопии, посева и ПЦР, иммунный статус (СD4, СD8, СD4/СD8, вирусная нагрузка), определение в ЦСЖ содержания белка, глюкозы, хлоридов, клеточного состава. Проводили также КТ и МРТ головного мозга.
При летальных исходах проводили в полном объеме в соответствии с установленным протоколом патоморфологическое исследование. При вскрытии фрагменты внутренних органов фиксировали в 10% нейтральном формалине, обрабатывали по стандартной методике, гистологические срезы толщиной 3-5 микрон окрашивали гематоксилином и эозином, по Ван Гизону, Цилю-Нильсену. Цитологические препараты изучали с окрасками по Романовскому-Гимзе, Цилю-Нильсену, Граму. Иммуногистохимическое исследование (ИГХ) проводили с использованием моноклональных антител к Myc. tuberculosis mouse, clone 1.1/3/1, Vector.
У 80 (66,7%) больных основной группы течение ТМЭ в поздних стадиях ВИЧ-инфекции характеризовалось острым началом без четкого продромального периода, гектической лихорадкой с развитием острого нарушения сознания в течение 2-3 дней от начала заболевания, с последующим развитием менингеального синдрома и симптомов поражения черепно-мозговых нервов. У 40 (33,3%) больных начало ТМЭ было бессимптомным или проявлялось минимальной симптоматикой и стойким изменением поведения — апатией, неадекватной реакцией на окружающее, дезориентированностью в месте и времени, частично в собственной личности, нарушением навыков самообслуживания, иногда проявлением агрессии, выраженным снижением когнитивных функций. В 20,2% случаев отмечался умеренно выраженный цефалгический синдром диффузного или локального характера.
ТМ без ВИЧ-инфекции характеризовался наличием четкого продромального периода с постепенным развитием интоксикационного синдрома, повышением температуры тела до фебрильных цифр (90,2% случаев), нарастающей головной болью, вплоть до нестерпимой (80,0%), часто сопровождающейся тошнотой и не приносящей облегчения рвотой. Менингеальный синдром в начале заболевания у больных основной группы чаще отсутствовал или был слабо выражен в отличие от ТМ без ВИЧ-инфекции (25,1 и 93,0% соответственно).
Поражение черепно-мозговых нервов у больных основной группы наблюдалось в 2,5 раза реже, чем в группе сравнения, что, очевидно, было обусловлено конвекситальной локализацией поражения мозговых оболочек и вещества головного мозга. С этим, вероятно, связаны и более частая общемозговая и пирамидная симптоматика, и менее выраженный менингеальный синдром.
У больных основной группы имела место выраженная иммуносупрессия: количество CD4-лимфоцитов составляло 100 кл/мкл и менее, соотношение СD4/CD8 — от 0,01 до 0,5, вирусная нагрузка — от 500 000 коп/мл и выше. Чем более острым было течение заболевания, тем ниже — содержание CD4-лимфоцитов; соотношение CD4/СD8 и выше — вирусная нагрузка. В летальных случаях уровень CD4-лимфоцитов составлял 0-50 кл/мкл, соотношение CD4/CD8 — 0,02-0,1.
У больных основной группы в ЦСЖ, как правило, выявляли умеренное повышение белка (1-2 г/л), небольшой плеоцитоз (в среднем 92±36 кл в мкл) с преобладанием нейтрофилов (70-80%). У больных группы сравнения уровень белка в ЦСЖ был значительно выше (от 3 до 10 г/л), плеоцитоз достигал 400-600 кл, преимущественно за счет лимфоцитов. Уровень глюкозы в основной группе снижался менее значительно (1,3-1,9 мМ/л), чем в группе сравнения (0,7-0,9 мМ/л). Содержание хлоридов в ЦСЖ в обеих группах существенно не различалось. У больных основной группы в ЦСЖ достаточно часто обнаруживали микобактерии туберкулеза — методами микроскопии в 18 (15,0%) случаев, посева — в 37 (30,8%), ПЦР — в 46 (38,3%), что является наиболее важным критерием диагностики ТМ. Чрезвычайно важно обнаружение лекарственной устойчивости микобактерий туберкулеза в ЦСЖ у 17 (45,9%) бактериовыделителей, из них множественная лекарственная устойчивость микобактерий туберкулеза к препаратам имелась у 9 (24,3%) и обширная лекарственная устойчивость — у 3 (8,1%).
Как вспомогательный диагностический критерий поражения головного мозга и оболочек у 21 (17,5%) больного были использованы КТ и МРТ: очаги демиелинизации были выявлены у 13 (61,9%) больных, ликворные кисты — у 10 (47,6%), смещение срединных структур — у 5 (23,8), снижение плотности вещества мозга — у 17 (81%), утолщение мозговых оболочек — у 2 (9,5%), нарушение ликвородинамики — у 18 (85,7%).
Изучение особенностей течения ТМЭ у больных основной группы позволило выявить отличия от группы сравнения (см. таблицу).
Патологоанатомически ТМ без ВИЧ-инфекции характеризовалась поражением преимущественно базальных отделов головного мозга. Мягкая мозговая оболочка была желеобразной, набухшей, с просовидными сероватыми милиарными бугорками. При ТМЭ в веществе мозга выявлялись очаги казеозного некроза (рис. 1).
Рисунок 1. Туберкулезный менингоэнцефалит при отсутствии ВИЧ-инфекции. Казеозно-некротический очаг в веществе головного мозга, бугорковые высыпания мягкой мозговой оболочки. Нефиксированный макропрепарат. Микроскопически при ТМ у больных с относительно сохранным иммунным статусом мягкая мозговая оболочка была отечной, с умеренным фиброзом, полнокровием сосудов, лимфоидной инфильтрацией различной выраженности, милиарными туберкулами, состоящими из эпителиоидных клеток, гигантских клеток Пирогова-Лангханса, с лимфоидным валом по периферии. В составе воспалительного инфильтрата могли определяться лейкоциты. Туберкулезные гранулемы иногда сливались очагами центрального казеозного некроза (рис. 2). Рисунок 2. Туберкулезный менингит (без ВИЧ-инфекции). Фиброз, выраженная лимфоидная инфильтрация оболочки мозга, отдельно расположенные и сливающиеся эпителиоидно-гигантоклеточные гранулемы с некрозом в центре. Окраска гематоксилином и эозином. Ув. 200.
При ТМ в поздних стадиях ВИЧ-инфекции определялось тотальное поражение мягкой мозговой оболочки, с вовлечением в процесс оболочки конвекситальных поверхностей мозга. Вследствие гнойного пропитывания оболочки приобретали желтовато-зеленоватое окрашивание (по типу «гнойного чепчика»), бугорковые высыпания не визуализировали (рис. 3, 4).
Рисунок 3. Туберкулезный менингит при ВИЧ-инфекции. а — гнойное пропитывание оболочки базальных отделов головного мозга; б — поражение оболочки конвекситальной поверхности головного мозга. Нефиксированные макропрепараты. Рисунок 4. Туберкулезный менингит при ВИЧ-инфекции. а — в мягкой мозговой оболочке выраженный отек, полнокровие, обширные гнойно-некротические очаги без признаков гранулематозного воспаления, выраженный васкулит. Окраска гематоксилином и эозином. Ув. 200; б — фрагмент с отсутствием признаков отграничения очагов туберкулезного воспаления. Окраска по Ван Гизону. Ув. 200. При развитии ТМЭ в веществе мозга выявляли очаги деструкции по типу абсцессов. Эти изменения создают впечатление неспецифического бактериального воспаления, и только гистологическое исследование с дополнительными окрасками и бактериологическое исследование позволяют установить туберкулезную этиологию процесса.
При ВИЧ-ассоциированом ТМЭ мягкая мозговая оболочка была отечная, резко полнокровная, с диффузной лейкоцитарной, реже лимфоидно-лейкоцитарной инфильтрацией. Периваскулярно располагались гнойно-некротические очажки мономорфного строения с отсутствием признаков продуктивного воспаления (эпителиоидные и гигантские многоядерные клетки в подавляющем большинстве случаев не выявлялись) (рис. 5, 6).
Рисунок 5. ВИЧ-ассоциированный туберкулезный менингит. Обилие кислотоустойчивых бактерий в мазке-отпечатке мягкой мозговой оболочки. Окраска по Цилю-Нильсену. Ув. 1000. Рисунок 6. Микобактерии в гнойно-некротическом очаге мягкой мозговой оболочки. Иммуногистохимическое исследование с Myc. Tuberculosis mouse monoclonal antibody, clone 1.1/3/1, Vector. Ув. 1000.
В веществе мозга также обнаруживали гнойно-некротические очаги по типу острых абсцессов. Характерным было развитие васкулитов, в том числе тяжелых деструктивных форм, тромбоваскулитов, что еще более усиливало некротические процессы. В цитологических препаратах мазков-отпечатков мягкой мозговой оболочки и участков деструкции головного мозга, а также гистобактериоскопически при окраске по Цилю-Нильсену в некротических массах и цитоплазме нейтрофилов обнаруживалось большое количество кислотоустойчивых бактерий (см. рис. 5).
С помощью дополнительных гистологических окрасок была подтверждена туберкулезная этиология васкулитов. Иммуногистохимическая реакция с использованием моноклональных антител Myc. Tuberculosis mouse monoclonal antibody позволила установить родовую принадлежность возбудителя и идентифицировать его как микобактерии туберкулеза (см. рис. 6).
Таким образом, по данным патологоанатомического исследования 56 умерших от ТМЭ с ВИЧ-инфекцией установлены следующие особенности туберкулезного поражения мозга при поздних стадиях этой инфекции: генерализованное поражение тканей мозга и мозговых оболочек с множественными очагами некроза и деструкцией мозговой ткани у 51 (91,1%) больного; отсутствие классического базального лептоменингита и специфического туберкулезного воспаления, формирования бугорков и гранулем, специфического вала эпителиоидных клеток и клеток Пирогова-Лангханса у 48 (85,7%). При микроскопии материала из очагов некроза у 40 (71,4%) больных было выявлено большое количество микобактерий туберкулеза.
Приводим одно из наших наблюдений.
Больной, К., 30 лет, поступил в туберкулезную больницу №11 12.12.08 с диагнозом: ВИЧ-инфекция, стадия IVB (СПИД). Генерализованный туберкулез с поражением головного мозга и мозговых оболочек (ТМЭ с правосторонним пирамидным синдромом), легких (диссеминированный туберкулез легких), поражением внутригрудных лимфатических узлов.
Социальный статус: безработный без определенного места жительства (проживает на съемной квартире), уровень достатка низкий. Рост 175 см. Вес 54,0 кг. Индекс массы тела 17,6 кг/м2. Вредные привычки: курит 1 пачку сигарет в день, опийная наркомания.
Анамнез заболевания: туберкулез выявлен в июне 2008 г., проходил лечение в туберкулезной больнице №11 с июня по ноябрь 2008 г., был выписан с положительной динамикой заболевания. После выписки продолжал употреблять опиаты. Антиретровирусной терапии не получал. Состояние ухудшилось в декабре 2008 г., когда на фоне общего недомогания появилась высокая лихорадка, нарушилось сознание. 07.12.08 был экстренно госпитализирован в инфекционную клиническую больницу №2, где выявлен инфильтративный туберкулез нижней доли правого легкого, внутригрудных лимфатических узлов. Затем был диагностирован ТМЭ с правосторонним пирамидным синдромом, инфильтративный туберкулез нижней доли правого легкого, внутригрудных лимфатических узлов, по поводу чего 12.12.08 был переведен в туберкулезную больницу №11.
Жалобы при поступлении отсутствуют в связи с угнетением сознания (сопор). Ригидность мышц затылка умеренно выражена. Выраженные симптомы Кернига, Брудзинского. Реагирует открыванием глаз на громкую речь и болевые раздражители. Глазные щели D>S. Зрачки округлой формы, D=S, реакции на свет, аккомодация снижены. Движения глазных яблок ограничены кнаружи, спонтанного нистагма нет. Глоточный рефлекс снижен. Правосторонняя гемиплегия с низким тонусом. Сухожильные и периостальные рефлексы средней живости, S<D. Брюшные рефлексы торпидные, равные. Патологический рефлекс Бабинского справа. Тазовые функции не контролирует.
Рентгенография легких 15.12.08: справа в нижней доле ограниченный участок инфильтрации с обеих сторон, усиление легочного рисунка, корни деформированы, справа плевродиафрагмальные сращения, правый купол диафрагмы на V ребре.
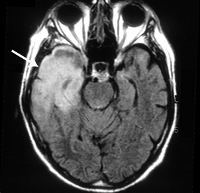
МРТ головного мозга от 11.12.08 — множественные очаги гиперинтенсивного МР-сигнала в режимах Т2 и TIRM, расположенные справа в лобной и затылочных долях, слева в лобной, наиболее выражено в височной (поражение подкорковых ядер), теменной и затылочной долях. В левой височной доле отмечается понижение МР-сигнала в режиме Т1 от патологически измененного вещества. В очаге слева на уровне прецентральной извилины — очаг центрального некроза. Левый боковой желудочек значительно компримирован. Дислокация срединных структур на уровне III желудочка вправо на 7,8 мм, щели субарахноидального пространства расширены.
Общий анализ крови: гемоглобин Hb 108 г/л, эритроциты 3,05·1012/л, лейкоциты 6,9·109/л, тромбоциты 37·109/л, моноциты 69, лимфоциты 27, СОЭ 65 мм/ч. Биохимический анализ крови от 08.12.08: общий белок 80 г/л, общий билирубин 4,0 мМ/л, аспартаттрансаминаза 23 Ед/л, аланинтрансаминаза 16 Ед/л, мочевина 8,1 мМ/л, креатинин 64 мкМ/л, щелочная фосфатаза 86 Ед, глюкоза 5,1 мМ/л.
Общий анализ ЦСЖ: мутная, бесцветная, белок 2,32 г/л, глюкоза 1,2 мМ/л, хлориды 115 мМ/л, цитоз 32 (51% — нейтрофилы, 49% — лимфоциты) кл в мкл.
Исследование биологических материалов больного на микобактерии туберкулеза: бактериоскопия мокроты и ЦСЖ отрицательна. Посев мокроты, ЦСЖ на микобактерии туберкулеза — роста нет. Методом ПЦР обнаружены микобактерии туберкулеза в ЦСЖ.
Иммунный статус: СD4 — 54 кл (12%), СD8 — 341 кл (57%), СD4/СD8 — 0,15.
Клинический диагноз: ВИЧ-инфекция стадия IVВ (СПИД). Туберкулез множественной локализации: туберкулезный менингоэнцефалит; инфильтративный туберкулез нижней доли правого легкого, МБТ(-); туберкулез внутригрудных лимфатических узлов в фазе инфильтрации. Кандидоз ротовой полости.
Осложнения: отек и набухание головного мозга. Кахексия. Дыхательная недостаточность 3-й степени. Легочно-сердечная недостаточность 3-й степени. Сопутствующие заболевания: токсико-метаболическая энцефалополинейропатия. Цирроз печени смешанной этиологии (вирусный и токсический).
Больному была проведена противотуберкулезная терапия — таваник, рифадин, изониазид, пиразинамид, этамбутол, противоотечная — маннитол, дексаметазон, дезинтоксикационная — реоглюман, гепатопротекторная — карсил, а также сосудистая, ноотропная и антиоксидантная — кавинтон, пирацетам, мексидол.
Несмотря на проводимую терапию состояние больного продолжало ухудшаться. На фоне нарастающих явлений отека и набухания головного мозга 15.12.08 наступила смерть.
Патологоанатомический диагноз: ВИЧ-инфекция стадия IVB. Генерализованный туберкулез с поражением внутригрудных и парааортальных лимфатических узлов, легких (диссеминированный туберкулез), головного мозга (туберкулезный менингоэнцефалит с участками нагноения), селезенки (милиарный), кислотоустойчивые микобактерии туберкулеза выявляются всеми методами. Микотический эзофагит. Отек головного мозга с дислокацией стволовых структур. Отек легких. Легочно-сердечная недостаточность 3-й степени. Наркомания. Хронический вирусный гепатит С. Кахексия.
Особенностью данного случая явилось значительное преобладание явлений энцефалита с наличием грубой очаговой симптоматики и развитием дислокационного синдрома. Заболевание протекало на фоне выраженного иммунодефицита.
В современных условиях в связи с ростом поздних стадий ВИЧ-инфекции отмечается значительное увеличение числа больных ТМЭ, который из-за иммунносупрессии имеет тяжелое клиническое течение с высокой летальностью. У больных ТМЭ ВИЧ-инфекцией по сравнению с больными ТМЭ без таковой отмечены более острое начало заболевания, преобладание симптомов энцефалита, подтвержденного данными нейровизуализации, более частое обнаружение микобактерий туберкулеза в ЦСЖ и высокая частота их множественной лекарственной устойчивости. Микроскопическая картина ТМЭ у больных на поздних стадиях ВИЧ-инфекции не имеет черт специфичности, характерных для туберкулезного воспаления. Преобладают альтеративно-экссудативные реакции при отсутствии признаков гранулематозного воспаления, что требует проведения морфологической дифференциальной диагностики между туберкулезным поражением мозга и бактериальным воспалением неспецифического характера.
Источник