Как уберечься от паротита
Очень вредная свинка, или как защититься от паротита
Паротит или свинка, болезнь, которая в народе еще называют заушницей — это инфекционная болезнь, которая может возникнуть как у детей, так и у взрослых. Паротит вызывается парамиксовирусом, который попадает в организм воздушно-капельным путем, то есть от больных людей, входными воротами для инфекции является слизистая оболочка ротовой полости.
Содержание статьи
Иммунитет человека делится на врожденный и приобретенный, а также на естественный и искусственный. Врожденный иммунитет — это иммунитет, который имеется в наших организмах с самого рождения, приобретенный же, это тот, который мы получаем, переболев некоторыми заболеваниями (естественный), а приобретенный иммунитет, возникающий в результате введения вакцин (ослабленных микроорганизмов) — искусственный приобретенный иммунитет.
Таким образом, при вакцинации от паротита, в организме вырабатывается специфические антитела, распознающие и уничтожающие возбудителя свинки, паромиксовируса.
Что такое паротит
Диагноз паротита ставится на основании тщательно собранного анамнеза, лабораторных данных и других исследований.

Наиболее информативным и достоверным исследованием, подтверждающим диагноз, является бактериологическое исследование крови, спинномозговой жидкости, секрета околоушной слюнной железы. Также использую серологические методы, для выделения возбудителей, но их применение оправданно спустя 1-3 недели после начала самого заболевания.
Симптомы заболевания
Свинка болезнь симптомы у взрослых — фото
Основным симптомом свинки является воспаление железистых органов, в первую очередь околоушных слюнных желез, надпочечников и семенников у мужчин.
Заболевание начинается как правило остро, отмечается резкое набухание околоушных слюнных желез, увеличивается температура тела, появляется сухость во рту, затрудняется глотание.
Максимальное увеличение температуры происходит на второй день заболеваний, когда происходит резкое увеличение вирусов в организме и активное их распространение по системе крови (гематогенным путем). При ранней постановке диагноза и вовремя начавшемся лечении, уменьшение симптомов происходит уже на 5 день болезни. Если же лечение не проводилось в первые дни заболевания, то длительность острой фазы болезни возрастает до 20-25 дней. Полное выздоровление происходит через 1-3 месяца от начала попадания парамиксовируса на слизистую рта, длительность заболевания также зависит от наличия и тяжести возможных осложнений.
Наиболее частыми осложнениями при паротите являются орхит, оофорит, панкреатит, артрит, менингит, простатит и другие.
Следует отметить, что паротит опасен в первую очередь развитием своих осложнений.
Осложнения при паротите
Менингит
На развитие менингита приходится приблизительно 80% всех осложнений. Менингит начинает развиваться с воспаления слюнных желез и нервной системы. У больных при этом выражены так называемые менингеальные симптомы, а именно: скованность мышц шеи, то есть значительное ограничение или отсутствие их подвижности, болезненность при повороте и наклоне головы, симптом Кернига (неврологический симптом, заключающийся в невозможности выпрямить согнутую в коленном и тазобедренном суставе ногу в положении лежа), светобоязнь и другие. У некоторых заболевших, помимо вышеперечисленных наиболее характерных симптомом развиваются признаки энцефалита — воспаления оболочек головного мозга. У таких больных наблюдается развитие ригидности мышц затылка, сильная головная боль, тошнота, слабость, возможны проявления помутнения сознания и бреда.
Орхит
Орхит — одно из наиболее тяжелых и коварных осложнений паротита, в первую очередь из-за своих последствий. Орхит — воспаление яичка и его придатков у мужчин. Одним из основных признаков орхита является появление сильной боли в мошонке и непосредственно яичке, иногда эти боли могут иррадиировать в надлобковую область. При орхите происходит увеличение яичка, это явление длится недолго и после этого, как правило, начинается их уменьшение. Спустя время, а это примерно 1-2 месяца может развиться атрофия яичка, которая наблюдается у половины мужчин, перенесших это заболевание, вследствие этого развивается бесплодие.
Оофорит
У женщин велик риск развития оофорита — а именно воспаления яичников, этот процесс может протекать как односторонне, так и с двух сторон. При запущенном процессе происходит не только воспаление маточных труб, яичников, но и скопление в них гноя, что приводит к нарушениям менструального цикла, изменению гормонального фона женщины, а также велик риск развития бесплодия.
Панкреатит
Такое осложнение как острый панкреатит развивается уже на первой неделе паротита. Больные отмечают резкие боли в верхней части живота, особенно они выражены в эпигастрии, то есть в месте проекции поджелудочной железы на переднюю брюшную стенку. При панкреатите происходит воспаление поджелудочной железы, при котором, пищеварительные ферменты, вырабатывающиеся железой, не выбрасываются в двенадцатиперстную кишку.
В норме эти ферменты вырабатываются в неактивном виде, а уже под воздействием щелочной среды двенадцатиперстной кишки происходит их активация. Это необходимо для того, чтобы переваривание пищи происходило внутри двенадцатиперстной кишки, стенки которой отделены от ее содержимого защитной слизистой оболочкой, ведь ферменты поджелудочной железы в первую очередь направлены на расщепление белковых молекул, из которых также состоят клетки нашего организма, в том числе и сама поджелудочная железа. При панкреатите же происходит активация пищеварительных ферментов, в результате чего железа начинает «переваривать» себя изнутри.
Артрит
Артриты как осложнения паротита представляют собой поражение крупных суставов, развиваются через 2 недели после поражения околоушных слюнных желез. Наиболее вероятны у взрослых. Суставы становятся болезненными, появляется их опухлость, возникают ограничения в движении. Течение артрита и восстановление функции суставов зависит от времени начала лечения.
Как лечить паротит

Лечение неосложненного паротита часто проводится в домашних условиях, при этом больной должен быть максимально изолирован, в том числе и от других членов семьи. При выявлении этого инфекционного заболевания в учебных или лечебных заведениях обязателен карантин сроком на 21 календарный день. Важным условием полного излечения от заболевания является соблюдение строгого постельного режима не менее 10 дней от начала заболевания. Лечение медикаментами направлено на уменьшение симптоматики и лечение осложнений. Этиотропного лечения самого паротита нет.
А можно ли защититься

Можно и даже нужно. Для этих целей используют живую ослабленную паротитную вакцину, при введении которой развивается специфический иммунитет. Введение вакцины осуществляется детям в возрасте от 15 месяцев до 6 лет согласно российскому паспорту прививок. Срочная вакцинация может проводиться в целях профилактики после контакта с зараженным. Прививка от паротита проводится внутрикожным и подкожным способом. Вакцина против паротита выполняется один раз, то есть никакая ревакцинация не нужна, иммунитет сохраняется на всю жизнь.
Каждый решает сам, стоит ли делать прививку против свинки или паротита себе и стоит ли вакцинировать ребенка, не вызовет ли это заболевание, вместо защиты от него. Однозначно стоит. Вакцина против паротита не может вызвать само заболевание, поэтому в нашей стране и во многих странах мира придерживаются повсеместной вакцинации населения. Иногда гораздо легче предотвратить заболевание, нежели страдать от его тяжелых последствий.
Источник
7 мифов о паротите.
7 мифов о паротите
Свинка (по-научному эпидемический паротит) кажется каким-то страшным заболеванием, которого надо опасаться и бежать от инфицированного прочь. Отчасти это может быть и так. Хотя с паротитом связано немало мифов и заблуждений, которые мы сегодня и обсудим с кандидатом медицинских наук Ольгой Владимировной СОРОКИНОЙ.
Миф №1. Паротит вызывается бактериями и не заразен.
Нет. Эпидемический паротит (или свинка) представляет собой острое вирусное заболевание, которое вызывается парамиксовирусом. Больной паротитом становится источником инфекции для окружающих.
Заразными люди становятся еще до появления у них первых проявлений недуга. Кроме того, они инфицированы в первые 5 дней от начала болезни. С момента исчезновения у больного признаков болезни он перестает быть опасным для окружающих.
Передача вируса происходит обычно воздушно-капельным путем, однако вирус может попасть к человеку через предметы (к примеру, через игрушки, полотенца и т.д.)
Что касается восприимчивости к инфекции, то она достаточно высока. Обычно болеют дети, причем мальчики чаще девочек.
Миф №2. Паротит поражает лимфатические узлы.
Нет. При паротите поражаются слюнные железы (одна или несколько). Со стороны может показаться, что лимфатические узлы увеличены, но это не так.
Миф №3. Паротит одинаково часто встречается в любое время года.
Для паротита характерна высокая сезонность, причем на март-апрель приходится максимальная заболеваемость, на август-сентябрь — минимальная. Хотя, по данным статистики, 80% взрослых имеют антитела к вирусу паротита. Это говорит о распространенности инфекции.
Миф №4. Паротит всегда протекает одинаково.
Существует классификация различных вариантов течения паротита. Различают стертые и манифестные (клинически выраженные) формы. Стертые формы не несут вреда для больного, однако являются опасными в плане распространения инфекции. Ведь пациент не знает о том, что болен, и никак не изолируется. При манифестных формах могут поражаться как исключительно слюнные железы, так и другие органы.
Возможно развитие менингита (воспаления мозговых оболочек), нефрита (воспаления почек), орхита и оофорита (воспаления яичек и яичников), артрита (воспаления суставов), мастита (воспаления грудной железы), панкреатита (воспаления поджелудочной железы) и т.д.
Классическое течение болезни связано с повышением температуры тела до 38 градусов и выше. Через 1-2 дня возникает отечность и воспаление околоушной слюнной железы, что приводит к нарушению ее функций и сухости во рту.
Кроме околоушной железы могут пострадать подъязычные и подчелюстные слюнные железы. Лицо приобретает одутловатость, особенно это выражено в околоушной и подбородочной областях. Именно поэтому недуг называют «свинкой».
При вовлечении других органов болезнь принимает более тяжелое течение. У мальчиков может быть поражение яичек. При этом на мошонке кожа становится красной, теплой на ощупь. При поражении поджелудочной железы развивается панкреатит, который проявляется болями в животе, тошнотой, рвотой.
Миф №5. После паротита всегда возникает бесплодие.
Действительно, возможно развитие бесплодия, если у мальчика после паротита, как осложнение, возник орхит, а у девочки — оофорит. Однако это редкая патология, проявляется лишь в запущенных случаях, когда не было адекватного лечения. В основном даже при развитии осложненных форм недуг заканчивается благоприятно.
Миф №6. После паротита возникает больше всего осложнений.
Да. При развитии менингита и менингоэнцефалита возможны развитие глухоты, нарушения интеллекта, эпилепсия, гидроцефалия. При развитии панкреатита возможно присоединение диабета. К счастью, все эти осложнения регистрируются крайне редко.
Миф №7. Избежать заражения паротитом невозможно.
Возможно, и очень даже просто. На сегодняшний день вакцинация от паротита входит в Национальный календарь прививок. Так что спастись от этого неприятного недуга можно при помощи одной инъекции.
Что надо знать о лечении
Больным свинкой обязательно назначаются противовирусные и противовоспалительные препараты. Это и будет основным лечением заболевания. При наличии высокой температуры показаны жаропонижающие и противоаллергические препараты.
Рекомендуется делать полоскания горла слабым раствором перманганата калия, фурацилина, отваром шалфея, накладывать согревающие компрессы. Больному показано обильное питье.
При данной болезни необходимо соблюдать диету, которая должна быть щадящей. Иначе возможны осложнения. Пищу нужно измельчать (каши, супы, бульоны), поскольку больному трудно жевать.
В числе основных продуктов — черный хлеб, молочные продукты, картофель. Необходимо ограничить белый хлеб, капусту в любом виде и макароны.
Паротит нельзя лечить самостоятельно из-за высокого риска осложнений. Нельзя также применять согревающие компрессы на отечные области в период нарастания отека.
Источник
Как лечить паротит (свинку)?
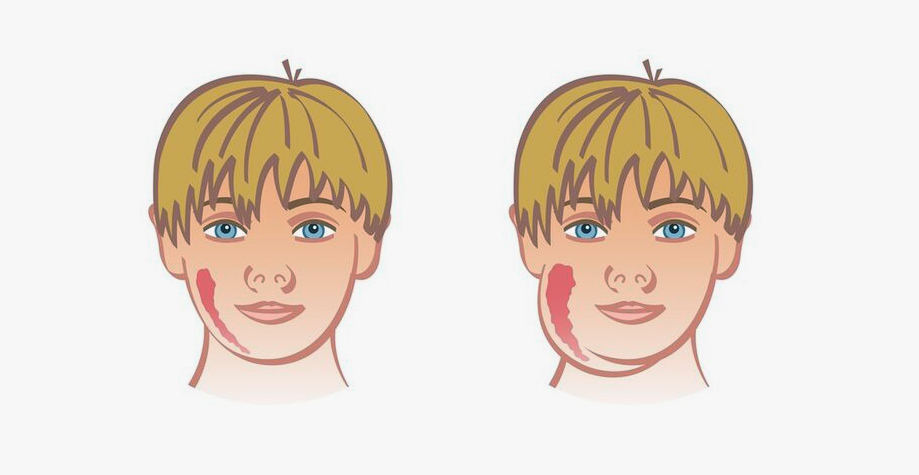
Эпидемический паротит — это острая вирусная инфекция, сопровождающаяся воспалением железистых органов (главным образом, слюнных желез), нервной системы и интоксикацией всего организма. В простонародье эпидпаротит чаще всего называют «свинкой», поскольку при развитии заболевания лицо приобретает характерные черты. Восприимчивость к заболеванию очень высокая.
Классификация паротита
Широко распространена клиническая классификация эпидемического паротита, включающая такие критерии как: выраженность клинических проявлений, течение, тяжесть заболевания, наличие осложнений и т.д.
Паротитная инфекция может быть:
- типичной (осложненная, неосложненная, изолированная, комбинированная);
- атипичной (стертая, бессимптомная).
При неосложненной форме патогенному воздействию подвергаются только слюнные железы, при осложненной свинке влияние вируса распространяется на другие органы и системы. При атипичной форме симптомы могут быть стертыми и слабо выраженными, или заболевание протекает вообще без каких-либо клинических проявлений.
По тяжести выделяют паротит легкой, средней или тяжелой степени. Критериями тяжести служат выраженность интоксикации организма, температура, наличие местных проявлений и осложнений. В легкой и среднетяжелой формах протекает, как правило, изолированное поражение околоушных слюнных желез. При тяжелых формах заболевания в патологический процесс вовлекаются другие органы (поджелудочная железа, половые железы) и системы (нервная, мочеполовая).
Течение эпидемического паротита может быть гладким или не гладким, то есть, с осложнениями, присоединением вторичной инфекции, обострением хронических заболеваний.
Этиология заболевания
Свинка или паротит, причиной заболевания которого является РНК-геномный вирус Paramyxovirus, вызывает инфицирование только у человека.
Выделяется возбудитель паротита со слюной, мочой. Лабораторными методами его можно обнаружить в крови, цереброспинальной жидкости, в грудном молоке и других биологических жидкостях.
Во внешней среде вирус неустойчив. Он легко погибает под действием прямых солнечных лучей (ультрафиолетовых ламп), при высоких температурах, в антисептических растворах, при высушивании. При низких температурах вирус сохраняет свою жизнеспособность до одного года.
Пути заражения и механизм передачи
Источником эпидемического паротита является больной с выраженными и скрытыми формами заболевания. Человек становится заразным за 1-2 дня до возникновения первых признаков заболевания. Он выделяет вирус в окружающую среду первые 5-7 дней инфицирования.
Свинка передается воздушно-капельным путем. Однако, медики не исключают возможность передачи возбудителя через предметы (посуду, игрушки и др.), загрязненные слюной больного человека непосредственно перед контактом с другим человеком. Иногда наблюдается трансплацентарная передача паротита.
Чаще всего, болеют дети от 1,5 до 15 лет. Мальчики и подростки болеют чаще, чем девочки и девушки. Не защищено от паротита и взрослое население.
Возбудитель проникает в организм через слизистые оболочки верхних дыхательных путей, ротовой полости и конъюнктивы. После размножения вируса, в клетках зараженного развивается вирусемия — распространение возбудителя с током крови по организму. Более всего вирус паротита оседает в слюнных железах, яичках, поджелудочной железе и клетках нервной системы, где усиленно размножается, вызывая местные воспалительные реакции.
Поскольку слюнные железы находятся к входным воротам ближе всего, они в первую очередь подвергаются воздействию возбудителя. При этом, наблюдаются отек, инфильтрация соединительной ткани, закупорка канальцев, редко — кровоизлияния и некроз железистой ткани.
В механизмах нейтрализации вируса значительная роль принадлежит вирулицидным антителам, подавляющим активность возбудителя и его проникновение в клетки.
Клинические проявления
Инкубационный период при паротите варьируется и составляет от нескольких дней до месяца (чаще 18-20 дней).
У детей часто за инкубационным периодом в течении 1-3 дней наблюдается промежуточный (продромальный период).
Признаки паротита в продромальный период:
- озноб;
- головная боль;
- мышечные и суставные боли;
- сухость во рту;
- неприятные ощущения в области околоушных слюнных желез;
- потеря аппетита.
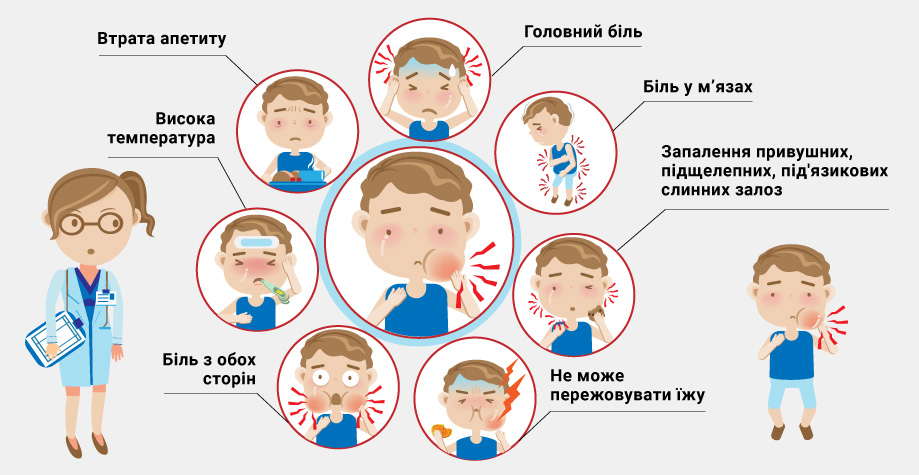
Эпидемический паротит часто начинается остро, с повышения температуры. Высокая температура держится не больше недели. Иногда свинка протекает с нормальной температурой тела. Самый значительный и ранний симптом паротита — выраженная болезненность позади уха при надавливании. У некоторых больных наблюдаются бессимптомные формы заболевания.
Основные симптомы свинки:
- воспаление околоушных, подчелюстных, подъязычных слюнных желез;
- припухлость и болезненность в области слюнных желез;
- высокая температура;
- общая слабость и недомогание;
- головная боль;
- бессонница.
При выраженном увеличении околоушной слюнной железы, лицо больного паротитом приобретает грушевидную форму, мочка уха со стороны пораженной железы несколько приподнимается. Кожа в месте припухлости натянутая, с трудом собирается в складки, лоснится. В околоушной области беспокоят чувства напряжения и боли, особенно в ночное время.
Если отек железы давит на евстахиеву трубу, в ушах может появиться боль и шум. Часто, из-за болезненных ощущений позади ушей больной не может пережевывать пищу, иногда происходит тонический спазм жевательной мускулатуры.
Чаще всего, слюнные железы поражаются с двух сторон, но бывает и односторонний эпидемический паротит.
Боль держится 3-4 дня, к концу 7 дня заболевания исчезает отечность и постепенно исчезают все симптомы свинки.
В отличие от детей, паротит у взрослых протекает с более длительным продромальным периодом, выраженными клиническими проявлениями. Часто наблюдаются поражения подчелюстных и подъязычных слюнных желез, диспепсические расстройства. Выздоровление у взрослых занимает в среднем до двух недель.
Осложнения
Неблагоприятные последствия паротита проявляются, как правило, уже после острой фазы заболевания.
Осложнения свинки:
- Панкреатит
- Отек глотки, гортани, языка
- Бартолинит
- Мастит
- Гломерулонефрит
- Миокардит
- Артрит
- Неврит (повреждение лицевого нерва)
- Поражение зрительного нерва
- Диабет
- Глухота
- Артралгии
- Воспалительные заболевания мочеполовой системы (орхит, уретрит, геморрагический цистит)
- Воспаления щитовидной и вилочковой желез
- Дакриоцистит
Тяжелым осложнением эпидемического паротита является атрофия поджелудочной железы и яичек, у мальчиков — бесплодие в будущем. Со стороны нервной системы могут развиться: парезы, серозный менингит, менингоэнцефалит, гидроцефалия. В наиболее тяжелых случаях заболевание может привести к инвалидизации.
Диагностика
В постановке диагноза большую роль играет осмотр пациента и лабораторные методы диагностики.
Лабораторная диагностика паротита:
- общий анализ крови;
- анализ ликвора;
- смыв из глотки;
- серологическая диагностика;
- ПЦР-диагностика;
- иммуноферментный анализ (ИФА);
- реакция связывания комплемента (РСК);
- реакция торможения гемагглютинации (РТГА);
- раздельное определение антител к V-Ar и S-Ar возбудителя;
- определение активности амилазы и диастазы в крови и моче.
Врач-инфекционист проводит дифференциальную диагностику паротита с гнойными воспалительными заболеваниями околоушных желез, паратонзиллярным абсцессом, инфекционным мононуклеозом, токсической формой дифтерии.

Как лечить паротит
Лечение паротита при неосложненных формах проводится амбулаторно. Госпитализация проводится при тяжелых формах заболевания и развитии осложнений. При высокой температуре показан строгий постельный режим.
На сегодняшний день средства этиотропного лечения отсутствуют.
Особого ухода требует полость рта: частое питье, тщательная чистка зубов, регулярное полоскание содовым раствором или чистой водой.
Методы лечения паротита:
- сухое тепло на область околоушных желез (УФО-лампа, сухие согревающие компрессы);
- местные физиотерапевтические процедуры (УВЧ-терапия, диатермия);
- дезинтоксикационная терапия;
- жаропонижающие препараты (при температуре выше 38 градусов).
Если развивается воспалительный процесс в яичках (орхит), то рекомендуется использовать суспензории, местно в первые 3-4 дня — холод, а потом — тепло.
Больных необходимо изолировать на 9-10 дней. Помещение, где находится заболевший, нужно часто проветривать, регулярно проводить влажную уборку, для личного пользования выделяется отдельная посуда, средства личной гигиены, детям — игрушки.
Если ребенку еще не исполнилось 10 лет и он ранее не болел свинкой, то он подлежит карантину на 3 недели с момента последнего контакта с заболевшим.
Контроль излеченности
Диспансерное наблюдение за лицами, переболевшими эпидемическим паротитом, не предусмотрено. Если у больного наблюдались осложнения в виде менингита или менингоэнцефалита, необходимо регулярное наблюдение на протяжении 2 лет у невролога.
Профилактика
Главная профилактика паротита — вакцинация детей. Профилактическая прививка от паротита проводится в соответствии с календарем прививок в возрасте 12 месяцев с последующей ревакцинацией в 6 лет одной прививкой включающей вакцину от паротита, кори и краснухи.
Вакцинация от паротита показала свою высокую эффективность, она способствует уменьшению заболеваемости паротитом, снижению числа и тяжести осложнений.
По результатам серологического скрининга возможно проведение экстренной вакцинации подростков и взрослых.
Какой врач лечит?
Многих интересует вопрос, какой врач лечит паротит. Если вы заметили признаки заболевания у ребенка, в первую очередь необходимо обратиться к педиатру. У взрослых лечением свинки занимается инфекционист.

Автор статьи:
Заведующая педиатрическим отделением на Оболони, врач-педиатр высшей категории

Эксперт по направлению:
Заведующая педиатрическим отделением на Печерске, врач-педиатр, детский аллерголог высшей категории
Врачи
Пройти эффективное лечение паротита в Киеве на Оболони и Печерске вы можете в клинике МЕДИКОМ. Звоните по телефонам, указанным на сайте клиники, и вы получите ответы на все интересующие вас вопросы, сможете записаться на консультацию и вакцинацию.

Анастасий Игорь Анатольевич
Врач-инфекционист высшей категории, гепатолог, кандидат медицинских наук

Антропова Татьяна Викторовна
Врач-педиатр высшей категории

Бондаренко Мария Сергеевна
Врач-педиатр, консультант по грудному вскармливанию

Вишневская Лариса Владимировна
Врач-педиатр первой категории

Волова Екатерина Федоровна
Врач-педиатр высшей категории

Даневский Виталий Александрович
Врач-инфекционист высшей категории, семейный врач

Дегтярь Ирина Михайловна
Врач-инфекционист высшей категории

Демаш Юлия Георгиевна
Врач-педиатр высшей категории, детский иммунолог

Джалалова Виктория Николаевна
Врач-педиатр, детский гастроэнтеролог высшей категории, диетолог

Каламанова Елена Петровна
Заведующая педиатрическим отделением на Оболони, врач-педиатр высшей категории

Колосова Лариса Владимировна
Врач педиатр высшей категории

Лысенко Елена Вячеславовна
Врач педиатр-неонатолог первой категории

Мамонова Елена Николаевна
Врач-педиатр высшей категории

Марунчин Татьяна Андреевна
Врач-педиатр

Матвеева Светлана Юрьевна
Врач-педиатр, детский аллерголог высшей категории, к.м.н.

Махиня Наталья Владимировна
Детский врач-инфекционист высшей категории

Метелица Инна Николаевна
Заведующая педиатрическим отделением на Печерске, врач-педиатр, детский аллерголог высшей категории

Попович Светлана Михайловна
Врач-педиатр первой категории

Серга Елена Николаевна
Врач педиатр-неонатолог высшей категории

Стрюкова Евгения Сергеевна
Врач-педиатр первой категории

Фирсова Лаура Санвеловна
Врач-педиатр высшей категории
Источник