Как еще называют краснуху
Содержание статьи
Краснуха
- Медицинская энциклопедия
I
Краснуха (nibeola; синоним коревая краснуха)
острая инфекционная болезнь, характеризующаяся пятнистыми, реже папулезными высыпаниями на коже, незначительными катаральными явлениями со стороны верхних дыхательных путей и конъюнктив, увеличением периферических лимфатических узлов, особенно затылочных и латеральных шейных.
Возбудитель — вирус, содержащий РНК; чувствителен к эфиру, инактивируется при t° 56° в течение 1 ч. В замороженном состоянии сохраняет инфекционную активность в течение нескольких лет. Источник возбудителя инфекции — больной К. человек, который считается заразным с момента появления клинических симптомов болезни и в течение 5 дней от начала высыпания. Имеются данные о возможности выделения возбудителя К. из слизи верхних дыхательных путей за 1—2 нед. до появления сыпи и в течение 2—3 нед. после начала высыпания.
Заражение происходит воздушно-капельным путем. Возможна трансплацентарная передача возбудителя от больной К. беременной плоду У внутриутробно инфицированных детей вирус может выделяться в течение 11/2 лет после рождения.
Восприимчивость к К. высокая. Наиболее часто болеют дети 2—9 лет. Дети, рожденные женщинами, перенесшими К., в течение первых 6 мес. жизни невосприимчивы к этой болезни.
Возбудитель К. проникает в организм через слизистую оболочку верхних дыхательных путей. Первично размножается в шейных лимфатических узлах. Через 1 нед. после заражения попадает в кровь. В ответ на циркуляцию вируса возникают поражения лимфатической ткани, в крови появляются вируснейтрализующие антитела. Иммунитет после перенесенного заболевания пожизненный.
Инкубационный период продолжается 15—24 дня. Чаще клинические проявления возникают через 16—18 дней после контакта с больным К. Ведущий симптом болезни — розовая, пятнистая, иногда папулезная сыпь, более мелкая, чем при кори (рис.); она появляется практически одновременно на всей поверхности кожи, на неизмененном ее фоне. Иногда сыпь появляется вначале на лице и туловище и на следующий день распространяется на конечности. Локализуется сыпь преимущественно на разгибательных поверхностях рук и ног, вокруг суставов, на спине и ягодицах. Через 2—3 дня она исчезает, не оставляя пигментации и шелушения кожи. Общее состояние нарушается незначительно. Температура тела обычно субфебрильная, редко выше 38°.
Одновременно с высыпанием (иногда за 1—2 дня до него) возникают слабо выраженные катаральные явления со стороны верхних дыхательных путей и конъюнктив. На слизистой оболочке мягкого и твердого неба, щек может появиться энантема. Периферические лимфатические узлы, особенно затылочные и латеральные шейные, увеличиваются до появления сыпи и сохраняют свои размеры некоторое время после ее исчезновения. При исследовании крови наблюдаются лейкопения, относительный лимфоцитоз, иногда моноцитоз, выявляют плазматические клетки. Осложнений обычно не наблюдается. В редких случаях возможны энцефалиты и энцефаломиелиты.
У взрослых К. протекает более тяжело: с высокой температурой тела, сильными головными болями, болями в мышцах, более значительным увеличением лимфатических узлов.
Заболевание К. в первые 3 мес. беременности часто приводит к инфицированию плода, возникновению разнообразных пороков развития (например, катаракты, микрофтальмии, микроцефалии, порока сердца), нередко беременность заканчивается абортом или мертворожденном. При заболевании К. в последний месяц беременности ребенок может родиться с клиническими проявлениями болезни (врожденная К.).
Диагноз ставят на основании данных эпидемиологического анамнеза (контакт с больным К.) и характерной клинической картины. Для уточнения диагноза определяют титр вируснейтрализующих антител в сыворотке крови на 1—3-й день болезни и спустя 7—10 дней. Подтверждает диагноз нарастание титра антител в 4 раза и более.
Дифференцировать К. следует с Корью, энтеровирусными экзантемами (см. Энтеровирусные болезни) и медикаментозными сыпями (см. Лекарственная аллергия). Для кори характерны выраженная интоксикация, пятна Бельского — Филатова — Коплика на слизистой оболочке щек, пятнисто-папулезная сыпь, этапность высыпания. При энтеровирусной экзантеме часто отмечаются мышечные боли, боли в животе, рвота, периферические лимфатические узлы не увеличиваются. Медикаментозные сыпи появляются после приема лекарственных средств (например, антибиотиков, сульфаниламидов), они чаще полиморфны (папулезные, пятнистые, аннулярные, уртикарные и другие элементы) и локализуются в основном на туловище и в области суставов, сопровождаются зудом.
Лечение проводится обычно в домашних условиях. В периоде высыпания показан постельный режим. Питание обычное. Специальное лечение не проводится, иногда применяют симптоматические средства. При появлении признаков поражения ц.н.с. необходима срочная госпитализация.
Прогноз благоприятный, исключение составляют случаи поражения вирусом К. плода при заболевании К. женщины во время беременности.
При заболевании женщины К. в первые 3 мес. беременности для предотвращения рождения ребенка с пороками развития необходимо прерывание беременности. При контакте беременной с больным К. проводится повторное серологическое исследование, в случае прироста антител в 4 раза и более решается вопрос о прерывании беременности.
Профилактика включает изоляцию заболевших в течение 5 дней с момента высыпания. Дезинфекция в очаге не производится. Дети, общавшиеся с больным К., разобщению не подлежат.
Библиогр.: Анджапаридзе О.К. и Червонский Г.И. Краснуха, М., 1975; Быстрякова Л.В. Инфекционные экзантемы у детей, с. 189, Л., 1982; Нисевич Н.И. и Учайкин В.Ф. Инфекционные болезни у детей, с. 26. М., 1985.
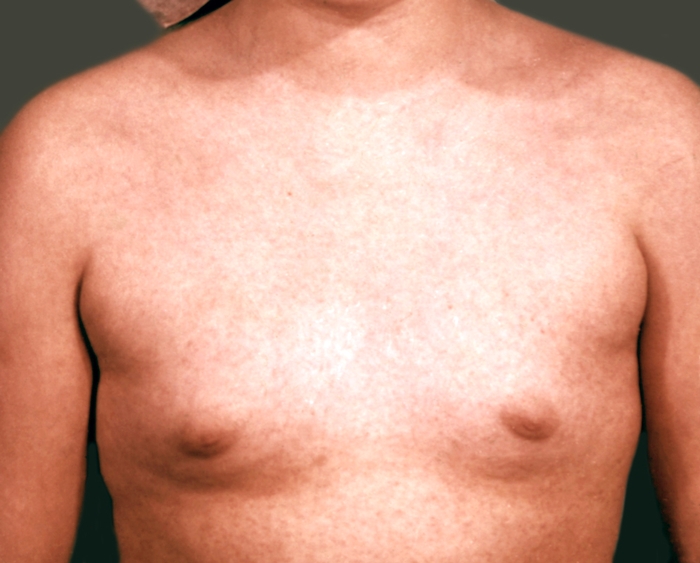
Мелкопятнистая сыпь на груди при краснухе.
II
Краснуха (rubeola; син. краснуха коревая)
острая инфекционная болезнь, вызываемая вирусом краснухи рода рубивирусов, передающаяся воздушно-капельным путем; характеризуется кратковременной лихорадкой, кореподобной сыпью и увеличением лимфатических узлов (главным образом, затылочных).
Источник:
Медицинская энциклопедия
на Gufo.me
Значения в других словарях
- краснуха —
орф. краснуха, -и
Орфографический словарь Лопатина - краснуха —
краснуха ж. 1. Инфекционная болезнь (обычно детская), сопровождающаяся мелкой красноватой сыпью на коже. 2. Эпидемия такой болезни.
Толковый словарь Ефремовой - КРАСНУХА —
мед. Краснуха — острое вирусное заболевание, протекающее с кратковременной лихорадкой, кореподобной сыпью и увеличением лимфатических узлов (чаще затылочных). Этиология. Возбудитель — РНК-содержащий вирус семейства Togaviridae. ✎ Эпидемиология.
Справочник по болезням - краснуха —
1) товарный вагон; 2) дешевое красное вино
Словарь воровского жаргона - краснуха —
См.: 1. краса 2. красный
Толковый словарь Даля - краснуха —
КРАСНУХА -и; ж. Заразная болезнь (обычно детская), сопровождающаяся красноватой сыпью на теле.
Толковый словарь Кузнецова - краснуха —
Красн/у́х/а.
Морфемно-орфографический словарь - краснуха —
Детская инфекционная болезнь, вызываемая вирусом. Сопровождается появлением сыпи на коже и увеличением лимфатических узлов. Источник – больной ребёнок или вирусоноситель. Взрослые болеют крайне редко.
Биология. Современная энциклопедия - краснуха —
КРАСНУХА, и, ж. Острая вирусная преимущ. детская болезнь, сопровождающаяся пятнистой сыпью.
Толковый словарь Ожегова - Краснуха —
I Красну́ха Владимир Пантелеймонович [1867 — 24.4(7.5).1913], деятель революционного движения в России; сначала народник, затем социал-демократ, большевик. Родился в Петербурге. Окончил Военно-медицинскую академию (1893).
Большая советская энциклопедия - КРАСНУХА —
Владимир Пантелеймонович (парт. псевд. — Ваня, Гражданин) (1868 — 24.IV.1913) — деятель революц. движения в России, социал-демократ, искровец. Окончил Петерб. воен.-мед. академию; принимал участие в народнич., затем социально-демократич. движении. В апр.
Советская историческая энциклопедия - краснуха —
-и, ж. Заразная болезнь (обычно детская), сопровождающаяся красноватой сыпью на теле.
Малый академический словарь - краснуха —
Краснуха — острое вирусное заболевание, протекающее с кратковременной лихорадкой, кореподобной сыпью и увеличением лимфатических узлов (чаще затылочных). Этиология. Возбудитель — РНК-содержащий вирус семейства Togaviridae. Эпидемиология.
Медицинский словарь - краснуха —
КРАСН’УХА, краснухи, мн. нет, ·жен. 1. Заразная сыпная детская болезнь (мед.). 2. Повальная болезнь свиней (ветер.).
Толковый словарь Ушакова - Краснуха —
L) красная гниль сосновой древесины, происходящая от грибка Trameles radiciperda R. Hrlg. и 2) болезнь винограда, выражающаяся изменением цвета листьев — они становятся темно-красными — и преждевременным опадением их, что происходит, по-видимому…
Энциклопедический словарь Брокгауза и Ефрона
Источник
Краснуха — симптомы и лечение
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 11 апреля 2018Обновлено 29 января 2021
Определение болезни. Причины заболевания
Краснуха (Rubeola) — вирусное заболевание острого характера. Формируется при попадании в организм вируса краснухи, поражающего эпителиальную ткань верхних воздухоносных путей, группы регионарных лимфоузлов и кожу.
Клинические характеристики: синдром общей инфекционной интоксикации, мелкопятнистая экзантема, генерализованная лимфаденопатия, фарингит и не ярко выраженный конъюнктивит. Развитие заболевания в типичном (детском и юношеском) возрасте характеризуется не тяжёлым доброкачественным течением.
Источники инфекции и способы передачи
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Togaviridae
Род — Rubivirus
вид — возбудитель краснухи (Rubella virus)
Синдромы заболевания впервые были описаны в 1740 году Ф. Хофманом (Германия). Выделили вирус лишь в 1961 году. Это сделали несколько независимых учёных: Т.X. Уэллером, П.Д. Паркманом, Ф.А. Невой.
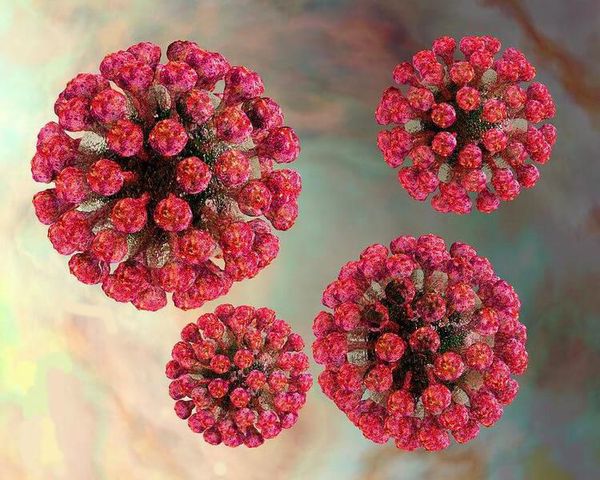
Вирион (вирусная частица) возбудителя представляет форму сферы. Генетический материал выполнен одноцепочечной РНК, покрытой капсидом и внешним липидным контуром, на поверхности которого локализуются шипы (при их помощи вирус прикрепляется к клеткам). В структуре вируса различают три белка: С, Е1 и Е2. Е1 (гемагглютинин) и Е2 (протективный антиген) — гликопротеины (или шипы), локализующиеся во внешнем покрове вириона. Имеют единый серотип.
Вирус способен разрушать и склеивать человеческие эритроциты (гемолитические свойства), благодаря наличию нейраминидазы поражает нервную ткань.
Очень нестоек в окружающей среде: восприимчив к ультрафиолетовому излучению, при подсушивании и воздействии дезинфектантов (средств против микроорганизмов) погибает мгновенно. Неплохо сохраняется при пониженных температурах. Возможна культивация вируса на культурах клеток.[4]
Эпидемиология
Сугубо антропоноз. Источник инфекции — заражённый человек (не исключая больного с атипичной формой краснухи). Инфицированный заразен от последней недели инкубации и до первой недели после появления сыпи. Выделение заражающих вирионов у детей с врожденной краснушной инфекцией (синдром врождённой краснухи — СВК) возможно до двух лет. Наиболее высокий уровень риска СВК представляется в тех районах, где у молодых женщин нет коллективного иммунитета к данному заболеванию (после вакцинации или ранее перенесённой краснухи). До того, как в обиход ввели прививки от вируса краснухи, примерно четыре новорождённых ребёнка из тысячи рождались с СВК.
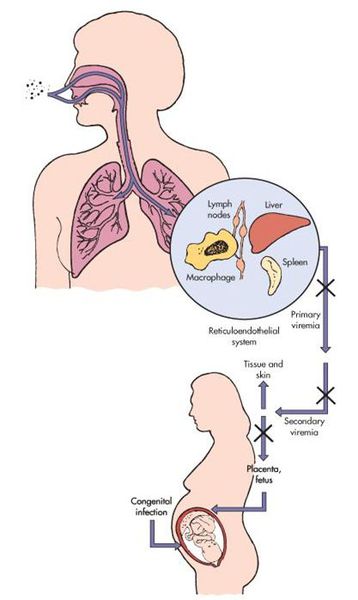
Передача инфекции осуществляется воздушно-капельным (аэрозольным) путём, а также вертикальным — трансплацентарным (если женщина заболевает краснухой во период беременности). Теоретически возможно заражение от недавно привитых людей (хотя по факту — это редкий случай, в основном бывает у людей с выраженным иммунодефицитом).
Заболеваемость
В последние десятилетия ввиду масштабной профилактики краснухи с помощью вакцинации заболевание фактически устранено в ряде развитых и в некоторых развивающихся стран.
У матери, привитой или переболевшей корью, имеется иммунитет к заболеванию, который она передаёт своему ребёнку. Поэтому такие дети имеют врождённый иммунитет, впоследствии снижающийся и исчезающий примерно к шести месяцам (т. е. через время дети обретают восприимчивость к инфекции).
Сезонный характер заболевания — весенне-зимний. После перенесения инфекции и прохождения полного курса вакцинации возникает стойкий пожизненный иммунитет (в некоторых случаях после прививок требуется ревакцинация во взрослом возрасте, что особенно актуально у женщин детородного возраста, которые не болели краснухой).[5]
В основном краснухой болеют дети, которые переносят заболевание сравнительно благоприятно, и подростки. Сейчас же это заболевание зачастую возникает и у взрослых. Причина тому — отказ большинства людей от профилактики краснухи (вакцинации).
Клинические проявления краснухи у взрослых значительно тяжелее, чем у детей. Заболевание у взрослых пациентов протекает в основном атипично.
Почему взрослые переносят краснуху тяжелее, чем дети
Взрослые переносят краснуху тяжелее детей по причине эволюционных особенностей иммунной системы — у ребёнка иммунный ответ более лабильный, он запрограммирован быстро и адекватно реагировать на большое количество новых для него угроз, в том числе и на вирус краснухи. Иммунный ответ у взрослого человека уже не так быстр и гибок, он «расслаблен», так как за длительную жизнь уже повстречался со многим. Поэтому при заражении краснухой иммунитет взрослого не успевает среагировать адекватно, не имеет набора клеток, нужного для быстрой нейтрализации вируса, что ведёт к утяжелению болезни.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы краснухи
Инкубационный период краснухи: от 11 суток до 24 дней.
Острый характер заболевания вначале (т. е. проявление основного синдрома происходит в первые сутки от начала инфицирования). У взрослого человека развитие заболевания иногда может запаздывать ввиду особенностей иммунной системы.
К синдромам краснухи относятся:
- общеинфекционный синдром с проявлением интоксикации (обычно умеренно выраженный);
- мелкопятнистая сыпь;
- энантемы — высыпания на слизистых оболочках (пятна Форхгеймера);
- конъюнктивит (умеренно выраженный);
- генерализованная лимфаденопатия — увеличение лимфоузлов (ГЛАП);
- поражение респираторного тракта (фарингит);
- увеличение селезёнки и печени (гепатоспленомегалия).
Общие симптомы краснухи. Начало заболевания характеризуется лёгким недомоганием, терпимыми головными болями, лёгким ознобом, болями в суставах и мышцах, нарушениями сна (бессонницей), ухудшением аппетита. Температура тела зачастую субфебрильная (37,1-38°C).
Симптомы краснухи со стороны органов дыхания и глаз. Наступает першение в горле, лёгкий сухой кашель, заложенность носа/насморк, светобоязнь, покраснение глаз.
Сыпь. В конце первого дня на кожных покровах появляется высыпание, с приходом которого значимо возрастает выраженность общеинфекционного синдрома и воспалительного процесса слизистых оболочек.
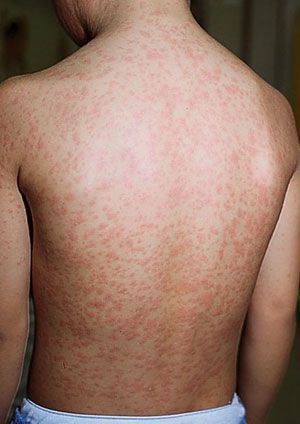
Во время осмотра обнаруживаются небольшие пятнышки, появляющиеся повсеместно (кроме подошв и ладоней). У взрослых пациентов они могут быть макуло-папулёзными. К признакам краснухи также относят бледно-розовую сыпь со сгущением в области лица в виде «бабочки» и в плечевом поясе, иногда в районе локтевых сгибов — симптом Пастиа (при этом цвет кожи остаётся неизменным). Часто человек, больной краснухой имеет вид «ошпаренного кипятком». Угасание сыпи происходит за 3-4 дня без шелушения и пигментации.
Сыпь на нёбе. Во время проведения фарингоскопии можно отметить умеренную гиперемию слизистой оболочки ротоглотки (покраснение вследствие притока крови), на слизистой оболочке мягкого нёба может быть обнаружена энантема — небольшие пятнышки, имеющие бледно-розовый окрас (пятна Форхгеймера).
Поражение лимфатических узлов, селезёнки и печени. Группы затылочных, заднешейных и околоушных (регионарных) лимфоузлов увеличены, слабо болезненны. Иногда выявляется укрупнение селезёнки и печени.
Заболевания, похожие на краснуху
Различают следующие случаи краснухи:
- «Подозрительный» — острое заболевание с одним или несколькими типичными клиническими признаками инфекции;
- «Вероятный» — острое заболевание с клиническими признаками краснухи, эпидемиологически связанное с иным эпизодом данной инфекции (подозрительным или подтверждённым);
- «Подтвержденный» — лабораторно доказанное заболевание, классифицированное ранее как «подозрительный» или «вероятный» случай. Данный лабораторно подтверждённый случай может иметь стёртую, атипичную форму.
Бывает так, что лабораторное исследование невозможно. Тогда «вероятная» краснуха классифицируется как «подтверждённая».
Окончательно диагноз краснухи может быть установлен только путём изучения результатов лабораторных исследований (клиническое подтверждение диагноза; установление связи с иными эпизодами данной инфекции, которые подтверждены в лабораторных условиях).
Краснуха при беременности, бывает ли краснуха у грудничков
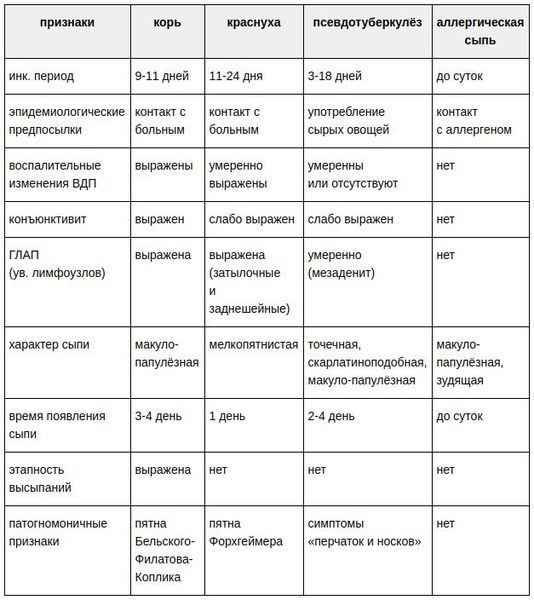
Достаточно редкая в настоящее время разновидность краснухи — это врождённая краснушная инфекция (СВК), возникающая в момент заражения плода внутри материнского утроба инфекцией. Последствия этого достаточно печальные: возможен самопроизвольный аборт на ранних сроках, гибель плода в момент беременности, появление на свет ребёнка с СВК. На частоту и тяжесть поражения плода влияет срок беременности, на котором произошло проникновение инфекции в организм (в первые четыре недели беременности — тяжёлое поражение — до 60% случаев; в три месяца — до 15%; в четыре месяца — до 6%; с пятого месяца риск СВК — 1,7%). К врождённым дефектам, которые связывают с СВК, относят болезни сердца, глазные болезни (ухудшение остроты зрения, катаракта, нистагм (непроизвольное колебательное движение глаз), микрофтальмия (атрофия глазного яблока), врождённая глаукома), стабизм (косоглазие), снижение слуха, отдалённые задержки умственного развития.[3][6]
Тяжёлое течение краснухи
- выраженная интоксикация не менее четырёх дней;
- температура не менее 39 °C не менее двух дней;
- умеренно выраженные катаральные явления (насморк, кашель);
- значимое увеличение затылочных лимфатических узлов;
- обильная сыпь с тенденцией к слиянию;
- развитие осложнений.
Клинические проявления краснухи у детей
Краснуха у детей и взрослых протекает схоже, отличия заключаются лишь в длительности и силе выраженности симптомов — взрослые болеют дольше и тяжелее.
Патогенез краснухи
Входными воротами для вируса краснухи служит эпителий верхних дыхательных путей. Так он внедряется в человеческий организм и локализуется, накапливается и размножается в регионарных лимфоузлах. После вирус прорывается в кровь — появляется вирусемия (распространение вируса по телу). Благодаря эпителиотропным свойствам вируса краснухи, возникают высыпания, персистенция (длительное прибывание микроорганизмов) в лимфоузлах вызывает их гиперплазию, возможно поражение тромбоцитов.
Антитела М класса начинают образовываться и персистировать в кровеносном русле через 1-2 дня с момента начала болезни.
В момент заражения болезнью краснухой во время протекания беременности (у женщин без иммунитета!) вирус попадает в слои эпителия ворсинок хориона, а также в эндотелиальные клетки кровеносных сосудов плаценты. Это, в свою очередь, вызывает затяжную ишемию (уменьшение кровоснабжения) органов и тканей плода. Нарушение клеточного цикла приводит к развитию хромосомных нарушений, что обуславливает гибель или тяжёлый порок развития плода (важную роль играет срок беременности, на котором произошло заражение инфекцией).[4][7]
Классификация и стадии развития краснухи
В основе нижеприведённой систематизации краснухи лежит классификация по А.П. Казанцеву.
Исходя из клинической формы заболевания выделяют следующие виды болезни:
1. Приобретённая краснуха:
- типичная (обычная) форма краснухи — сопровождается типичными симптомами краснухи, в том числе сыпью;
- атипичная (нехарактерная) форма краснухи — без высыпаний;
- субклиническая (бессимптомная) форма краснухи — без симптомов, заболевание выявляют по наличию антител.
2. Врождённая краснуха:
- с врождённым пороком сердца;
- с поражением нервных структур;
- с поражением слухового пути;
- с поражением глаз;
- смешанные.
Выделяют три степени тяжести краснухи:
- лёгкая;
- средняя;
- тяжёлая.
Отдельно рассматривают резидуальное (оставшееся после заболевания) проявление врождённой краснухи.
Осложнения краснухи
1.артропатия (артралгия и артрит) — проявление признаков происходит спустя 1-2 дня после исчезновения высыпаний, длится 5-10 суток, сопровождается нарушениями в отношении суставов (припухлость и болезненность), проходит бесследно;
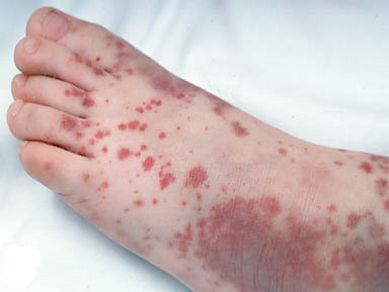
2. тромбоцитопеническая пурпура (болезнь Верльгофа) — крупная геморрагическая экзантема (высыпание) петехиального типа, не исключена возможность кровоточивости дёсен, гематурии (присутствия крови в моче);
3. энцефалит — спустя пять суток от момента появления высыпаний происходит обострение боли в голове, судороги, менингеальная и очаговая симптоматика, кома;
4. серозный менингит.[4][5]
Диагностика краснухи
К какому врачу обратиться. При появлении симптомов краснухи следует обратиться к педиатру или терапевту. Чтобы подобрать максимально эффективное лечение, врач может направить пациента на консультацию к инфекционисту.
Подготовка к сдаче анализов. Специальной подготовки к сдаче анализов на краснуху не требуется.
Лабораторная диагностика:
- развёрнутый клинический анализ крови (лейкопения, относительный лимфо- и моноцитоз, появление плазматических клеток менее 20%, иногда небольшое количество атипичных мононуклеаров, СОЭ в норме или повышена); если развивается осложнение, то происходят соответствующие изменения.
- клинический анализ мочи (гематурия);
- серологическая диагностика (обнаружение в кровяной сыворотке антител, относящихся к классам М и G, методом ИФА, установление наличия авидности антител класса G, краснушного вируса, используя метод полимеразной цепной реакции — ПЦР) — является стандартом лабораторной диагностики;
- допустимо проведение диагностики с помощью метода ПЦР из материала слизи носоглотки, спинномозговой жидкости, урины.
При развитии осложнений краснухи прибегают к соответствующим методам диагностики применительно к конкретной ситуации.
Отдельному рассмотрению подлежит лабораторное исследование беременных женщин (в особенности тех, кто не был вакцинирован и не болел краснухой), поскольку для них заболевание наиболее опасно. Согласно Санитарным правилам, женщинам «в положении», находившимся в очаге инфекции, необходимо обратиться к врачу для наблюдения за состоянием здоровья и пройти динамическое серологическое обследование (определить наличие IgM и IgG антител).[7]
Значение результатов
| Результаты I обследования | Назначения | ||
|---|---|---|---|
| После I обследования | После II обследования | После III обследования | |
| IgG обнаруженыIgM отсутствуют | повторный анализ спустя 10-14 суток* | риска СВК нет, наблюдение прекращается | — |
| IgG и IgM антитела не обнаружены | исключение контакта с инфицированным, повторный анализ спустя 10-14 суток | если результат тот же — повторный анализ спустя 10-14 суток | если результат не изменился — наблюдение прекращается |
| если присутствуют IgM и отсутствуют IgG — повторный анализ спустя 10-14 суток | если антитела IgG и IgM выявлены — возможен риск СВК | ||
| антитела IgG и IgM выявлены | возможен риск СВК, повторный анализ спустя 10-14 суток** | подтверждается диагноз СВК***, женщинам предлагают самостоятельно решить, будут ли они прерывать беременность | — |
Источник