Этиология и патогенез менингита
Содержание статьи
этиология, патогенез, симптомы, диагностика, клиника, лечение Медпортал ФармаМир каталог врачей и медцентров Москвы новости и статьи
Менингит (термин состоит из др.-греч. μῆνιγξ, (лат. meninx, род. п. meningis) — «мозговая оболочка» и суффикса лат. -itis — обозначающий воспалительный процесс) — воспаление оболочек головного мозга и спинного мозга.
Менингит может быть не только самостоятельным заболеванием, вызванным проникновением вредоносных агентов, но и следствием многих других патологий.
Среди таких патологий особенно важны заболевания ЛОР-органов, глаз, ротовой полости и шеи. Однако, даже такие отдаленные процессы, как, например, перитонит, могут привести к развитию менингита.
В этиологии менингита различают:
- Первичный — возникает при непосредственном воздействии вирусов или бактерий на оболочки головного мозга. Нередко сочетается с воспалением самого головного мозга. Среди бактериальных инфекционных агентов большую часть причин заболевания занимают менингококки. Среди вирусных — вирусы гриппа, клещевого энцефалита.
- Вторичный. Возникает вследствие распространения инфекции из других очагов. Такими очагами чаще всего служат отиты, мастоидиты, синуситы, панофтальмиты, абсцессы верхней и нижней челюстей.
Патогенез
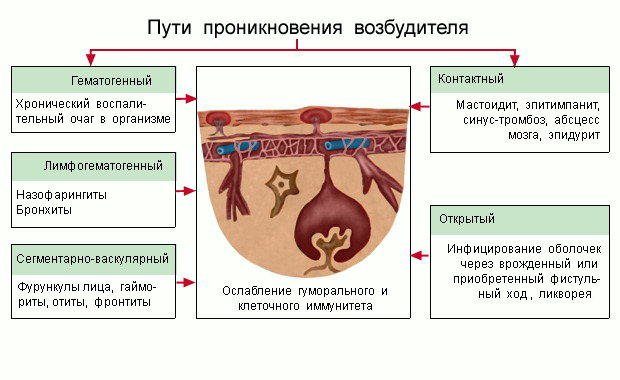
Проникновение инфекции может происходить следующими путями:
- Гематогенный — инфекция из перифокального очага воспаления проникает с током крови в мозговые оболочки. Или же, в случае тропности агентов к мозговым оболочкам и головному мозгу — после инвазии с током крови бактерии или вирусы сразу же проникают в черепную коробку, не образуя очага воспаления вне ее.
- Контактный — воспаление ЛОР-органов, прилежащих непосредственно к оболочкам головного мозга (за исключением тонкой костной перегородки), воспаление глазного яблока, может происходить контактное распространение гнойной ифекции.

Клиника
В зависимости от характера заболевания, которое может быть хроническим, подострым, острым или молниеносным, скорость нарастания симптомов различна, как и степень их выраженности.
К характерным симптомам менингита относят:
- Ригидность затылочных мышц
- Симптом Кернига — в диагностическом плане этот симптом гораздо важнее ригидности затылочных мышц, так как проявляется гораздо раньше. Слабоположительный симптом Кернига, к тому же, может быть единственным проявлением менингита.
- Симптомы Брудзинского
- Нарушение поведения
- Нарушения сознания — от незначительной оглушенности до глубокой комы
- Головные боли — как и симптому Кернига, головным болям пациентов, тем более, слабым, придают малое значение. Однако и этот симптом важен для диагностики потому, что также может быть единственным проявлением заболевания.
- Тошнота, рвота, не приносящие облегчения
- Повышение внутричерепного давления
- Анизокория — нарастающая анизокория точный диагностический признак ухудшения состояния пациента, которое требует перевода больного в отделение интенсивной терапии
Заболевание может начинаться как внезапно — с резкого повышения температуры тела, тошноты с рвотой и потерей сознания, так и постепенно — при распространении инфекции из других очагов или при подостром виде первичного менингита.
В последнем случае пациент может несколько дней ощущать типичные симптомы интоксикации — незначительное повышение температуры, слабость, головную боль, возможна боль в мышцах (характерно для гриппа).
С течением времени самочувствие пациента, как и его состояние, ухудшаются. Развивается нарушение сознания, потеря речи, при присоединении осложнений, например, развитии энцефалита или отека головного мозга возможны очаговые нарушения (парезы, параличи, диссоциированные расстройства чувствительности).
При несвоевременном лечении или при его отсутствии летальный исход практически неизбежен.
Диагностика
Помимо характерных жалоб на головную боль и другие симптомы интоксикации, помимо вышеописанных симптомов, которые можно выявить при физикальном осмотре, для диагностики этиологии менингита выполняют люмбальную пункцию.
На основании полученных данных можно сразу дифференцировать серозный и гнойный менингиты.
Для менингита характерно вытекание спинно-мозговой жидкости из пункционной иглы струйкой или частыми каплями — что свидетельствует о нарастании гидроцефалии.
Для серозного менингита характерны:
- — прозрачность ликвора или опалесцентность
- — двух- или трехзначный цитоз
- — белок до тысячи мг/л
- — большое количество лимфоцитов
- — малое количество нейтрофилов
Для гнойного менингита характерны:
- — мутность ликвора
- — четырехзначный цитоз
- — большое количество белка (вплоть до шестнадцати тысяч мг/л, что приводит к повышению вязкости ликвора до такого состояния, что он практически не вытекает из иглы)
- — малое количество лимфоцитов
- — большое количество нейтрофилов
Для более точной дифференцировки заболевания проводятся реакции ПЦР, посева ликвора на питательную среду, серодиагностика.

Лечение
Терапия ведется по всем трем направлениям:
- — этиотропная терапия
- — патогенетическая
- — симптоматическая
К этиотропной терапии относят лечение антибактериальными и противовирусными препаратами. К сожалению, в отличие от бактериальных инфекций, вирусные практически не поддаются этиотропной терапии, за исключением вируса гриппа.
Антибактериальными препаратами выбора являются макролиды и цефалоспорины третьего и четвертого поколений. Однако следует учитывать, что их применение должно быть дополнено препаратами других рядов, после того, как удастся установить возбудителя заболевания.
Например, менингококковый менингит относится к тем редким инфекционным болезням, на которые лучше всего действуют препараты пенициллинового ряда.
Важно: осталось мало инфекций, поддающихся терапии пенициллинами. Но те возбудители, что еще остались чувствительны к ним, малочувствительны к другим антибиотикам.
Важно: если состояние пациента тяжелое или развивается сепсис, применение бактерицидных антибиотиков недопустимо — это вызовет лишь ухудшение состояния. Если же другой возможности нет — антибиотикотерапию необходимо производить под прикрытием преднизолона.
Патогенетическая терапия включает в себя дезинтоксикацию организма и уменьшение воспалительной реакции.
- — Введение кристаллоидов и коллоидов в соотношении 3:1. Следует учитывать количество вводимой жидкости. При тяжелой степени вводить нужно 3 — 3,5 литра, при средней степени тяжести — 2 — 3 литра, при легкой — около полутора литров.
- — Введение маннитола или лазикса. Осмотические диуретики предпочтительны при переходе менингита в менингоэнцефалит, хоть и действуют не столь эффективно, как петлевые диуретики.
- — Поскольку диуретики выводят важные электролиты, стоит назначить внутривенно препараты калия
- — Аскорбиновая кислота поможет стабилизировать сосуды
- — Внутривенное введение преднизолона. Преднизолон не только выполняет функцию прикрытия для антибиотиков, не позволяя пациенту уйти в шоковое состояние, но и эффективно снижает уровень воспалительной реакции.
К симптоматической терапии относят противорвотные препараты, при возникновении судорог — противосудорожные, миорелаксирующие.
Прогноз
При своевременном и правильном лечении летальный исход наблюдается достаточно редко. Летальность удалось снизить до 8-20% при менингококковом менингите. При вирусном — смерть пациента наблюдается крайне редко.
Последнее изменение: 2020-08-3
Дата написания: 2015-01-16
Источник
причины, симптомы, диагностика и лечение
Менингит — это воспалительный процесс, при котором поражаются мозговые оболочки. Менингит представлен несколькими формами, каждая из них опасна для жизни пациента и требует незамедлительного врачебного вмешательства. В большинстве случаев воспаление мозговых оболочек развивается на фоне попадания в организм инфекционных возбудителей. Для данного патологического процесса, независимо от этиологии, характерно наличие общеменингиальной симптоматики, общевоспалительных признаков, а также воспалительных элементов в спинномозговой жидкости. При диагностике менингита осуществляется анализ клинической картины, а также проводится ряд дополнительных исследований, ключевым среди которых считается люмбальная пункция, по ее результатам можно уточнить форму менингита и определиться с оптимальной тактикой лечения.
Содержание статьи:
- Классификация менингитов
- Этиология и патогенез менингита
- Пути проникновения инфекции в организм
- Клиническая картина менингита
- Диагноз и дифференциальный диагноз менингита
- Лечение менингита
- Прогноз при менингите
- Профилактика менингита
Классификация менингитов
На сегодняшний день нет единой классификации менингитов, в клинической практике воспаления мозговых оболочек разделяются одновременно по нескольким критериям.
По этиологии:
- бактериальные (стафилококки, микобактерии туберкулеза, стрептококки);
- грибковые (криптококки, грибы рода Кандиды);
- протозойные (при токсоплазмозе, малярии);
- вирусные (при герпесе, коре, краснухе, ВИЧ, ЕСНО).
По характеру воспалительного процесса:
- серозный (развивается при инфекционных болезнях);
- гнойный (при наличии высокого уровня лейкоцитов в спинномозговой жидкости).
По патогенезу:
- первичные (развитие воспалительного процесса в мозговых оболочках происходит самостоятельно, при отсутствии общего инфекционного поражения организма или местного инфицирования какого-либо органа);
- вторичные (развиваются на фоне локального или общего инфекционного заболевания).
По распространенности процесса:
- ограниченные;
- генерализированные.
По локализации процесса:
- конвекситальные;
- диффузные;
- локальные;
- базальные.
По темпу течения заболевания:
- острые (к ним относятся и молниеносные);
- подострые;
- хронические;
- рецидивирующие.
По степени тяжести выделяют формы:
- легкая;
- средняя;
- тяжелая;
- крайне тяжелая.
Этиология и патогенез менингита
Этиологическими факторами, запускающими механизм развития менингита, могут выступать:
- бактериальные возбудители (пневмококк, стафилококк, менингококк, кишечная палочка, стрептококк, микобактерии туберкулеза);
- грибы (криптококки, кандиды);
- вирусы (краснухи, кори, Коксаки, ВИЧ, ЕСНО, герпеса).
В некоторых случаях воспаление мозговых оболочек развивается в результате осложнений гельминтозов и внедрения в организм простейших микроорганизмов.
Пути проникновения инфекции в организм
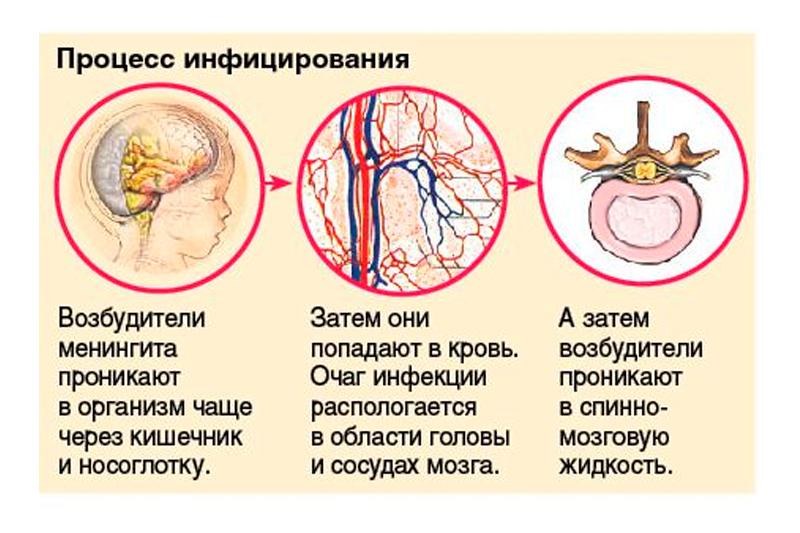
- Инфекционные агенты могут проникнуть в мозговые оболочки различными путями, но чаще всего первичный очаг воспаления, и как следствие входные ворота для инфекции, локализируется в носоглотке. Далее инфекция вместе с кровотоком перемещается в оболочки мозга. Как правило, распространение инфекции по организму посредством кровотока характерно при наличии хронических очагов инфекции (синусит, отит, холецистит, фурункулез, пневмония и пр.).
- Также существует контактный путь внедрения инфекционного возбудителя в мозговые оболочки. Такой вариант развития менингита может произойти при нарушении целостности костей черепа и проникновении гноя в полость черепа в результате остеомиелита на фоне гнойных синуситов, воспаления глазного яблока и орбиты, а также при врожденных пороках развития ЦНС, после люмбальных пункций, при дефектах мягких тканей головы и при кожных свищах.
- В редких случаях инфекция может распространиться на мозговые оболочки через лимфатические сосуды полости носа.
Данным заболеванием могут страдать пациенты любого возраста, но чаще всего менингит развивается у детей, причиной этого является несовершенство гематоэнцефалического барьера (функция организма, задача которой защита нервной системы человека от чужеродных веществ) и недостаточное развитие иммунитета.
Немаловажную роль в развитии менингита играют предрасполагающие факторы, к числу которых относятся: инфекционные заболевания, черепно-мозговые травмы, внутриутробные патологии плода, вакцинация и пр.
При проникновении патогенных микроорганизмов в центральную нервную систему происходит поражение мягких оболочек головного и спинного мозга. В большинстве случаев патологический процесс распространяется на мягкую и паутинную оболочки, но также возможно поражение твердой мозговой оболочки, корешков черепно-мозговых и спинномозговых нервов и верхних отделов головного мозга.
Воздействие воспалительного процесса на мозговые оболочки может спровоцировать множество осложнений со стороны большинства органов и систем, в частности надпочечниковую, почечную, дыхательную и сердечную недостаточность, а в некоторых случаях приводит к летальному исходу.
Клиническая картина менингита
Независимо от этиологических факторов и механизмов развития данной патологии, клинической картине менингита свойственны стандартные проявления: менингиальный синдром в совокупности с характерными изменениями в ликворе, а также общеинфекционная симптоматика.
Менингиальный синдром развивается в результате раздражения и воспалительных реакций в мозговых оболочках и клинически проявляется общемозговым симптомокомплексом и собственно менингиальной симптоматикой. К числу общемозговых симптомов относится головокружение, головная боль, свето- и звукобоязнь. Первые проявления менингиальных признаков, как правило, возникают на 2-3 сутки после начала заболевания и выражаются в следующем: ригидность мышц затылка, симптомы Брудзинского, Кернига, Лесажа и пр. Невозможность пассивного сгибания головы (регидность затылочных мышц) является первым и постоянным признаком воспаления мозговых оболочек.
Помимо этого, существует отдельная группа симптомов, которая состоит из характерных болевых ощущений, диагностируемых в процессе пальпации и перкуссии определенных целевых точек. При менингите пациенты ощущают боль, если им надавить на глазные яблоки через сомкнутые веки, на переднюю стенку наружного слухового прохода, при простукивании черепа и пр.
Клинике менингита у детей раннего возраста свойственна слабовыраженность, поэтому при обследовании ребенка с подозрением на воспалительный процесс в головном мозге и в частности на менингит, обращают внимание на напряжение, выбухание и пульсацию большого родничка и на ряд других симптомов.
Немаловажным элементом клинической картины менингита является наличие характерных изменений в спинномозговой жидкости. О воспалении мозговых оболочек свидетельствует клеточно-белковая диссоциация в ликворе. В процессе исследования гнойного менингита ликвор имеет мутный цвет, отмечается повышенное давление цереброспинальной жидкости, а в ее содержании определяется большое количество белковых клеток.
У пациентов преклонного возраста симптомы имеют атипичный характер, что проявляется в слабовыраженных головных болях или их полном отсутствии, сонливости, треморе конечностей и головы, а также психических расстройствах.
Диагноз и дифференциальный диагноз менингита
Главным диагностическим методом при исследовании менингита будет люмбальная пункция, поскольку исследование спинномозговой жидкости позволяет выявить менингит даже с минимальными клиническими проявлениями. Данное исследование выполняется только в условиях стационара и после предварительной диагностики, которая включает сбор анамнеза, пальпацию, перкуссию, выявление менингиальных и общемозговых признаков, а также исключение противопоказаний. В большинстве случаев исследование ликвора позволяет определить этиологию заболевания и назначить целесообразное лечение.
Основной задачей дифдиагностики является исключение других заболеваний с похожей симптоматикой, в частности менингизма. Отличительная черта менингизма — отсутствие общеинфекционных симптомов на фоне менингиального синдрома.
Лечение менингита
Менингит является прямым показанием к госпитализации пациента. Терапевтическая тактика имеет этиотропный характер и направлена на устранение первичного очага инфекции. Эффект от этиотропного лечения подлежит оценке посредством анализа клинических данных и результатов микроскопического исследования ликвора.
В процессе лечения бактериального менингита, как у детей, так и у взрослых, основной упор в медикаментозной терапии делается на назначение антибактериальных препаратов в больших дозах. Выбор антибиотика зависит от возбудителя инфекции.
При вирусном происхождении воспалительного процесса актуально применение противовирусных препаратов, в частности виферона. А при грибковой этиологии менингит лечится противомикозными препаратами.
Наряду с терапевтическими мероприятиями, направленными на ликвидацию причины заболевания, очень важно применение дезинтоксикационной и общеукрепляющей терапии.
С целью профилактики судорог рекомендовано применение литических смесей (пипольфен, аминазин, новокаин). Если течение менингита осложнилось отеком мозга или синдромом Уотерхауса-Фридериксена, целесообразно применение кортикостероидов (дексаметазон). Также при необходимости осуществляется симптоматическое лечение болевых ощущений и гипертермии.
Прогноз при менингите
Прогноз данного заболевания зависит от причины его развития и своевременности терапевтических мероприятий. Иногда после лечения воспаления мозговых оболочек у пациентов может остаться головная боль, нарушение слуха, зрения, ликворная гипертензия и пр. Если вовремя не диагностировать и не приступить к лечению, менингит может закончиться летальным исходом.
Профилактика менингита
Для профилактики данного заболевания необходимо вести здоровый образ жизни, закаляться, своевременно санировать очаги острой и хронической инфекции, а также при малейших подозрениях на заболевание незамедлительно обращаться к специалисту.
Источник
причины, симптомы и лечение в статье инфекциониста Александров П. А.
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 7 ноября 2017Обновлено 30 июля 2020
Определение болезни. Причины заболевания
Инфекционный менингит — сборная группа острых, подострых и хронических инфекционных заболеваний, вызываемых различными видами патогенных микроорганизмов (вирусами, бактериями, грибками, простейшими), которые в условиях специфической резистентности организма вызывают поражение оболочек головного и спинного мозга, проявляющееся в выраженном синдроме раздражения мозговых оболочек, тяжёлым интоксикационным синдромом и всегда протекающее с потенциальной угрозой жизни больного.
Инфекционный менингит может представлять собой как первичную патологию (развивающуюся как самостоятельная нозологическая форма), так и вторичную (развивающуюся как осложнение другого заболевания).
Забегая вперёд, хочется ответить на популярный вопрос читателей и пользователей сети: каков риск заражения от больного, и можно ли находиться рядом с больным без особого риска развития менингита? Ответ достаточно прост: в виду того, что менингит — это сборная группа заболеваний, вызываемая различными инфекционными агентами, то и риск заражения будет зависеть от этиологической причины менингита, а вот вероятность развития именно менингита — от способностей иммунной системы человека. Другими словами, чтобы знать, есть ли риск, нужно знать, какой именно микроорганизм вызвал менингит у больного и каковы защитные иммунные способности окружающих.

В зависимости от вида менингита различаются пути заражения и механизмы возникновения заболевания. Применительно к инфекционным менингитам можно указать на чрезвычайно широкое географическое распространение, со склонностью к увеличению очагов заболевания на Африканском континенте (менингококковый менингит), более частым развитием болезни у детей и повышению заболеваемости в холодное время года (вирусные менингиты как осложнение ОРВИ). Передача инфекции чаще происходит воздушно-капельным путём [3][5][6].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы менингита
Достаточно характерными при менингите (и в частности при менингококковом процессе) являются признаки вовлечения в патологический процесс мозговых оболочек (менингеальные синдромы), которые разделяются на группы:
- явления гиперестезии (усиления) чувствительности органов чувств (усиление болей при ярком свете — фотофобия, громких звуков — гиперакузия);
- краниофасциальные болевые феномены (с. Бехтерева — боль при перкуссии по скуловой дуге, с. Менделя — боль при давлении на наружный слуховой проход и др.);
- тонические напряжения (тугоподвижность затылочных мышц, т.е. невозможность приведения головы больного к груди, поза «легавой собаки» — запрокинутая назад голова, подтянутые к животу руки и ноги, с. Кернига — затруднение разгибания ног после выполнения их сгибания в коленных и тазобедренных сочленениях и т.д.);
- патологическое нарушение брюшных и сухожильных рефлексов (как правило, резкое снижение) [4].
Отдельно заслуживает упоминания специфическое проявление, имеющее сходство с симптомами менингита (менингеальный синдром), но не являющееся таковым и не имеющее ничего общего с патогенезом истинного менингита — менингизм. Чаще всего он развивается вследствие механического или интоксикационного воздействия на мозговые оболочки при отсутствии воспалительного процесса. Купируется при снятии провоцирующего воздействия, в некоторых случаях дифференциальная диагностика возможна лишь при проведении специальных исследований [3].
Патогенез менингита
Многообразие возбудителей и индивидуальные особенности индивидуумов в человеческой популяции определяют и достаточно выраженную изменчивость форм и проявлений менингитов, риск заражения для других людей, поэтому в данной статье мы остановимся на наиболее значимых формах заболеваний и их возбудителей в социальном плане.
Менингококковый менингит — всегда острое (острейшее) заболевание. Вызывается менингококком Вексельбаума (грамотрицательная бактерия, неустойчивая в окружающей среде, при температуре 50 градусов Цельсия погибает по истечении 5 минут, УФО и 70% спирт убивают практически мгновенно). Источником распространения инфекции оказывается больной человек (в т.ч. менингококковым назофарингитом) и бактерионоситель, передача происходит воздушно-капельным путём.
Местом внедрения (воротами) является слизистая оболочка носоглотки. В подавляющем числе случаев инфекционный процесс не развивается или развиваются местные формы заболевания. При преодолении менингококком локальных противоинфекционных барьеров происходит гематогенное распространение инфекции и возникает генерализованная менингококковая инфекция, включающая в себя развитие менингококкового менингита, при отсутствии адекватного лечения заканчивающегося в более 50% случаев летальным исходом. В патогенезе заболевания играют роль токсины, освобождающиеся после гибели бактерии в кровяном русле, повреждение стенок сосудов, что ведёт к нарушению гемодинамики, кровоизлияниям в органах и глубоким метаболическим нарушениям. Происходит гиперраздражение оболочек мозга, развитие гнойного воспаления ткани и быстрый рост внутричерепного давления. Зачастую вследствие отека и набухания ткани головного мозга происходит вклинение мозга в большое затылочное отверстие и гибель больного от паралича дыхания.
Скрытый период болезни от 2 до 10 дней. Начало острое (даже правильнее — острейшее). В первые часы заболевания возникает резкое нарастающее повышение температуры тела до 38,5 градусов и выше, выраженная вялость, разбитость, боль в периорбитальной области, снижение аппетита, резкая головная боль. Характерным признаком головной боли является постоянное нарастание её интенсивности, боль диффузная без четкой локализации, распирающего или давящего характера, вызывающая истинное мучение для больного. На высоте головной боли фонтанирует рвота без предшествующей тошноты, не приносящая никакого облегчения. Иногда у больных при тяжёлом неконтролируемом течении, преимущественно у детей в бессознательном состоянии, наблюдается неконтролируемый крик, сопровождающийся обхватыванием головы руками — т.н. «гидроцефалический крик», вызванный резким ростом внутричерепного давления. Врезается в память внешний вид больных — заострение черт лица (симптом Лафора), менингеальная поза на 2-3 сутки заболевания (пока «легавой собаки»). У части больных развиваются геморрагические высыпания на теле, напоминающие звездчатую сыпь (является неблагоприятным признаком). В продолжении 2-3 суток выраженность симптомов нарастает, могут появляться галлюцинации, бред. Степень нарушения сознания может варьироваться от сомноленции до комы, при отсутствии лечения смерть может наступить в любой период.

Туберкулезный менингит — медленно развивающаяся патология. В основном является вторичным, развиваясь при уже имеющемся туберкулезном процессе других органов. Имеет несколько периодов развития, последовательно развивающихся в течении длительного времени:
1. продромальный (до 10 дней, характеризуется неярко-выраженными симптомами общего недомогания)
2. сенсомоторного раздражения (с 8 по 15 день, появление начальных общемозговых и слабых менингеальных проявлений)
3. парезов и параличей (обращает на себя внимание с 3 недели от дебюта инфекционного процесса в виде изменения и потери сознания, расстройства глотания, речи).
Вначале появляется умеренное поднятие температуры тела без выраженных скачков и подъёмов, вполне терпимые головные боли низкой интенсивности, хорошо купирующиеся приёмом анальгетиков. В дальнейшем головные боли усиливаются, подключаются тошнота и рвота. Неизменный признак туберкулезного менингита — поднятие температуры, лихорадка, причем цифры и продолжительность могут варьировать от субфебрильных до гектических значений. Постепенно с конца второй недели появляются и медленно нарастают симптомы дезориентации, оглушенности, заканчивающиеся глубокой «загруженностью» больного, сопором и комой. Развиваются нарушения функции тазовых органов, боли в животе. Так же постепенно развиваются менингеальные симптомы, причём истинно классическая симптоматика (поза «легавой собаки») развиваются лишь в запущенных случаях.

Герпетический менингит чаще всего вызван вирусами простого герпеса 1 и 2 типов, вирусом ветряной оспы и развивается на фоне ослабления организма при ОРВИ или серьёзной иммуносупрессии, в т.ч. СПИДе. Делится на первичный (когда процесс развивается при первичном заражении вирусом) и вторичный (реактивация инфекции на фоне снижения иммунитета). Всегда острое заболевание, первичные проявления зависят от предшествующего преморбидного фона. Чаще на имеющемся фоне явлений ОРВИ, герпетических высыпаний периоральной области и половых органов возникает тяжёлая головная боль диффузного характера, усиливающаяся с течением времени, рвота, не приносящая облегчения. Всё это может протекать на фоне умеренного или высокого повышения температуры тела, неярко выраженных менингеальных симптомов. Нередко присоединяется поражение головного мозга, в таких случаях на 3-4 сутки возникают расстройства психики (часто агрессия), галлюцинации, дезориентация, генерализованные судороги. При должном лечении прогноз обычно достаточно благоприятный, при отсутствии адекватного лечения в условиях нарушенной иммунологической резистентности возможен летальный исход или стойкие резидуальные явления [2].
Классификация и стадии развития менингита
Выделяют следующие виды инфекционного менингита:
1. По этиологическому фактору (непосредственный возбудитель)
- вирусный (энтеровирусный, герпесвирусный, вызванный вирусом энцефалита, респираторными вирусами, вирусом эпидемического паротита и др.)
- бактериальный (менингококковый, пневмококковый, вызванный гемофильной палочкой, туберкулёзной микобактерией, листериозный и др.)
- паразитарный (амебный, токсоплазменый, малярийный плазмодий и др.)
- грибковый (грибки рода кандида, криптококки)
- смешанной этиологии
2. По преимущественному течению воспалительного процесса:
- гнойный (менингококковый, пневмококковый, вызванный гемофильной палочкой)
- серозный (вирусные)
3. По течению:
- острый (как вариант — молниеносный)
- подострый
- хронический
4) По локализации, степени тяжести, клиническим формам и др. [4]
Осложнения менингита
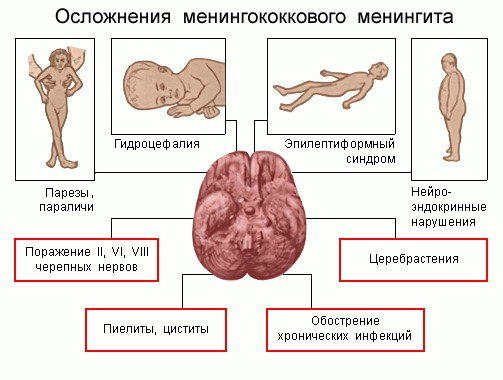
Осложнения, наблюдаемые при менингите менингококковой природы (реже при других формах менингитов), бывают ранние и поздние, связанные как с катастрофой нервной системы, так и других отделов организма. Основные из них:
- отёк и набухание головного мозга (в течении короткого времени резко усиливаются интоксикационные проявления, нарастают общемозговые расстройства, появляется временное психомоторное возбуждение, сменяющееся полной потерей сознания, судорогами, угасанием корнеальных рефлексов. Появляется отек лёгких, нарастает одышка, тахикардия, уменьшается выраженность менингеальных синдромов, смерть наступает от паралича центра дыхания);
- инфекционно-токсический шок (чаще при генерализованном поражении — менингококцемия — стремительный рост температуры тела, нарастание геморрагического синдрома с последующим литическим снижением температуры. Усиливаются болевые ощущения в мышцах и суставах, чувство холода, частый нитевидный пульс, холодный липкий пот, одышка с нарастанием острой почечной недостаточности, снижения артериального давления, судорожного синдрома. При отсутствии адекватного лечения приводит к смерти больного;
- острая надпочечниковая недостаточность (с. Уоттерхауза-Фридериксена — резкое падение артериального давления);
- неспецифические органные поражения (миокардит, артриты, эпилепсия, параличи, кровотечения и др.).[4][5][6].
Диагностика менингита
Первичный диагностический поиск включает в себя осмотр врача-инфекциониста и невролога и при подозрении на возможный менингит проведение ведущего диагностического исследования — люмбальной пункции.
Она подразумевает введение полой иглы в субарахноидальное пространство спинного мозга на уровне поясничного отдела позвоночника. Цель указанного исследования — уточнить вид, свойства и характер изменения спинномозговой жидкости, определение возможных возбудителей и путей лечения данного вида менингита.
В зависимости от этиологического агента, вызывающего менингит, различаются свойства ликвора, приведем их основные виды и характеристики:
1. Бактериальные менингиты (в т.ч. менингококковый менингит):
- ликвор высокого давления (свыше 200 мм водного столба)
- вытекающая жидкость желто-зеленая, вязкая, со значительной клеточно-белковой диссоциацией, вытекает медленно
- высокое содержание клеток (нейтрофильный плеоцитоз 1000 в мкл и выше)
- поднятие уровня белка 2-6 г/л и выше
- падение уровня хлоридов и сахаров
2. Серозные менингиты (в т.ч. вирусные):
- давление ликвора в норме или слегка увеличенное
- ликвор прозрачный, истекание при проколе 60-90 капель в минуту
- количество клеточных элементов в ликворе (цитоз) менее 800 в мкл
- концентрация белка до 1 г/л и ниже
- глюкоза в пределах нормальных значений
3. Туберкулёзный менингит:
- умеренное повышение ликворологического давления
- прозрачный на вид, иногда опалесцирующая плёнка
- умеренное количество клеток (до 200 в мкл, преимущественно лимфоциты)
- белок повышен до 8 г/л
- глюкоза и хлориды снижены
Помимо определения физико-химических свойств ликвора, сегодня широко используются методы, позволяющие выделить и установить возбудителя заболевания, что может играть решающую роль в терапии и прогнозе. Наиболее значимыми являются культивирование нативного ликвора на питательные среды (поиск бактериальных, грибковых возбудителей), проведение ПЦР ликвора (полимеразно-цепной реакции) с целью выявления нуклеиновых кислот возбудителя, проведение ИФА (иммуноферментного анализа) ликвора, крови, мочи и т. п. с целью определения антигенов и антител возможных возбудителей менингита, микроскопия ликвора и носоглоточной слизи, клинический и биохимические анализы крови. Достаточно информативным является проведение МРТ головного мозга [1][2][4].


Лечение менингита
Основным и главным условием эффективной помощи больным менингитом является ранняя госпитализация в стационар и начало специфической этиотропной и патогенетической терапии! Поэтому при малейшем подозрении врача или фельдшера на менингит должны быть предприняты все возможные шаги для скорейшей доставки подозрительного больного в стационар инфекционного профиля и начала лечения, сомнения медицинских специалистов или самого больного в плане диагноза и госпитализации должны расцениваться как необоснованные (опасные) и незамедлительно пресекаться.
Этиотропная терапия (направленная на избавление от возбудителя) зависит от конкретной ситуации (проведенных исследований, опыта врача, алгоритмов) и может включать в себя назначения антибактериальных препаратов, в т. ч. противотуберкулезных (при менингитах бактериальной, туберкулезной природы, неясности ситуации), противовирусных средств (при герпетическом менингите, других вирусных возбудителях), противогрибковых средств (при грибковых поражениях). Преимущество отдаётся внутривенном