История болезни жкб калькулезный холецистит механическая желтуха
Содержание статьи
, .
|
Источник
Hðå3Ê~Å¥n0m4õ.]™ã®@P-´Š‰È*…‹x;Ç™©lhë +ù‡’S|»…DjcŠò’Œ»g&ÞM¢MÖjdØ0+¢8oæ}»ñ,,®Ž5†qmÂ÷ÖMKU¾Š4ð*P+Å»{‹#»Ðá*-~ìÇvíÇ>*M)Ôe¬˜á±û;¥ÝbeβœŠîn@W»RBàÜPRÅ :-† 2‹a+ég¸¥TÕ»¿2çôÃ|Ï0ñ»™ EšSœ$¨©d ÉÀü 󢞽¤ pc¡»Ð’L’Q²œàN7.(Eø•žôhX÷½’!a>ÅâFó@ÍÚnk3Í¡9 š9Ì*›nKüç&œI[Ò3Öz°Ÿ‰m©%X‰]ü9ج Í+ßýŒyúü}ýõû==vªRØò,…iŽé`»ò[Ú{G«··XÓ¤m$ÕHjÚh}FZßHKaiãa¿ƒÛv`°;0˜t;-Û1`!lÆàâa²[n¤%»5úºC»ÙV¼vTÜ’íy’IЬÍX²Wn¹äú&PA;á»ä‹ãn̨Qx¢¸Ê¹ÏâL `xíf^Þðt€Ë˜Î.ñ¾»¹ØŸK_q˜>K¥©€bDq…ÈzªPÌËÌ$»qÇ»Æ| ê-ž {{lMkõíH»Ü¶½Ö´Ñ©Ô¬òÛ~àô ,û*Ç{‹&‹ùüàJ[Æ†Ò JkÆ»^T¯¥äKG~_Ì»RµQ6,°ìQ*øvEY¤mD0¾ÝXºƒÍíl²*…M•øí.Çbœç›]/F≻G ù¾¾àg Ø«Ä}âè¦ð@Â)Ž :ûS¼9s’» ëûò Ÿ(ž©§£üá •a.’,ùAcü»Yt_ˆµHOp:û¡ÿÔÉÀ»¦’çW}ÊóDƒëá¡[X°n÷%º·Þ’:±É¿EEz³öHç×¾œdp _/b*Èw2£% Rp®^«»Ê™-¦e»â¡ŸS(&Çs¨øg7â]@rø^fW~œ|§»á§-$€’ª§µfö˜ÌG‡ÔLaR(c¨ô ¥î9)7ºÔ[ÄÅ@’x¯¨»•ÂÅÔé£ãÓ€¦è0¨8S/m»ß¯ÝlU>àbì6Y(V¥’mTÇíÌ·¢59Þ.Š>¥MÈwËQÖ´q†°ƒßÁíÀ ;0XäÛHj´ñ°hÐl±nnFÚ ÉÂvúxØ ¡†±Âj^.Þ’+-Róåx¹´.÷øåzIn#½ô=á:ßgñUuC ã}½ûØñlì6öLaÖ¢¥²§OëŸ{Ê-å°óÊyÁ¤Þýßãᬕ¦?ƒÐiÜÓ ŒÑ¶ûïËñðëÝßÈÑߘ-N@ÆŽTèM÷’2~þéÛ_¿ ÅõŸî-ãá»ö± endstream endobj 5 0 obj >/ProcSet[/PDF/Text/ImageB/ImageC/ImageI]>>/Type/XObject/Subtype/Form/BBox[0 0 594.96 841.92]/Matrix[1 0 0 1 0 0]/FormType 1>>stream xœY=ó6Þ¸ÿñípªDJ² ؾ¸h‡.}·¢Svêÿ_KRŸVâDA‹CΉM‰ßIyýþþöãî.Æ*m/ßÿz3Mæâ¥Á^† ÕxùþÏû›¾üÍÿ~zûýSÃf5,‹†ÕÏø©µÆÙæî ñú5;þŠÝHWßùË÷_Þß®ÄvÖp™Ôäœ x…cÅù÷o-ŽëZ!¯œÐ>VÏMj…´ö-8þÉú-.|H¿’ÚEwã}žÊmµ2ö’ÜpWhpjŠ¦aWuͪ¶ùƒ†¿Ó==°ø2§û_ô1sºM·Øe²Ló#»œþäf¡ß~ö’œüHäì|qzÜuþ€´ÜÏã’ï»·xçV%ߪ`˜ƒJß>N¬0¨ ´VÔÊ ÕÐA¬²‹E¢Ühlm´@_³ŒÄ7QŸÅ|²x‰æ‹fd{D£ßr’ðÖ}6pd˜2’9Q¬Í¬7fLòøÙTžC³•-·5©·!ð ÄfÅð«(¥÷ì~Øû-©a±ÉÕóIøšR³1è`Ÿ{Û6_ {Êûöˬ»ÖÙ+O%®9vÙhäk~ªµs»TWúlb¡+Qî.xô¡ ¥ºkDº5A¦öNYÓ’3ß’ÛCx’z rtÊO‡Ýž»6$n©Ÿˆô»ZÚÑ(Û)’÷^™~§HRÐ*ʬ[náxlWN:ð«Vö0œ@ cË0%ÙW4ÎZ,I…KÁ*’T1åê’³OöáÔ]çø4ÒB’- m•þ»_²ŽCÖFYˆáPXúíìÓAç×FÄYæÃã}ž’-{€c€uAû-2»Q2ã`±[Öy;Ú. j¯ J¸õæIÅtÝ…¶ÆðÛÈ’¯bpw…(€u»¢¶àâqL T]oô‰hZŒækq‹Xü»_DÑ’:»´K uŒ¤W Š¿ù9T¢•†~ù1p)V㬌Ž’‡ÉÍLÄ’øI ±â@ÏØP+²~R¥Hð ‰ÀO»%B|Çmb©ìMÉ»À’¼Öæ=õÅj×,ìÉ|«‰]ëa̵ôÄ®R_B+U,-¢¶™9o³D¬’~Ä [ÊãÇAIÍÓp»9§‹ÅÅÍ®ú2:&)a«vf6æ~5M>† kxlnr÷¤«42º»&Vñ*`j`êª!M¾°•±x+ŽÈËï0bE†:tŸy%º#Úà1ÃiC[K¾’Hü¼S¾oCÔxå¡vÝÓÂi¦ó’ü rêQ ¶L º²îbëªUGFÂí’Ï•?NÊT©»qlJ®-îìr‡ a[[#F®µRu¯¸káÆÝšTVDTšC…Ä¥Ót»ûô°6vHZ Ôùu1Ӏи4ÿJ;N}Š4ÕVä€e?œS3bÆÃüv»S8•¯ŠylgÙ´lbª’¡YS-ƒIÉìÿR»R¸:7JIøX¯®Q%¸2µ5!¡#i€š3{ÜÉ»;rL!7Ò»‰}éæ¨OÏhïM’ÑWŽÚ橤›ÑeŒ¥SW¨’ó—S7ôP};°zEBôjr‡ù‰š X×¹ôŒ#ša8wnG(és2ö eä:2î*äÄUY8¬ìÑÔXäæ½a˜›÷¯|ðQã¸?ŒÊ°ß@†`˜oêy:oÙ:˜ô†gú˜»ÉרÉdÏÙAkc4°Ëøj#ÊP3~ W·ÆëFŸ%Ç37ñdvd¢×{gu7æ†faRƺvà®AÞ!tà1ÁátÂo©LÓ÷`VK]™:î@Úî¹à £2ÃË»wP¿h*wó‹+ƒ³KÝÀÍÀWö‡»¡ü䦚>ÅCC ¯}ñÏ7hÚ•]Ρ»½a˜M½ç$ :’þ>ú¿]w’@š9|¦Ù Ú‰¯¢YÀ7úà|»²î€t’-aí’ÈRàýc|»î• ®=y| q÷cPÓËZ$ÇŒZéáP@óyä‰ÁjÆvepãz{ ØuzŽxè¯A»²¯1F6üªÆ;;7ù,¸ƒ²øØv 4[OCÏYkÔÒºñ
MKŠ0 Kü¯©q¬¶÷ÔP-9¢::¨&íÙŸšÇ;{]¤‰¶ÓEÈç¾gÜ8öË€Ã2ødp/È`__^Á¼ ƒî-Øoï¨C8§•Ô2í‹^nÀ›rºÛ@Ueˆ³¹»»CùÆãºÊâå’ƒ¼T¢ØÓ¬7Èx;ë)Ü Ãÿ»Ã4åCAÒØáõ*Évizý’ã‹=@è^ˆtfR¾Vî©)ê°óí-Øù ž_²Ú³Wð—¼ ƒyAÝ/W¯fì-Áxàã½³½épDOcn òŸ[pß~í9߈އå5×´i¨U endstream endobj 8 0 obj >/ProcSet[/PDF/Text/ImageB/ImageC/ImageI]>>/Type/XObject/Subtype/Form/BBox[0 0 594.96 841.92]/Matrix[1 0 0 1 0 0]/FormType 1>>stream xœÍXÉn1½ð?ÌÑ>XÕFQ’ÑöØʤ’ ñ,Eé=>’ÎëÕ·»ê»Òvçßë•ê$ýªPHm;DìÎ×+Ùý‰ÿ¾¯Wo/ô|Úù~gèŽ=Ä=Ú÷-.¤Û}ñûŽŸ:Ò(©Tÿ³;ÿX¯Ž´øÐ]Á±õ•±Â-Ût[>éÚOº™±whP6ÏŒ[óy¡8¾/»o¶ÜÒ+H•šÙ§4½’µ©b¹Å@ׇduœ…áÎÉÜ:®ª‹ÝÖÝ’àN¹î Ê ãøÄg`› «_¶¦Å*°u†$Òù0Qzäñ;a'(€/±ÙÍŸóÁ¢yä,h^€ã>7¢4Ÿø5…^¢’Zú’šÙ³@’ýz®Ð#¶Ò½Óþ’ÐÕã{ «’>ƒNÂBuuA˜â «..x½¨ëѨ®Šô&!M£Ý©˜Îeþ!=ŠÙaLEyNTXß^ÔßOM‰È‡z#÷¢º™3m•ÒñU>¢ÄÞ3[¡U‰=ƒì/œ÷Â-ã’À/ ‘tÆ5…7ôJ¿pžt`T…#’ 6³%^º?&HÚ`3ì…szxâK¼M,-Ö’¸m¬°Z¸Poãó¤â± L.t;9tþõ¶Q² pRdëk2Í~†:*s¢ÿuðý$6ÁlG †òW²ò1Ú®3†qJx«¼ƒN3¦0þRª»cU£ªÚP5‰•‰6X»n.!tî»U}ÌÜÐWµ6ÍjêlåvºmŸ®s³A]ï@9s€ÆáðÊþƒÒo)7″Lú7Ru´»´`°¬ ˆACIÍû±~Ë@aNaLÉôE¦’mש¹bD(5ÁÍÖ¥7¯½ÊUaÉc§v(+gýA×›º9»^Òå>/Y(äýoKÈ+ ;Œb‰W…µÉ¹GœúGh5+MñúŒ?ÔÁ¿ˆ/•¹n¢W[W Ooâ-¦eusŽ2 º»×©*0«Ë¥4hnã3}?-¿TÒðÂèÚçZÚš’Øœ±mOÒš%àAPB… ¼¡ú¦D-h®ªA[BJ8ë*ŒO9 ǯjÆ~pŒü)ÿ´%+À0÷Z’ÅÌ1iD¡àÊZ™ýù¼ €æ’]ñBCkÂPŽ™¸åÅ?°øÜA endstream endobj 11 0 obj >/ProcSet[/PDF/Text/ImageB/ImageC/ImageI]>>/Type/XObject/Subtype/Form/BBox[0 0 594.96 841.92]/Matrix[1 0 0 1 0 0]/FormType 1>>stream xœÕ}K&¹ŽÝ¾þµì8ÃñR™YU¼ /.¼2-DR¢B$ÅÌÛ÷ÆàNu~q’¤¨×!õˆ÷?ÿí?þZ¾-û4ïßþü÷ß[¾Íñÿ-oáœæuÿvÞÛt}ûóýþÛüí¦ÿ÷Ÿÿíoßã»c^ïy=>âÿ®× ?__¶øï±æ?Ïïñ{þ)>yY¿çŸçy‹ÿx]òï{üí-þ»à¿g'»ñçýúß¾ýù_~ÿíg4÷=›¼~»§ûh,^çyZfñßþøö/Ï÷v¡¨×>ÝW,êyMá€7″‘ó¼nÑþ=ÄÿÉàhÌ1§²G3·hæ~FÔýz¤Ÿ>2(ý¹DËø©Yrò:ßÓµ¼qœè’] ž9^oæ Tço½’¡¹Û¿à_gú놪 A’TÖU¹ÂÏá×ëjžÅ8…blç2m1×KØâ+÷ÓóÛ‹²ÏØ’´&´µ˜¾¿¦e÷PkDĉíìû»U]xÇwIFx…â&w¿.3{9ú3ÕäÛ[²ež¹Â6Í×W
Источник
Хронический калькулезный холецистит
Прямые эфиры в Инстаграмм каждое воскресенье в 12:00
Подписывайтесь, чтобы не пропустить! Подписаться
Хронический калькулезный холецистит (ЖКБ, синоним холелитиаз, желчекаменная болезнь ) — хроническое воспалительное заболевание желчевыводящих путей, сопровождающееся образованием камней (конкрементов) в желчном пузыре и желчных протоках. В более узком значении термин хронический калькулезный холецистит используется при выявлении конкрементов в желчном пузыре, а термин холедохолитиаз — при камнях только в общем желчном протоке.
Распространенность хронического калькулезного холецистита.
Начиная с середины XX века число больных ХКХ увеличивается вдвое каждые 10 лет и составляет около 10% населения большинства развиты стран: в нашей стране от ХКХ страдают около 15 млн. человек; в США — свыше 30 млн.чел. Среди пациентов старше 45 лет желчнокаменная болезнь встречается у каждого третьего. В результате число операций по поводу ХКХ в США в 70-е годы ежегодно составляло более 250 тыс., в 80-е — более 400 тыс., а в 90-е — до 500 тыс. Сейчас в США количество холецистэктомий и операций на жёлчных путях составляет около 1,5 млн. в год и превышает число всех других абдоминальных вмешательств (включая аппендэктомию).
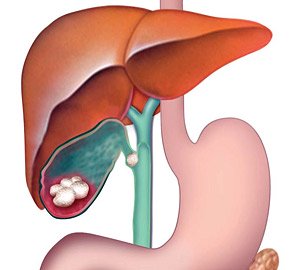
Рис. 1. Патологическая анатомия желчевыводящих путей при ЖКБ — камни в желчном пузыре и обтурация одним из них пузырного протока (схема).
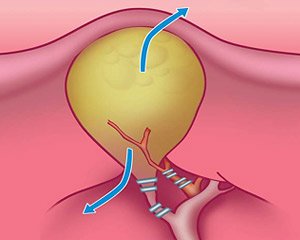
Рис. 2. Этапы лапароскопической холецистэктомии — клипирование пузырного протока и артерии.
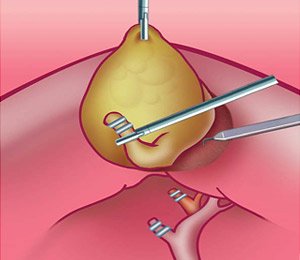
Рис. 3. Этап лапароскопической холецистэктомии — пересечение артерии и протока и выделение желчного пузыря из ложа печени.
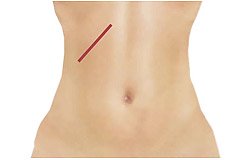
Рис. 4. Вид передней брюшной стенки при открытой холецистэктомии — шов после лапаротомии.
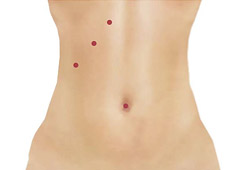
Рис. 5. Вид передней брюшной стенки при лапароскопической холецистэктомии — 4 прокола.
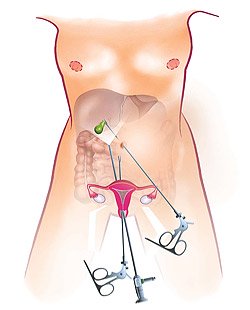
Рис. 6. Схема лапароскопической трансвагинальной холецистэктомии по технологии N.O.T.E.S.
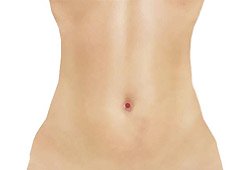
Рис. 7. Вид передней брюшной стенки при лапароскопической холецистэктомии по технологии SILS.
Причины развития хронического калькулезного холецистита.
Среди факторов риска заболеваемости ХКХ авторы отмечают возраст, женский пол, беременность и роды, избыточную массу тела и ожирение, быстрое похудание, полное парентеральное питание, голодание, семейный анамнез (простое доминирование литогенных генов, ферментативные дефекты синтеза солюбилизаторов и экскреции холестерина), прием некоторых лекарственных средств (производные фибратов, контрацептивные стероиды, эстрогены в период постменопаузы, прогестерон, октреотид и его аналоги, цефтриаксон), наличие таких заболеваний, как сахарный диабет, болезнь Крона, цирроз печени, инфекции билиарной системы, дуоденальные и холедохиальные дивертикулы.
С практической точки зрения весьма значительными факторами риска являются так называемые управляемые факторы — ожирение, избыточная масса тела, а также использование низкокалорийных диет или голода для редуцирования веса. Установлено, что ХКХ встречается у 33% лиц с ожирением. В США в течение 10 лет проводили исследование, показавшее, что у женщин с избыточной массой тела (индекс массы тела в пределах 25 — 29,9) повышен риск развития ХКХ, который, наряду с гипертензией, сахарным диабетом и ишемической болезнью сердца возрастает по мере увеличения степени ожирения, при этом ИМТ более 35 повышает вероятность возникновения заболевания в 20 раз, как у женщин (относительный риск 17,0), так и у мужчин (относительный риск 23,4). Ситуация осложняется тем, что использование диет с очень низкой общей калорийностью, а также уменьшение массы тела более чем на 24% от первоначальной, со скоростью 1,5 кг и более за неделю, представляет собой дополнительный фактор риска формирования холелитиаза.
В механизме желчного камнеобразования важное значение придается изменению биохимического состава желчи. Для формирования желчных камней необходимым является одновременное существование и длительное действие таких факторов, как перенасыщение желчи холестерином и формирование ядра кристаллизации, нарушение баланса между пронуклеирующими и антинуклеирующими факторами, снижение эвакуаторной функции желчного пузыря, а также дисфункция энтерогепатической циркуляции желчных кислот. Основой формирования холестериновых камней является печеночная секреция везикул, обогащенных холестерином. Механизмы развития самих везикул и факторы, контролирующие этот процесс, изучены недостаточно и являются предметом активного исследования.
Симптомы и клинические проявления хронического калькулезного холецистита.
Самый частый симптом ХКХ — боль в правом подреберье. Боль относительно постоянная, но интенсивность ее может колебаться, причем слабая боль не говорит о слабом воспалении, и наоборот, сильная боль может бесследно пройти. Боль при желчнокаменной болезни может носить режущий, колющий характер, возможна иррадиация болей в поясницу, правую лопатку, правое предплечье. Иногда боль иррадиирует за грудину, что симулирует приступ стенокардии (холецистокоронарный симптом Боткина). Боль чаще, но абсолютно не обязательно, возникает после приема жирной и острой пищи, которая требует больше желчи для переваривания и вызывает сильное сокращение желчного пузыря. Повышение температуры тела отмечается при любых формах ЖКБ, в том числе до 37′-38’C — в виде коротких подъемов, сопровождающих болевой синдром; до 38′-40’C — в виде резких приступов c ознобами и короткой нормализацией температуры тела.
Диагностика хронического калькулезного холецистита.
Диагностика желчнокаменной болезни основывается на клинической картине и данных инструментального обследования. Для постановки диагноза ХКХ или хронического калькулезного холецистита достаточно выполнить квалифицированное УЗИ верхних отделов брюшной полости, во время которого могут быть выявлены конкременты в желчном пузыре, протоках, определены размеры желчного пузыря, его стенок, состояние печени и поджелудочной железы. В дополнение необходимо провести гастродуоденоскопию для определения состояния слизистой пищевода, желудка и двенадцатиперстной кишки. При наличии осложнений может быть необходимо выполнение ретроградной холангиографии (рентгеноконтрастное исследование) или трансгастрального УЗИ желчных протоков для выявление холедохолитиаза.
Для выявления хронического калькулезного холецистита, определения степени воспаления в стенке желчного пузыря, а также выбора правильной индивидуальной тактики хирургического лечения, необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru полное описание УЗИ органов брюшной полости, желательно гастроскопию, необходимо указать возраст и основные жалобы. В редких случаях при подозрении на камни в протоках, необходимо выполнить эндоскопическое ультразвуковое исследование протоков и поджелудочной железы. Тогда я смогу дать более точный ответ по вашей ситуации.
Лечение хронического калькулезного холецистита.
Консервативное лечение ХКХ проводится в случае бессимптомного течения, а также в случаях, когда приступы желчной колики, однократно возникнув, не повторяются. Целью консервативной терапии является уменьшение воспалительного процесса, улучшение оттока желчи и моторной функции желчного пузыря и протоков, устранение по возможности обменных нарушений и сопутствующих заболеваний. В случаях длительно существующих камней в желчном пузыре, выраженных воспалительных изменениях в стенке желчного пузыря, обтурации шейки пузыря конкрементом и реактивных изменений соседних органов (хронический панкреатит, дуоденит, холангит, гепатит), консервативное лечение малоэффективно.
В зависимости от фазы патологического процесса при ХКХ (желчная колика, обострение, ремиссия) существенно меняется врачебная тактика, и больные лечатся соответственно в терапевтических или хирургических отделениях стационара, амбулаторно или на курорте. В период ремиссии показаны диетические, медикаментозные, физические и курортологические методы лечения.
При постоянно повторяющихся приступах болей и после купирования желчной колики рекомендуется проведение хирургического лечения ЖКБ во избежание развития самых опасных осложнений — желчного перитонита в результате разрыва желчного пузыря, желчного панкреатита и механической желтухи в результате выхода желчного камня в общий печеночный проток и возникающей в результате обтурации желчевыводящих путей.
На методах народной медицины при лечении ХКХ следует остановиться особо. Некоторые больные применяют народные средства, которые якобы способствуют изгнанию камней из желчного пузыря. К наиболее часто используемым народным средствам при ХКХ относятся настои и отвары различных желчегонных средств — корень одуванчика, корень стальника, листья мяты перечной, листья вахты (трифоли), трава зверобоя, цветки бессмертника, трава льнянки и другие. При этом пациенты уверенно рассказывают, что после приема «лекарства» с калом выделяются камнеподобные, плотноватые образования зеленовато-желтого цвета величиной с лесной орех, и считают, что это желчные камни, выведенные из желчного пузыря. На самом деле это так называемые желчные каловые камни — сгустки желчи, поступившие в кишечник в значительном (больше нормы) количестве вследствие интенсивного действия принимаемого желчегонного вещества. Диаметр отверстия сфинктера Одди, отсекающего общий желчный проток от тонкой кишки, в максимально раскрытом состоянии не превышает 2-3 мм. Поэтому никакие камни, различимые невооруженным глазом, выйди с помощью желчегонных трав в просвет кишечника не могут.
В сущности, лечебный эффект любого народного средства — это эффект сильного желчегонного средства, при котором собственно камни остаются в желчном пузыре больного. Интенсивное применение желчегонных средств приводит к усилению перистальтики мускулатуры желчного пузыря, камни могут продвинуться к выходу и закупорить пузырный проток, вызвав его отек, и спровоцировать приступ острого холецистита, а затем и механическую желтуху с развитием острого панкреатита.
Хирургические методы лечения хронического калькулезного холецистита.
В настоящее время используются два основных метода оперативного лечения ХКХ и удаления желчного пузыря — традиционная холецистэктомия и лапароскопическая холецистэктомия.
Обе операции проводятся под общим наркозом, по одной и той же принципиальной схеме удаляется весь желчный пузырь с камнями. При традиционной холецистэктомии удаление желчного пузыря у больных ХКХ проводится непосредственно вручную, через разрез на брюшной стенке длиной 15-20 см. При втором — специальными манипуляторами, лапароскопом и другими аппаратами через миниатюрные сантиметровые разрезы на брюшной стенке, транвагинальное или через 1 прокол в околопупочной области.
Следует помнить, что при наличии одиночного крупного или множественных мелких камней в желчном пузыре желчный пузырь всегда удаляется полностью. Операционных технологий, позволяющих удалить камни из желчного пузыря с гарантиями, что они не образуются вновь, до настоящего времени не разработано. Как правило, через 6 месяцев они образуются повторно.
C 1988 года лапароскопические операции на желчном пузыре стали «золотым стандартом» в абдоминальной хирургии, открытые вмешательства (через разрез на брюшной стенке) выполняются только при осложнении желчнокаменной болезни — перфорации пузыря и перитоните.

Рис. 8. Патент. Способ временной фиксации органов брюшной полости и малого таза при лапароскопический операциях.
Пучков К.В., Хубезов Д.А., Пучков Д.К., Родимов С.В. Миниинвазивные лапароскопические методики лечения заболеваний желчного пузыря: учебное пособие для врачей-хирургов // ГБОУ ВПО РязГМУ Минздрава России. — Рязань: РИО РязГМУ, 2015. — 115 с.

Пучков К.В., Пучков Д.К. ХИРУРГИЯ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ: лапароскопия, минилапароскопия, единый порт, трансанальный доступ, симультанные операции.-М.:ИД «МЕДПРАКТИКА-М», 2017, 312 с.
Несомненным достоинством лапароскопической операции является хороший косметический эффект — на коже живота остаются всего 3 — 4 небольших разреза длиной по 5 — 10 мм каждый. Пациенты с первого дня после операции начинают вставать с постели, пить, а на вторые сутки принимать жидкую пищу. Выписка из стационара проводится на 2-й — 3-й день. К работе пациент может приступить через 10 — 14 дней.
Следующим прорывом лапароскопических технологий в лечении желчнокаменной болезни стала разработка трансвагинального доступа.
Трансвагинальная лапароскопическая холецистэктомия по технологии N.O.T.E.S.
В 2007 году во Франции, а с 2008 года и в России, появилась новая уникальная методика удаления желчного пузыря без проколов на передней брюшной стенке, не оставляющая послеоперационных швов и рубцов — это трансвагинальная холецистэктомия по технологии N.O.T.E.S.! Суть этой методики заключается в доступе к больному органу через задний свод влагалища (прокол — 1 см). Через специальное устройство, введенное через задний свод в брюшную полость, проводятся лапароскопические инструменты и оптика, далее выполняется холецистэктомия, как при лапароскопической операции. Затем желчный пузырь извлекается из брюшной полости также через задний свод влагалища, на прокол которого накладывается один шов из синтетического рассасывающегося шовного материала (срок рассасывания 3-4 недели).
Преимущества лапароскопической холецистэктомии по технологии N.O.T.E.S. заключаются в следующем:
- отсутствует боль после операции;
- максимальная двигательная активность;
- госпитализация всего на один день;
- превосходный косметический эффект.
Единственным ограничением в послеоперационном периоде является половой покой в течение одного месяца. Следует ещё раз отметить, что трансвагинальная холецистэктомия не затрагивает женские половые органы (матку, придатки и т. д.) и не влияет на их работу. После этой операции разрезов на брюшной стенке не остается (максимум один невидимый прокол в умбиликальной области). Пациент выписывается из стационара на следующий день и приступает к работе на 7-10 день, занятия спортом возможны уже через две недели.
Не менее интересной и более перспективной методикой лапароскопической холецистэктомии оказалась однопортовая лапароскопическая холецистэктомия через прокол в околопупочной области по технологии SILS (однопортовая хирургия).
Мужчинам, а также женщинам, которые перенесли множество операций на органах малого таза, методика лапароскопического лечения желчнокаменной болезни с помощью трансвагинального доступа по технологии N.O.T.E.S. (NOTES) невозможна, поэтому с 2008 года в США, а с 2009 года и в России, стала использоваться еще одна уникальная методика малоинвазивной холецистэктомии — это удаление желчного пузыря через один прокол в околопупочной области по технологии SILS!
Суть этого метода состоит в выполнении лапароскопической холецистэктомии через специальное устройство (порт) из уникального мягкого пластика, которое вводится через единственный прокол в околопупочной области. Диаметр этого порта 23-24 мм. Через мягкий операционный порт проводят лапароскопические инструменты и лапароскоп диаметром 5 мм. После окончания операции устройство вместе с желчным пузырем извлекается из брюшной полости. На маленькую рану в пупочной области накладывается косметический шов.
Преимущества метода малоинвазивной холецистэктомии через один прокол в околопупочной области по технологии SILS перед многопрокольным (обычным) лапароскопическим доступом:
- уменьшение числа проколов на брюшной стенке;
- снижение болевого синдрома после операции;
- более быстрая реабилитация после операции;
- лучший косметический эффект.
Максимально преимущества метода SILS раскрываются при больших и множественных камнях в желчном пузыре, так как хирург вынужден при обычной лапароскопии расширять прокол в области пупка для извлечения больного органа с конкрементами.
Я обладаю опытом более 6000 операций при хроническом калькулезном холецистите, выполненных лапароскопическим способом. Такие операции я делаю с 1994 года.
Мой личный опыт обобщен в более, чем в 30 научных публикациях в различных профессиональных рецензируемых научных изданиях в России и за рубежом.
Задать вопросы или записаться на консультацию
ТЕЛЕМЕДИЦИНА
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник