Холангиография при механической желтухе
Содержание статьи
Ультразвуковая диагностика механической желтухи — Курзанцева О.М.

УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Механическая желтуха (МЖ) — патологический синдром, обусловленный нарушением оттока желчи из желчных протоков печени в двенадцатиперстную кишку (ДПК). Проблема диагностики и дифференциальной диагностики причин обтурации желчных путей не потеряла актуальности и в настоящее время. Хирургические вмешательства у больных МЖ, выполняемые по экстренным показаниям, сопровождаются большим числом осложнений, а летальность достигает 15-30%, что в 4 раза выше, чем в тех случаях, когда МЖ удается ликвидировать до операции. Декомпрессия билиарной системы является одной из главных целей и важнейшим компонентом лечебных мероприятий у этих пациентов [1-3].
Этиологические факторы механической желтухи
- Пороки развития: атрезии желчевыводящих путей; гипоплазия желчных ходов; врожденные кисты холедоха; дивертикулы ДПК, расположенные вблизи большого дуоденального сосочка (БДС).
- Доброкачественные заболевания желчных путей: желчнокаменная болезнь (ЖКБ), осложненная холедохолитиазом; вколоченные камни БДС; воспалительные стриктуры желчевыводящих путей; стеноз БДС.
- Воспалительные заболевания: острый холецистит с перипроцессом; склерозирующий холангит; псевдотуморозный панкреатит; паразитарные поражения печени в области ворот печени; воспалительные инфильтраты в области ворот печени; острый папиллит; увеличение лимфатических узлов печеночнодвенадцатиперстной связки.
- Опухоли: папилломатоз желчных ходов; рак печеночных и общего желчного протоков (ОЖП); объемные образования БДС; рак головки поджелудочной железы (ПЖ); метастазы и лимфомы в воротах печени.
- Структуры магистральных желчных протоков, развивающиеся в результате операционной травмы.
Инструментальная диагностика механической желтухи
- Ультразвуковое исследование (УЗИ). Основным признаком МЖ при УЗИ является расширение внутрипеченочных желчных протоков (рис. 1). УЗИ позволяет не только выявить билиарную гипертензию, но и установить уровень блока.
При высоком билиарном блоке (обтурация на уровне ворот печени) при УЗИ визуализируются расширенные внутрипеченочные протоки при нормальном диаметре ОЖП (до 6 мм), желчный пузырь чаще нормальных размеров или уменьшен, возможно выявление в воротах печени объемного образования.
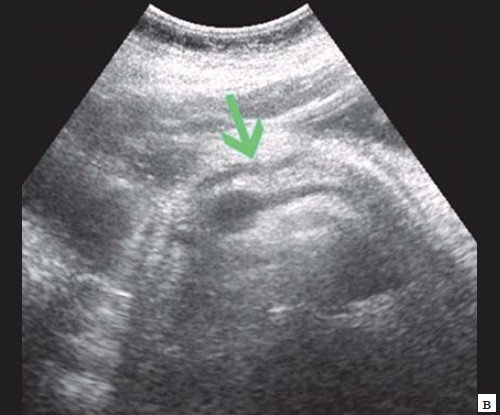
При низком билиарном блоке (обтурация на уровне холедоха, головки ПЖ, БДС) кроме расширенных внутрипеченочных протоков визуализируются расширенные внепеченочные протоки, желчный пузырь увеличен (рис. 2).
Если низкий блок обусловлен индуративным панкреатитом, при УЗИ имеет место увеличение органа в размере, могут выявляться кальцинаты в ПЖ (рис. 3). При опухоли головки ПЖ на фоне билиарной гипертензии визуализируется объемное образование в ПЖ (рис. 4). Критериями гипертензии главного панкреатического протока служит его расширение более 2 мм в теле и более 3 мм в головке ПЖ.
При ЖКБ, осложненной холедохолитиазом, выявляется увеличенный желчный пузырь с конкрементами, а также конкременты в холедохе (рис. 5).
Диагностируют очаговые поражения печени: эхинококковые и альвеококковые кисты; увеличенные лимфоузлы; местатазы. - Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
- Чрескожная чреспеченочная холангиография.
ЭРХПГ и холангиография под контролем УЗИ [1-3] могут сопровождаться и последующим лечебным эффектом (установкой потерянного дренажа,папиллотомией, холангиостомией). - Компьютерная томография — КТ и магнитно-резонансная томография (МРТ) печени и желчевыводящих путей.
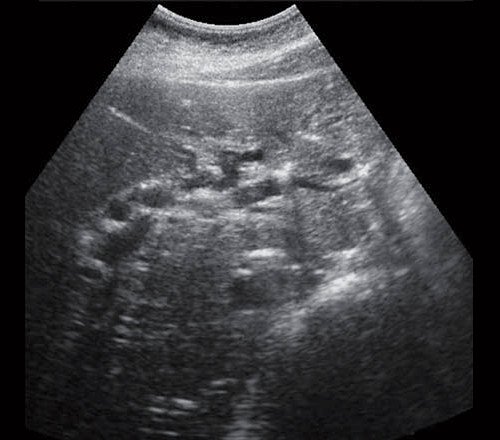
Рис. 1. Ультразвуковая картина билиарной гипертензии при механической желтухе.
Рис. 2. Эхографическая картина низкого печеночного блока, обусловленного опухолью головки ПЖ.
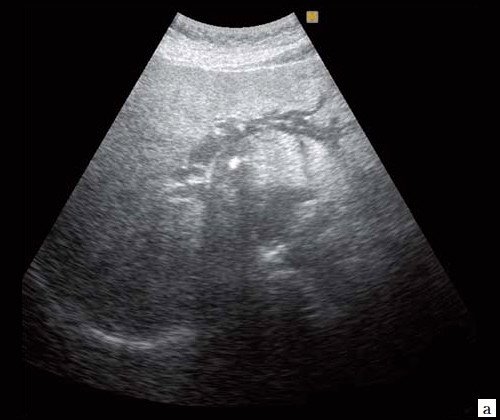
а) Расширенные внутрипеченочные протоки.
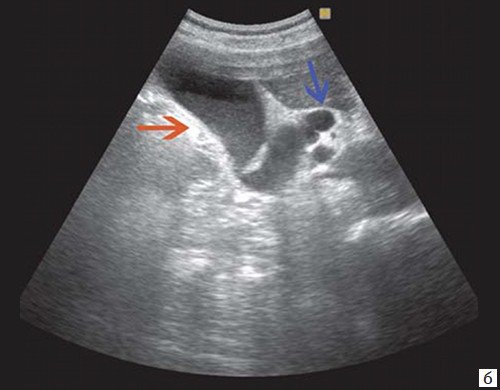
б) Увеличенный желчный пузырь с густой взвесью (красная стрелка) и расширенный ОЖП (синяя стрелка).
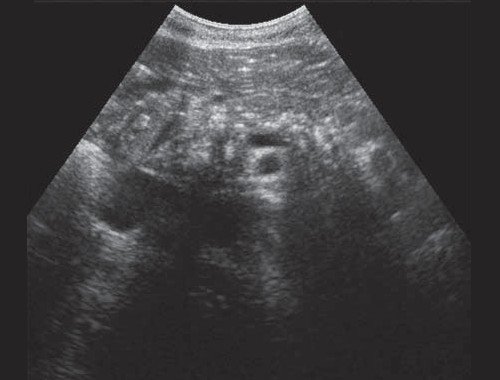
Рис. 3. Эхографическая картина хронического псевдотуморозного панкреатита. Кальцинаты в паренхиме ПЖ.
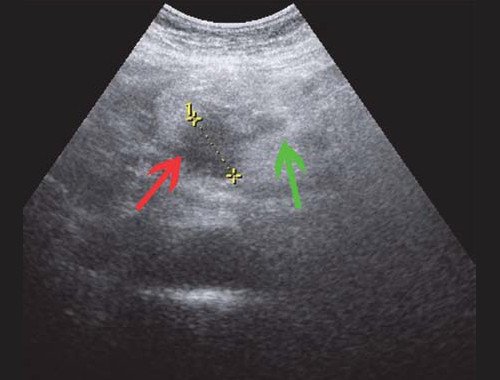
Рис. 4. Ультразвуковая картина опухоли головки ПЖ: образование в головке ПЖ (красная стрелка), расширенный панкреатический проток (зеленая стрелка).
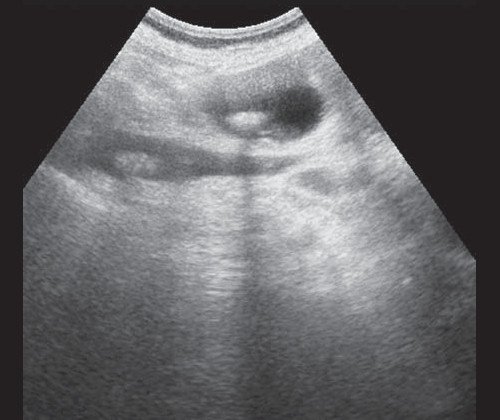
Рис. 5. Ультразвуковая картина билиарной гипертензии при механической желтухе, обусловленной ЖКБ, осложненной холедохолитиазом, конкременты в желчном пузыре и ОЖП.
Дифференциальный диагноз механической желтухи
Дифференциальную диагностику механической желтухи, в первую очередь, нужно проводить с паренхиматозной желтухой.
Паренхиматозная желтуха возникает при гепатитах и циррозах печени, развивается постепенно. Основной отличительный ультразвуковой признак паренхиматозной желтухи от механической — отсутствие расширения внутри- и внепеченочных желчных протоков.
Ультразвуковые признаки острого вирусного гепатита [4] включают увеличение размеров печени за счет обеих долей; в поздних стадиях возможно уменьшение размеров печени (симптом тающей льдинки); эхогенность паренхимы низкая (симптом темной печени); структура может быть однородной за счет выраженного отека паренхимы либо неоднородная (симптом выделяющихся сосудов); более выраженное обогащение сосудистого рисунка; уменьшение диаметра магистральных стволов печеночных вен; незначительное увеличение диаметра основного ствола воротной вены; снижение показателей скоростного и объемного кровотока по воротной вене; увеличение лимфоузлов в области гепатодуоденальной связки; спленомегалия (увеличение площади селезенки более 50 см²).
Ультразвуковые признаки хронического гепатита [4] включают увеличение размеров печени; контур печени четкий и ровный; закругление краев и увеличение углов; структура органа диффузно неоднородна; эхогенность паренхимы повышена; обеднение сосудистого рисунка на периферии; основной ствол воротной вены не расширен.
Ультразвуковые признаки цирроза печени [5-7] включают увеличение размеров печени на начальной стадии и уменьшение в терминальной; гипертрофию хвостатой доли печени; контуры становятся неровными, бугристыми; капсула четко не дифференцируется; структура паренхимы диффузно неоднородной со множественными участками повышенной эхогенности (очаги фиброза) и пониженной эхогенности (очаги регенерации); обеднение сосудистого рисунка на периферии.
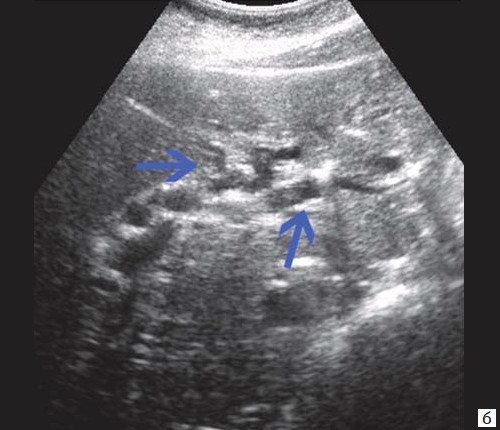
При развитии портальной гипертензии [5, 7, 8] выявляются типичные эхографические признаки: увеличение диаметра портальной вены со снижением линейной скорости кровотока; изменение просвета портальной вены при глубоком вдохе не более 10%; увеличение диаметра селезеночной (свыше 8 мм), верхней и нижней брыжеечных вен; увеличение диаметра внепеченочной части воротной вены свыше 15 мм; гепатофугальное направление кровотока; выявление различных порто-портальных и порто-кавальных коллатералей (рис. 6); спленомегалия; асцит.
Рис. 6. Эхограмма портальных коллатералей воротной вены.
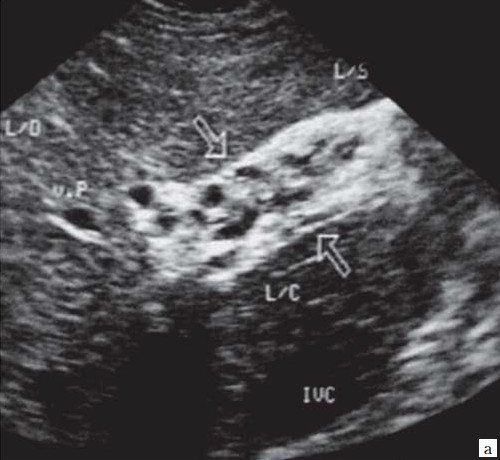
а) В-режим. Отсутствие типичного трубчатого анэхогенного ствола воротной вены с гиперэхогенными стенками. Ствол воротной вены виден как неоднородной структуры образование с множеством эхогенных, параллельно идущих стенкам сосуда перегородок (стрелка). Наличие гиперэхогенных участков в паравенозной области воротной вены.
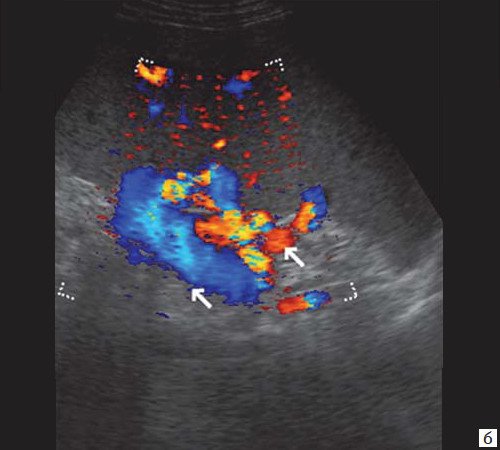
б) Режим ЦДК. Выраженные крупные коллатерали в проекции воротной вены.
При паренхиматозной желтухе желательна гистологическая верификация диагноза. С этой целью рекомендовано выполнение пункционно-аспирационной биопсии (ПАБ) печени под контролем УЗИ.
Клиническое наблюдение
Пациентка Л., 73 лет, поступила в стационар с жалобами на пожелтение кожных покровов.
При УЗИ брюшной полости: расширены внутрипеченочные протоки (сегментарные до 6 мм, долевые до 10 мм). ОЖП 14-15 мм. Желчный пузырь 120 30 мм, стенка 3 мм, конкрементов не выявлено. ПЖ нормальных размеров, контуры ровные, четкие. Структура диффузно неоднородная, повышенной эхогенности. Панкреатический проток расширен до 5 мм. Заключение: ультразвуковая картина низкого печеночного блока с билиарной гипертензией, блок на уровне БДС, терминального отдела ОЖП (рис. 7).
Рис. 7. Эхографическая картина опухоли БДС.
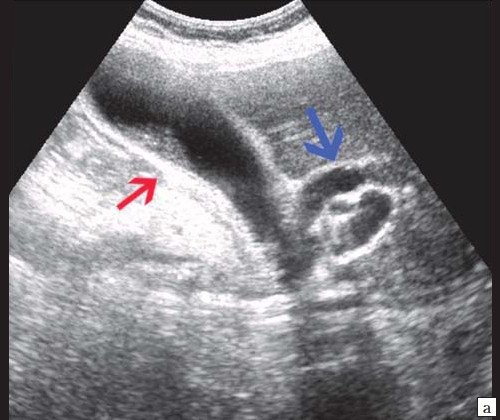
а) Увеличенный желчный пузырь с густой взвесью внутри (красная стрелка) и расширенный ОЖП (синяя стрелка).
б) Расширение внутрипечоночных протоков (синяя стрелка).
в) Расширение панкреатического протока (зеленая стрелка).
Мультиспиральная КТ с болюсным контрастированием: внутри- и внепеченочные желчные протоки расширены (долевые до 9 мм, общий печеночный проток (ОПП) 14 мм, интрапанкреатическая часть холедоха 12 мм). Вирсунгов проток расширен на всем протяжении до 6 мм. В проекции БДС визуализируется мягкотканое образование до 11 мм, накапливает контраст. Заключение: опухоль БДС с низким печеночным блоком.
Проведенные ЭРХПГ с эндоскопической папиллосфинктеротомией (ЭПСТ) установили: БДС значительно увеличен в размере, напряжен, в области устья инфильтрация слизистой, бесструктурные мелкобугристые разрастания, контактная ранимость, катетеризация боковым папиллотомом безуспешна. Выполнено рассечение продольной складки торцевым папиллотомом с формированием супрапапиллярной фистулы. При ЭРХПГ контрастируется расширенный холедох, прерывающийся на уровне интрапанкреатического отдела, без эвакуации контраста. В фистулу по проводнику установлен «потерянный» дренаж холедоха (7 см), получен отток контраста в кишку. Заключение: эндоскопическая картина опухоли БДС. Состояние после ЭРХПГ, ЭПСТ. Установка «потерянного» дренажа холедоха.
Таким образом, был установлен диагноз: папиллярная аденома БДС. Острый холецистит. Паравезикальный абсцесс. Механическая желтуха.
Выводы
- Методы лучевой диагностики оказывают существенную помощь в диагностике и дифференциальной диагностике МЖ.
- Решающая роль в диагностике и дифференциальной диагностике МЖ первичного звена принадлежит УЗИ.
- На втором этапе исследования в зависимости от уровня блока показаны ЭРХПГ (возможно, в сочетании с ЭПСТ), КТ, МРТ, чрескожная чреспеченочная холангиография под контролем УЗИ.
- Малоинвазивные эндоскопические и чрескожные чреспеченочные декомпрессионные вмешательства представляют собой эффективный способ восстановления желчеоттока при обструкции билиарной системы. Эти методики позволяют достаточно быстро и эффективно ликвидировать желтуху и холангит, дают возможность проводить хирургические вмешательства в наиболее благоприятных условиях, в плановом порядке, а у больных пожилого возраста с тяжелой сопутствующей патологией могут служить альтернативой хирургическому лечению.
Литература
- Tannapfel A., Wittekind C. (2004). Gallbladder and bile duct carcinoma. Biology and pathology. Internist 45: 33-41.
- Valle J., Wasan H. et al. (2010). Cisplatin plus gemcitabine versus gemcitabine alone for billiary tract cancer. N Engl J Med 362: 1273-1281.
- Wiedmann M.W., Mossner J. (2010). Molecular targeted therapy of biliary tract cancer — results of the first clinical studies. Curr Drug Targets 11: 834-850.
- Балашов А.Т. Возможность использования ультразвукового исследования при определении степени тяжести острого вирусного гепатита (обзор литературы) // Медицинская визуализация. 2007, N 1. С. 32-37.
- Михайлов М.К. Эхография в диагностике цирроза. М.: МЕДпресс-информ. 2003.
- Шипов О.Ю., Сюткин В.Е., Матюхина А.П., Иваников И.О. Особенности ультразвуковой картины у больных циррозом печени с разной степенью активности алкогольного гепатита // Медицинский журнал «SonoAce-Ultrasound». 2007. N 16. С. 46-51.
- Annet L., Materne R., Danse E. et al. Hepatic flow parameters measured with MR imaging and Doppler US: Correlations with degree of cirrhosis and portal hypertension // Radiology. 2003. V. 229. P. 409-414.
- Васильев В.А., Лисаченко Н.А., Цеханович К.Б. Возможности ультразвуковой допплерографии портальной системы в диагностике вирусных гепатитов // Материалы III научно-практической конференции с международным участием. Петрозаводск. 2004. С. 82-83.

УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Источник
Механическая желтуха — лечение, операция в СПб, цена
Обтурационная (обтурация – закупорка) желтуха — опасное состояние, которое развивается у больных из-за нарушения оттока желчи, связанное с возникновением механического препятствия её току.
Поэтому часто она называется механической желтухой. Так как препятствие к оттоку желчи появляется после печени, то еще эту желтуху называют «подпеченочной».
Причин для обтурации желчных протоков у взрослых пациентов много. Это:
- врожденные аномалии развития желчных протоков, которые при определенных условиях проявляют себя,
- наличие желчно-каменной болезни,
- воспалительные заболевания желчевыводящих путей,
- заболевания поджелудочной железы,
- опухоли — как доброкачественные, которые из-за своего расположения или размера сдавливают или перекрывают желчевыводящие протоки, так и злокачественные.
Кроме того, причиной нарушения оттока желчи может стать глистная инвазия, перенесенные ранее оперативные вмешательства и прочее. Однако, в большинстве случаев причиной закупорки все-таки являются злокачественные новообразования.
В норме желчь течет по протокам согласно градиенту давления. Выделение её из печени происходит под давлением 300-350 мм рт. ст., далее, накопившись в желчном пузыре, она выталкивается из него, благодаря его сокращению, под давлением 250 мм рт. ст., и, если расслаблен сфинктер Одди, свободно истекает в 12-перстную кишку, где смешивается с соком поджелудочной железы и поступающей пищей.
Содержащийся в желчи билирубин, попадая в кишечник, под воздействием ферментов бактерий, которые живут в кишечнике, становится стеркобилиногеном, который окрашивает стул в коричневый цвет. При уменьшении количества поступающей в кишечник желчи каловые массы светлеют. А при полной закупорке – приобретают бело-серый цвет.
Механизмы развития механической желтухи
Желтуха развивается потому, что естественный отток желчи снижен или остановлен, а печень продолжает вырабатывать желчь, несмотря на механическое препятствие. В результате желчь пропотевает в стенки желчного пузыря и протоков, а желчные пигменты (билирубин) поступают в кровь и лимфатическую систему (холемия). Склеры, кожа, слизистые окрашиваются в желтый цвет.
Токсическое действие желчных кислот оказывает влияние:
- на синусовый узел сердца, что приводит к урежению ритма (возникает брадикардия);
- на центр блуждающего нерва, на стенки кровеносных сосудов — снижается артериальное давление;
- страдает центральная нервная система — возникает подавленное настроение, нарушается сон, беспокоит головная боль, утомляемость и слабость.
- сильный кожный зуд — обусловлен раздражением кожных рецепторов желчными кислотами.
При возникновении препятствия в желчных ходах нормальный ток желчи прерывается, и желчь не поступает в кишечник, кал становится светлым (ахоличным). Расстраивается кишечное пищеварение. Нарушается усвоение жиров, кал становится жирным (стеаторея), не усваиваются жирорастворимые витамины — токоферол, витамин К, ретинол. В результате недостатка в организме витамина К возникает нарушение свертывания крови, и появляется повышенная кровоточивость, а также многочисленные симптомы других авитаминозов.
Вследствие того, что почки пытаются освободить кровь от избытка билирубина, моча, напротив, сильно темнеет. Желчные кислоты уменьшают поверхностное натяжение мочи, в результате она сильно пенится («пивная» моча).
Симптомы механической желтухи
Итак, при обтурационной желтухе наблюдаются:
- желтый цвет (канареечный цвет с землистым оттенком) кожи, склер и слизистых,
- характерен кожный зуд,
- светлый кал,
- темная моча,
- астеновегетативные расстройства,
- брадикардия и снижение А/Д.
Другие симптомы связаны с основным заболеванием или являются осложнением заболевания. Боли:
- Если причиной обтурации желчных протоков является опухоль, развивающаяся в них, в области большого дуоденального сосочка или в головке поджелудочной железы, то боль тупая, локализуется в эпигастрии и отдает в спину. Только 20% пациентов с такой локализацией опухоли не жалуются на боли вообще.
- Совсем другой характер носят боли при обструкции протоков камнями. Они острые (колика), локализуются справа в подреберье, отдают под лопатку, под мышку, за грудину.
Через 1-2 дня после болевого приступа появляется желтуха.
- Гипертермия возникает при присоединении воспаления в желчных путях (холангит). Температура носит фебрильный характер и может появиться на любом этапе болезни.
- Часто может увеличиваться печень.
- На коже обнаруживаются расчесы и гематомы, даже при незначительных травмах.
- У пациентов на веках возникают ксантомы-отложения холестерина, которые выступают над кожей, имеют желтоватый цвет, хорошо очерчены около 5-6 мм в диаметре.
Состояние пациента резко ухудшается при возникновении обтурационной желтухи и может серьезно угрожать жизни. Поэтому при первых признаках появления этого состояния необходимо обратиться в стационар для диагностики и получения медицинской помощи.
Основные методы диагностики механической желтухи
Лабораторные
Исследование биохимии крови. Отмечается повышение:
- прямого билирубина (более 20 мкмоль/л);
- щелочной фосфатазы;
- аминотрансферазы (повышаются незначительно);
- холестерина.
В то время как тимоловая проба отрицательна.
Инструментальные
Главная цель инструментального исследования — обнаружить причину, которая привела к обтурации желчных протоков, её локализацию, характер и размер. Кроме того, найти признаки, которые обнаруживаются при подпеченочной желтухе — это расширенные желчные протоки, содержимое которых неоднородно, а стенки утолщены.
- УЗИ брюшной полости. Используется, как скрининг для проведения дифференциальной диагностики печеночной и механической желтухи. Критерии УЗИ, по которым можно уверенно диагностировать механическую причину желтухи: деформация желчного пузыря или его увеличение, расширение (более 8 мм) холедоха, других протоков — более 4 мм, обнаружение конкрементов в протоках или в желчном пузыре, а также обнаружение опухоли головки поджелудочной железы или другой локализации в области желчных путей. Если протоки не изменены, в то время как печень диффузно изменена, то это говорит в пользу печеночного варианта желтухи, а не обтурационного. Однако, согласно статистике, по данным УЗИ установить обтурационный характер желтухи можно лишь в 75% случаев.
- Лучевая диагностика. КТ брюшной полости с болюсным контрастированием. Это наиболее точный метод для обнаружения опухолей желчных протоков, поджелудочной железы или 12-перстной кишки, приведших к возникновению желтухи. К сожалению, компьютерная томография не всегда позволяет выявить мелкие не контрастные камни, даже если они привели к закупорке желчного протока. Для этой цели больше подходит МРТ.
- МРТ-холангиография. Этот метод исследования применяется, как правило, в дополнение к КТ органов брюшной полости с целью тщательного исследования желчевыводящих путей, помогает выявить причину обструкции: камни, стриктуры протоков или их сужения. Также она дает представление о паренхиматозных органах — печени и поджелудочной железе.
- Эндоскопическая ультрасонография. Этот метод является сочетанием ультразвукового исследования и эндоскопического, что позволяет исследовать органы желудочно-кишечного тракта изнутри с помощью ультразвука. Хорошо визуализируются из 12-перстной кишки поджелудочная железа и её головка, желчные протоки, стенки пищевода, желудка и т.д. Так как ультразвуковой датчик расположен вблизи органов, разрешение очень велико, что позволяет получить много важной информации. Однако, необходимо специальное оборудование, исследование занимает много времени.
Если неинвазивные методы не дают четкой диагностической картины, то применяют инвазивные методики
1.Эндоскопическая ретроградная холангиопанкреатикография (ЭРХПГ)
Этот эндоскопический метод проводится в 2 этапа в рентгенкабинете. Так как большой дуоденальный сосочек (БДС) находится на задней стороне внутренней стенки нисходящего отдела 12-перстной кишки, осмотр его производится с помощью эндоскопа с боковой оптикой. В БДС вводится канюля, через которую в желчевыводящие протоки вводят рентгеноконтрастное вещество. Затем осуществляют рентгеноскопию желчных и панкреатических протоков.
Проведение этой методики требует от врача — эндоскописта особого умения и хорошей медикаментозной подготовки пациента, так как процедура длительная и имеет определенные противопоказания.
Эту процедуру не проводят пациентам с тяжелыми соматическими заболеваниями, при остром панкреатите и непереносимости йода. Не применяют методику, если полностью обтурирован выходной отдел холедоха, когда БДС находится в зоне большого дивертикула или не доступен по другим механическим причинам.
При диагностической ЭРХПГ может применяться лечебное мероприятие — эндоскопическая папиллосфинктеротомия (ЭПСТ) с целью декомпрессии желчных путей и эндоскопическое удаление конкрементов (холедохолитоэкстракция), а также выполняться баллонная дилатация области сужения, дренирование или стентирование желчных путей.
В 3-10% случаев при ЭРХПГ возможны осложнения: острый панкреатит, холангит. При папиллотомии (редко -1%) могут быть кровотечения и перфорация 12-перстной кишки. Поэтому, чаще всего, планируя подобное исследование, сразу подразумевают и проведение последующего лечебного вмешательства.
2. Чрескожная чреспеченочная холангиография (ЧЧХГ) с чрескожной чреспеченочной холангиостомией (ЧЧХС)
Когда холедох «низко» блокирован, и ЭРХПГ не дает результата, то показана чрескожная чреспеченочная холангиография (ЧЧХГ). При этом исследовании проводится пункция специальной тонкой иглой в точке 8-9 межреберья по правой среднеаксиллярной линии. Игла вводится на 10-11 см по направлению к XI- XII позвонкам под контролем УЗИ, направление её горизонтальное. Когда игла окажется на расстоянии 2 см справа от позвоночника, иглу медленно извлекают, создавая в шприце отрицательное давление. Момент появления желчи означает, что кончик иглы находится в просвете желчного протока. Желчь извлекают, а протоки заполняют водорастворимым контрастом и выполняют рентгеноскопию.
Это исследование дает информацию о потоке движения контраста в физиологическом направлении, позволяя отследить локализацию и протяженность обструкции, в отличие от ЭРХПГ. Исследование оказывается более информативным при расширенных желчных протоках (информацию удается получить в 90% случаев).
В связи с тем, что процедура является инвазивной и связана с пункцией печени, она имеет ряд противопоказаний. Такое исследование нельзя проводить при общем тяжелом состоянии больного, при нарушении свертывающей системы крови, гемангиомах печени, при нахождении кишки между передней брюшной стенкой и печенью, при асците и непереносимости йодистых препаратов.
Возможные осложнения: желчный перитонит, попадание крови в желчные протоки, кровотечение, образование свищей и др.
После ЧЧХГ часто выполняется лечебная процедура ЧЧДЖП (чрескожное чреспеченочное дренирование желчных путей), которая является паллиативной малоинвазивной операцией. Суть метода состоит в том, что желчь отводится либо наружу (наружное дренирование), либо в 12-перстную кишку (внутреннее дренирование), благодаря чему удается добиться декомпрессии в желчевыводящих протоках и купировать механическую желтуху, устранить холангит. После устранения желтухи и нормализации состояния большинству больных становится возможным выполнить радикальное оперативное лечение. Такая подготовка позволяет снизить частоту осложнений и смертность после проведения радикальных операций у больных с подпеченочной желтухой.
3. Фистулохолецистохолангиография
В некоторых случаях, когда механическая желтуха сопровождается значительным расширением желчного пузыря, имеется опухоль головки поджелудочной железы, или страдают дистальные отделы желчных протоков (когда нельзя выполнить традиционные хирургические мероприятия в связи с тяжелым состоянием пациента), то прибегают к наложению холецистостомы. Осуществить это можно пункционно под контролем УЗИ, с помощью лапароскопии либо хирургически. Если отток желчи восстановлен, то контрастировать биллиарное дерево можно, используя холецистостому.
По отдельным показаниям для диагностики используется гепатобилиосцинтиграфия, пункционная биопсия печени, эластография, ретроградная эндоскопическая или чрескожная чреспеченочная холедохоскопия с биопсией.
Синдром эндотоксемии
Повреждение структуры печени и нарушение её антитоксической функции приводят к тому, что в организме накапливаются токсические вещества, такие как альдегиды, фенолы, индол, скатол. Эти вещества и прямое вредное воздействие желчных пигментов на организм, вследствие холемии, приводят к нарушению метаболизма в целом. Страдают нервная, сердечно-сосудистая, выделительная и другие системы.
Поражение органов и систем настолько серьезны, что, даже если удается восстановить нормальный отток желчи оперативным путем, порочный круг не всегда удается прервать. Поэтому чем раньше начато лечение, тем лучше его результат.
Особенно часто при длительном существовании желтухи происходит прогрессирование не только печеночной, но и почечной недостаточности, которое не удается остановить, и это приводит к смертельному исходу.
Лечение механической желтухи
Опытным хирургам известно, что проведение операции на пике выраженной желтухи часто приводит к летальным исходам. В последнее время разработана тактика 2-х этапного лечения.
На первом этапе необходимо добиться устранения холестаза. При этом используются малоинвазивные вмешательства в сочетании с консервативными методами лечения. Применяются эндоскопические или чрескожные методы дренирования с целью выполнения декомпрессии желчевыводящих путей.
Во втором этапе на фоне затухания желтухи предпринимаются радикальные хирургические методы.
Понятно, что радикальное лечение данного состояния напрямую зависит от причины, вызвавшей обструкцию.
Например, лечение желчнокаменной болезни сводится к необходимости удаления камней из желчных протоков, где они вызвали обструкцию, и в последующем — желчный пузырь как источник миграции камней в протоки. При холедохолитиазе применяют ЭРХПГ. При эндоскопическом доступе через сфинктер Одди вводят специальный баллонный катетер, с помощью его расширяется проток и удаляется конкремент. Если размер камня велик и таким образом его не удалить, то применяется холедохотомия или сфинктеротомия. С помощью ЭРХПГ положительных результатов достигают в 85% случаев. Если камень имеет размер более 18 мм, то его предварительно дробят с помощью литотриптера, механическим, лазерным или магнитно-волновым воздействием. Это позволяет повысить эффективность РХПГ до 90%.
Если обнаружены камни в желчном пузыре, то проводится его удаление. В настоящее время это, как правило, выполняется лапароскопическим методом.
В том случае, если причина механической желтухи – опухоль, после ее устранения и улучшения состояния больного выполняются радикальные онкологические операции.
При невозможности провести радикальную операцию (4 стадия онкологического заболевания) выполняют эндопротезирование (стентирование) желчных протоков.
В нашей клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических, эндоскопических и рентгенэндоваскулярных технологий.
Источник