Флегмона что это при ветрянке
Содержание статьи
ISSN 1996-3955
ИФ РИНЦ = 0,580
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Кузьмин А.И. 1 Барская М.А. 1 Завьялкин В.А. 1 Терехина М.И. 1 Осипов Н.Л. 1 Мунин А.Г. 2 Голосов А.Б. 2 Серегина Т.Н. 2
1 ГБОУ ВПО «Самарский государственный медицинский университет Минздрава России»
2 ГБУЗ Самарская областная клиническая больница им. В.Д. Середавина
Проведен анализ лечения 96 детей с некротической эпифасциальной флегмоной при ветряной оспе. Были выполнены микробиологические и гистологические исследования из очага поражения, изучение иммунного статуса и состояния гемостаза, клиническая оценка раневого процесса на основе визуального наблюдения. Заболевание протекало с четко выраженной стадийностью, тромбозом в сосудах кожи и подкожной клетчатки с последующим некрозом. Комплексное лечение с системной антибактериальной и интенсивной посиндромной терапией, активным вмешательством в очаге поражения и использованием современных технологий в ведении ран и раневых дефектов способствовало излечению больных и снижению летальности.
дети
ветряная оспа
некротическая эпифасциальная флегмона
1. Барская М.А. Диагностика и лечение гнойной хирургической инфекции у детей. — Самара; СамГМУ, 2000. — 16 с.
2. Колсанов А.В. Комплексное лечение раневых дефектов кожи и мягких тканей различной этиологии с применением клеточных культур и биопокрытий. Экспериментально-клиническое исследование: дис. … д-ра мед.наук. — Самара, 2003. — 341 с.
3. Кузьмин А.И. Патогенетические аспекты лечения некротической флегмоны при ветряной оспе у детей: автореф. дис. … канд. мед. наук / А.И. Кузьмин. — Самара, 2003. — 25 с.
4. Хачатрян А.В. Оптимизация местного лечения ран и раневой инфекции кожи и мягких тканей (экспериментально-клиническое исследование): автореф. дис. … канд. мед. наук / А.В. Хачатрян. — Самара, 2009. — 15 с.
Особое место в гнойной хирургической инфекции у детей занимают заболевания с некротическими процессами [1]. Диагностика и лечение некротической флегмоны при ветряной оспе у детей остается важной и сложной проблемой. Течение этого осложнения на измененном фоне реактивности организма носит септический характер, требует своевременного и адекватного лечения. Это хирургическое осложнение ветряной оспы сопровождается наличием некротических процессов в коже и подкожной клетчатке, определенной этапностью в развитии периодов течения.
Материалы и методы исследования
Проводился анализ результатов лечения 96 детей с некротической эпифасциальной флегмоной при ветряной оспе с 1983 года по 2014 год. Были выполнены микробиологические и гистологические исследования из очага поражения, изучение иммунного статуса и состояния гемостаза. Клиническая оценка характера течения раневого процесса осуществлялась на основе визуального наблюдения за течением раневого процесса [2, 4].
Результаты исследования и их обсуждение
Ветряночная некротическая флегмона встречается чаще у детей от 1 года до 7 лет — 82 пациента (85,3 %). 59 детей поступили с диагнозами мастит, орхит, аппендицит, остеомиелит, артрит, рожистое воспаление; 37 детей были направлены с диагнозом инфильтрат с указанием локализации. У всех детей на 2-5 день заболевания ветряной оспой, по периферии от инфильтрированного элемента ветряночной сыпи, развивался синюшно-багровый инфильтрат в коже и подкожной клетчатке.
Преимущественной локализацией этого осложнения ветряной оспы является голова и шея — у 27 детей (28, 1 %), передняя брюшная стенка — у 21 ребенка (21,8 %), нижние конечности — у 14 (14,6 %).
В посеве отделяемого из очага поражения у 38 больных ветряночной флегмоной получен Staphylococcus aureus, у 19 — Streptococcus haemoliticus, у 6 — Proteus vulgaris, у 9 — E.coli, у остальных роста микрофлоры не наблюдалось.
Независимо от формы и клинических проявлений заболевание протекало с четко выраженной стадийностью[3]:
а) период прогрессивного течения;
б) период некрозов и раневых дефектов;
в) период репарации.
При гистологическом исследовании мы обнаружили тромбоз сосудов подкожной клетчатки и дермы, кровоизлияния по периферии от сосудов в начальной стадии процесса; фибриноидный некроз стенки тромбированных сосудов, нейтрофильную и макрофагальную инфильтрацию по периферии от сосудов в очаге поражения с начинающимися признаками некроза кожи и подкожной клетчатки в более поздние сроки заболевания.
При исследовании иммунного статуса у детей с ветряночной флегмоной было выявлено достоверное увеличение концентрации IgМ у детей от 1 года до 3 лет на 74,11 % (р = 0,005), от 3 до 7 лет на 46,73 % (р = 0,06). Содержание Ig G достоверно снижалось у детей с ветряночной флегмоной от 1 года до 3 лет на 98,28 % (р < 0,001), от 3 до 7 лет на 82,24 % (р < 0,001).
У детей всех возрастов отмечалось умеренное снижение Т- и В-лимфоцитов за счет менее активных их фракций.
При исследовании системы гемостаза доступными методами у 26 больных выявлено уменьшение времени свертывания крови на 28,34 % (р = 0,001), времени рекальцификации плазмы на 35,39 % (р < 0,001), тромбинового времени на 28,47 % (р < 0,001), увеличение содержания фибриногена в плазме на 78,26 % (р = 0,001).
В начальном периоде производилось вскрытие некротической эпифасциальной ветряночной флегмоны множественными разрезами — насечками с предварительной антибиотико-новокаиновой блокадой. Больные получали комплексное лечение, включающее системную антибактериальную и противовоспалительную терапию, гепарин, дезагреганты, антигистаминные препараты, иммунокоррегирующие препараты, ингибиторы протеаз, детоксикацию, ГБО-терапию.
При формировании зоны некроза кожи и подкожной клетчатки производилась ранняя некрэктомия. При образовании раневых дефектов при перевязках использовали протеолитические ферменты, интерактивные раневые покрытия, УЗ-кавитацию, УФО. У 19 больных выполнена пластика местными тканями, у 8 — свободным лоскутом по закрытию образовавшегося обширного раневого дефекта в период репарации.
Средний койко-день у больных с некротической флегмоной при ветряной оспе составил 19 дней, летальность снизилась с 1,6 % до 0 %.
Выводы
1. В патогенезе некротической флегмоны при ветряной оспе у детей ведущая роль принадлежит фибриноидному некрозу с тромбозом в сосудах кожи и подкожной клетчатки на фоне иммунного воспаления гиперчувствительности немедленного типа с последующим развитием гнойного процесса.
2. Характер клинических изменений у детей с некротической ветряночной флегмоной имеет определенную последовательность: период прогрессивного течения, период некрозов и раневых дефектов, период репарации.
3. Комплексное лечение с системной антибактериальной и интенсивной посиндромной терапией, активным вмешательством в очаге поражения и использованием современных технологий в ведении ран и раневых дефектов способствовало излечению больных и снижению летальности.
Библиографическая ссылка
Кузьмин А.И., Барская М.А., Завьялкин В.А., Терехина М.И., Осипов Н.Л., Мунин А.Г., Голосов А.Б., Серегина Т.Н. НЕКРОТИЧЕСКАЯ ЭПИФАСЦИАЛЬНАЯ ФЛЕГМОНА // Международный журнал прикладных и фундаментальных исследований. — 2015. — № 12-7. — С. 1242-1243;
URL: https://applied-re.ru/ru/article/view?id=8126 (дата обращения: 01.07.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Клинические варианты осложнений ветряной оспы у детей
Статьи
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; №3 (сентябрь-октябрь); 2019; стр. 13-16.
Л. Н. Мазанкова2, д-р мед. наук, проф., зав. кафедрой детских инфекционных болезней, Заслуженный врач России, Э. Р. Самитова, канд. мед. наук, зам. главного врача по инфекции1, ассистент кафедры детских инфекционных болезней2, С. Г. Горбунов2, д-р мед. наук, проф., В. П. Зыков2, д-р мед. наук, проф., зав. кафедрой детской неврологии, И. М. Османов1, д-р мед. наук, проф., главный врач, В. В. Никитин1, зав. отделением общей реанимации и интенсивной терапии, М. Н. Ермакова1, зав. 1-м инфекционным отделением.
1ГБУЗ «ДГКБ им. З. А. Башляевой ДЗМ»
2ФГБОУ ДПО РМАНПО Минздрава России
Резюме: В статье представлено клиническое описание случая ветряной оспы у ребенка 11 месяцев, осложнившейся энцефалитом и флегмоной мягких тканей подбородка на фоне гипогаммаглобулинемии с благоприятным исходом. Показан алгоритм диагностики хирургического и неврологического осложнений ветряной оспы, в том числе методы нейровизуализации. На данном примере продемонстрирована эффективность комплексного лечения осложненной формы этой инфекции, включающего противовирусную, антибактериальную и противосудорожную терапию, позволившего добиться благоприятного исхода.
Ключевые слова: ветряная оспа, дети, осложнения ветряной оспы, менингоэнцефалит, васкулит, флегмона
Summary: The article presents a clinical description of a chickenpox case in a 11-month-old child, complicated by encephalitis and phlegmon of the soft tissues of the chin against the background of hypogammaglobulinemia with a favorable outcome. The algorithm for diagnosing surgical and neurological complications of chickenpox, including methods of neuroimaging, is shown. This example demonstrates the effectiveness of the complex treatment of a complicated form of this infection, including antiviral, antibacterial and anticonvulsant therapy, which has led to a favorable outcome.
Keywords: chickenpox, children, chickenpox complications, meningoencephalitis, vasculitis, phlegmon
Ветряная оспа (МКБ-10: В01) — острое инфекционное заболевание, вызываемое вирусом Varicella-zoster (VZV) из семейства Herpesviridae, передающееся воздушно-капельным путем, характеризующееся лихорадкой, интоксикацией, появлением характерной макулопапулезной и везикулезной сыпи и доброкачественным течением [1].
Ветряная оспа — широко распространенное заболевание в детском возрасте, что связано со всеобщей восприимчивостью, легкостью передачи инфекции и отсутствием массовой специфической профилактики. Заболевают дети всех возрастов, включая новорожденных и детей 1-го года жизни. Возможна трансплацентарная передача инфекции, развитие врожденной ветряной оспы, отличающейся тяжелым течением, генерализацией процесса в виде висцеральной формы с полиорганным поражением [2]. Ветряная оспа может быть причиной летальных исходов, в том числе у детей с онкогематологическими заболеваниями, у новорожденных, а также у пациентов, получающих химиотерапию, глюкокортикостероиды, лучевую терапию, у иммунокомпрометированных больных, в том числе при ВИЧ-инфекции [3].
Тяжесть состояния при ветряной оспе часто обусловлена развитием осложнений, частота которых составляет от 4,83 до 67,7%, по данным разных авторов. По оценке ВОЗ, в мире ежегодно госпитализируются по поводу осложнений ветряной оспы около 4 млн больных, а умирают от этой инфекции более 4000 больных. В России среди госпитализированных детей с ветряной оспой в 40,4% случаев регистрируются осложнения, наиболее часто встречаются бактериальные инфекции кожи (8,4%) и неврологические осложнения (4,2%) [4, 5].
Самым частым неврологическим осложнением при ветряной оспе у детей является энцефалит, составляющий 75% среди других неврологических синдромов и характеризующийся развитием церебеллярной (мозжечковой) формы с атаксией [6], [7]. Реже встречаются оптикомиелит, поперечный миелит, серозный менингит, менингоэнцефалит, энцефалит с деменцией, нейропатии, асептический менингит, синдром Гийена-Барре, парез лицевого нерва [2]. Разнообразие клинических форм поражения нервной системы при ветряной оспе представлено в работе Билялетдиновой И.Х. с соавт. (2016) такими состояниями, как мозжечковая атаксия (44%), менингоэнцефалит (40,5%), менингит (8,3%), полирадикулонейропатия (4,8%), острый диссеминированный энцефаломиелит (1,2%), ишемический инсульт (1,2%) [8]. При наблюдении за 65 детьми в возрасте от 1 года до 17 лет с ветряночным энцефалитом Скрипченко Н.В. с соавт. (2009) установлено преобладание мозжечковой формы заболевания, составляющей 93,9%, над церебральной формой. При этом изменения на МРТ являются редкостью и составляют 12,3%. Исходом мозжечковой формы было выздоровление в 100% случаев, а при церебральной форме — развитие эпилепсии в 50% и летального исхода у 25% [9].
Бактериальные осложнения ветряной оспы характеризуются развитием вторичного инфицирования элементов ветряночной сыпи с образованием на коже абсцессов, импетиго, флегмоны, стрептодермии, рожи и др. Возможно сочетание бактериальных и неврологических осложнений у детей с иммунодефицитными состояниями, однако такие формы встречаются редко, отличаются тяжестью течения и неблагоприятным исходом. Ниже представлен случай ветряной оспы у ребенка 11 месяцев с развитием комбинированного осложнения в виде флегмоны и менингоэнцефалита.
Ребенок Никита П. поступил в инфекционное отделение ГБУЗ «ДГКБ им. З.А. Башляевой ДЗМ» на 4-й день болезни с диагнозом: «Ветряная оспа. Отек Квинке». Заболевание началось остро с повышения температуры тела до 38,3оС и появления везикулезной сыпи на волосистой части головы, лице, туловище и конечностях, которая сохранялась в течение 3 суток. На фоне продолжающейся лихорадки до 38,5оС на 4-й день болезни появились гиперемия и отек кожи в области подбородка, что послужило причиной госпитализации ребенка. Анамнез жизни ребенка — без особенностей. Из эпидемиологического анамнеза известно, что он находился в семейном контакте по ветряной оспе.
При поступлении состояние ребенка средней степени тяжести. Температура тела 37,8оС. Умеренно выражены симптомы интоксикации: вялость, снижение аппетита. На коже единичные подсыхающие везикулы, корочки. В легких — аускультативно жесткое дыхание, хрипов нет, ЧД — 24 в минуту. Тоны сердца ясные, ритмичные, ЧСС — 122 в минуту. Живот мягкий, безболезненный. Печень выступает из-под реберной дуги на 1,5 см, селезенка не пальпируется. Стул и мочеиспускание в норме. Отеков нет. Сознание ясное, менингеальных и очаговых симптомов нет. В подбородочной области отек и инфильтрация мягких тканей, подтвержденные при УЗИ. Ребенку выставлен клинический диагноз: «Ветряная оспа. Флегмона подбородочной области». Назначена антибактериальная терапия: цефазолин и ампициллин/сульбактам в возрастных дозах внутримышечно. Произведено вскрытие и дренирование флегмоны, получен гной, при бактериологическом посеве которого выделен S. pyogenes группы А (рис. 1).
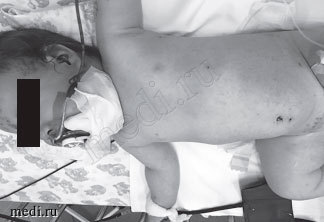
Рис. 1. Ребенок 11 месяцев с признаками ветряной оспы
На 3-й день госпитализации (7-й день болезни) отмечалось ухудшение состояния за счет гипертермии, распространения флегмоны с подбородочной области на шею и грудь, появления правостороннего гемипареза и тонико-клонических судорог в пораженной конечности. В анализе крови при этом отмечалась анемия 1-2-й степени, тромбоцитопения до 100 х 109/л, гиперлейкоцитоз 43,3 х 109/л со сдвигом влево до миелоцитов по типу лейкемоидной реакции миелоидного типа, повышение СОЭ до 55 мм/ч. Наблюдался выраженный системный воспалительный ответ в виде повышения уровня С-реактивного белка до 98,3 мг/л (норма до 10 мг/л) и прокальцитонина до 1,5 нг/л (норма до 0,5 нг/л). В протеинограмме отмечалась гипогаммаглобулинемия до 6,63%. Коагулограмма без изменений. На ЭКГ -неполная блокада правой ветви пучка Гиса.
Появление неврологической симптоматики в сочетании с воспалительными изменениями в анализах крови послужили показанием к проведению компьютерной томографии (КТ) головного мозга, на которой визуализированы ишемические изменения вещества головного мозга левой лобной и затылочной доли с очагами пониженной плотности до 2 см в диаметре, не изменяющимися при введении контрастного вещества, что характерно для течения энцефалита (рис. 2). Ребенку была выполнена спинномозговая пункция.
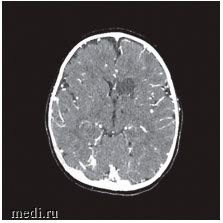
Рис. 2. КТ головного мозга: ишемические изменения вещества головного мозга левой лобной и затылочной долей, что, вероятнее всего, является проявлением энцефалита
В анализе ликвора наблюдался невысокий преимущественно нейтрофильный цитоз (24 клетки, из них 19 -нейтрофилы, 5 — лимфоциты), содержание белка и глюкозы в норме. При ПЦР исследовании ликвора на ДНК вирусов группы герпеса обнаружена ДНК VZV.
Ребенок был осмотрен оториноларингологом, офтальмологом, хирургом, неврологом. Учитывая ухудшение состояния, появление правостороннего гемипареза, судорог, выраженных воспалительных изменений в анализах крови, данные молекулярно-генетического исследования ликвора и КТ головного мозга, можно было думать о развитии у пациента осложнений ветряной оспы в виде энцефалита с высокой вероятностью церебрального васкулита и флегмоны мягких тканей подбородочной области, шеи и грудной клетки. В связи с этим для дальнейшего лечения ребенок был переведен в ОРИТ, где находился 14 дней.
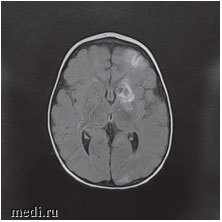
Рис. 3. МРТ головного мозга: ишемические изменения в бассейне левой средней мозговой артерии и атрофия коры головного мозга в височной и лобной долях слева
Консультация проф., зав. кафедрой неврологии детского возраста РМАНПО Зыкова В.П. от 14.03.17: ветряночный энцефалит с высокой вероятностью церебрального васкулита. По данным видео-ЭЭГ-мониторинга, выявлена эпилептиформная активность теменно-лобной лотенции. С учетом клинико-ЭЭГ-проявлений рекомендуется продолжить антиконвульсантную терапию в течение 6 месяцев от начала заболевания, с повторным видео-ЭЭГ-монторингом.
Консультация в НПЦ медицинской радиологии ДЗМ канд. мед. наук, доц. Петряйкина А.В. от 23.03.17: по результатам представленных КТ и МРТ изображений, учитывая клиническую картину вероятно речь идет о течении ветряночного VZV. Зона поражения затрагивает корково-подкорковые области левого полушария (всех долей), область головки хвостатого ядра. Вероятно, имел место васкулит с поражением периферических отделов сосудистого русла, без убедительных данных за геморрагический компонент.
На ЭЭГ в динамике зарегистрированы выраженные общемозговые изменения биоэлектрической активности головного мозга со сглаженностью зональных различий. Наблюдалась непостоянная межполушарная асимметрия в затылочной и центрально-височной областях за счет преобладания медленной волновой активности, выраженные признаки дисфункции срединных структур. Пробы с фото- и фоностимуляцией существенно не отличались от фоновой записи. Структура фаз сна сохранена. В затылочной и центрально-височной областях с обеих сторон периодически отмечались эпилептиформные потенциалы, что свидетельствовало, вероятно, о формировании эпиактивности. При выполнении дневного видео-ЭЭГ-мониторинга зафиксирована эпилептиформная активность в лобно-теменной области, что позволило рекомендовать продолжение плановой противосудорожной терапии в течение 1 года от начала заболевания с контрольным аналогичным исследованием.
Была продолжена антибактериальная терапия с последовательной сменой антибиотиков на 10-дневные курсы меропенема и ванкомицина (в комбинации), линезолида, ципрофлоксацина и рифампицина. Кроме того, пациент получал ацикловир по 160 мг х 3 р/сут. внутривенно в течение 3 недель, инфузионную терапию глюкозо-солевыми растворами, человеческий иммуноглобулин для внутривенного введения из расчета 1,5 г/кг на курс, трансфузию эритроцитарной взвеси, противосудорожную (диазепам, затем вальпроевую кислоту), сосудистую и прочую симптоматическую терапию.
На фоне проводимого лечения отмечалась положительная клинико-лабораторная динамика. При выписке состояние ребенка удовлетворительное, температура тела стойко в пределах нормы, симптомы интоксикации отсутствуют. Кожные покровы и слизистые оболочки чистые, обычной окраски. В подчелюстной области вокруг послеоперационного рубца сохранялась небольшая инфильтрация мягких тканей размерами 10 х 4 мм, цвет кожи на данном участке не изменен, флюктуация отсутствовала. Со стороны сердечно-сосудистой системы, легких и ЖКТ патологии не выявлено. Физиологические отправления в норме. Неврологический статус: сознание ясное, очаговых и менингеальных симптомов нет. Снижен объем движений в правой руке. Сухожильные рефлексы и сила в мышцах рук справа снижены, в ногах — одинаковы с обеих сторон.
В анализах крови в динамике нормализовалось количество эритроцитов, лейкоцитов и тромбоцитов с преобладанием в лейкоцитарной формуле лимфоцитов (76%). Показатели СОЭ и прокальцитонина также пришли в норму, сохранялось небольшое повышение уровня С-реактивного белка (15,2 мг/л). Содержание общего белка приблизилось к нижней границе нормы (58 г/л). Показатели ликвора при повторной люмбальной пункции — без патологии, ДНК VZV при контрольном ПЦР-исследовании не обнаружена.
Ребенок был выписан с заключительным основным диагнозом: «Ветряная оспа, типичная форма, тяжелое течение», осложнения: «Ветряночный менинго-энцефалит с явлениями васкулита. Симптоматическая фокальная эпилепсия. Флегмона мягких тканей подбородочной области, шеи и грудной клетки в стадии разрешения», сопутствующий диагноз: «Гипогаммаглобулинемия».
При выписке пациенту рекомендован домашний режим и диета по возрасту, продолжить прием вальпроевой кислоты до 1 года с контролем концентрации через 1 месяц, витамины В1, В6, В 12, L-карнитин, медицинский отвод от профилактических прививок на 1 год, ежемесячный контроль общего анализа крови, ежеквартальный контроль ЭЭГ, повторить видео-ЭЭГ-мониторинг через 1 месяц и МРТ головного мозга через полгода, продолжить ЛФК и массаж под наблюдением участкового педиатра и невролога.
Катамнез невролога от 10.12.18. Диагноз: последствие ветряночного менингоэнцефалита с явлениями васкулита. Симптоматическая эпилепсия, левополушарная лобно-височная. Медикаментозная ремиссия. Рекомендовано: продолжить конвулекс, программу отмены начать постепенно, под контролем ЭЭГ. Судороги не повторялись.
На данном примере продемонстрированы особенности раннего развития поражения ЦНС в виде менингоэнцефалита с явлениями васкулита и формированием симптоматической фокальной эпилепсии с благоприятным исходом у ребенка 11 месяцев с тяжелой типичной формой ветряной оспы, осложненной флегмоной мягких тканей подбородочной области, шеи и грудной клетки на фоне гипогаммаглобулинемии. Применяемые методы диагностики, в том числе нейровизуализация, позволили своевременно диагностировать развившиеся осложнения и скорректировать проводимую терапию.
ЛИТЕРАТУРА
1. Детские инфекции: Справочник практического врача / Под ред. Л.Н. Мазанковой. 2-е изд., перераб. и доп. М.: МЕД-пресс-информ, 2016.
2. Ветряная оспа у детей в современных условиях (эпидемиология, клиника, диагностика, терапия, профилактика): Учебное пособие / Под ред. Ю.В. Лобзина. СПб., 2011.
3. Зрячкин Н.И., Бучкова Т.Н., Чеботарева Г.И. Осложнения ветряной оспы (обзор литературы) // Журнал инфектологии. 2017. Т. 9. № 3. С. 117-128.
4. Лещинская Е.В., Мартыненко И.И. Острые вирусные энцефалиты у детей. М.: Медицина, 1990.
5. Сорокина М.Н., Скрипченко Н.В. Вирусные энцефалиты и менингиты у детей. М., Медицина, 2004.
6. Ветряная оспа у детей: Руководство для врачей / Под ред. Н.В. Скрипченко. СПб.: Тактик-Студио, 2015.
7. Science M., MacGregor D., Richardson S.E. Central nervous system complication of varicella-zoster virus // J. Pediatr. 2014. Vol. 165. № 4. Р. 779-785.
8. Билялетдинова И.Х., Малинникова Е.Ю., Митрофанова И.В., Прыткова М.И. Поражения нервной системы, вызванные вирусом варицелла-зостер // Детские инфекции. 2016. № 3. С. 10-15.
9. Скрипченко Н.В., Иванова Г.П., Команцев В.Н., Савина М.В. Современные особенности ветряночных энцефалитов у детей // Журнал инфектологии. 2009. Т. 1. № 4. С. 36-43. Л. С. Чутко1, д-р мед. наук, проф., С. Ю. Сурушкина1, канд. мед. наук, Е. А. Яковенко1, канд. биол. наук, Т. Л. Корнишина2, канд. мед. наук
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник