Физиологическая желтуха новорожденного мкб 10
Содержание статьи
Неонатальная желтуха
Тактика лечения:
1. Антенатальный и ранний послеродовые периоды:
— на дородовом этапе всем беременным женщинам рекомендуется определить группу и резус принадлежность крови;
— у ребенка от матери с резус-отрицательной принадлежностью крови в пуповинной крови определить группу и резус принадлежность, пробу Кумбса;
— у ребенка, родившегося от матери с группой крови О(1) резус-положительной, определить в пробе пуповинной крови группу крови и пробу Кумбса.
2. Постнатальный период:
— осмотр ребенка как минимум каждые 8-12 часов, в течение первых нескольких дней;
— обеспечить основные принципы ухода, соответствующие принципам ухода за здоровым новорожденным: адекватное грудное вскармливание (минимум 8 раз в сутки), не рекомендуется выпаивать детей водой или раствором глюкозы в дополнение к грудному вскармливанию;
— обеспечить тепловую защиту.
1. Появляется не ранее 2 суток, распространяется не более 1-3 зон по шкале Крамера.
2. Ребенок активный, имеет хороший сосательный рефлекс и нормальную температуру.
3. Размеры печени и селезенки не увеличены.
4. Моча светлая, стул окрашен
1. Определить ориентировочный уровень билирубина по шкале Крамера и/или провести тест на концентрации билирубина (ТКБ).
2. Обеспечить адекватное вскармливание.
3. Обеспечить ежедневный мониторинг ребенка.
4. Обучить мать наблюдать и ухаживать за ребенком.
5. Ребенка можно выписать домой.
Желтуха, связанная с грудным молоком:
1. Определяется у 3-5% новорожденных, находящихся на исключительно грудном вскармливании (ИГВ).
2. Диагностируется у здоровых новорожденных в случае отсутствия клинических проявлений любого заболевания.
3. Может быть 2 пика повышения билирубина: между 4-5, и 14-15 днями жизни.
4. Желтушное окрашивание кожи может сохраняться до 12 недель жизни ребенка.
5. Дети с этой желтухой не нуждаются в медикаментозной терапии и прекращении грудного вскармливания.
1. Желтуха появляется в первые 24 часа после рождения или определяется на подошвах или ладонях.
2. Желтуха появляется после 7 дня жизни.
3. Желтуха сохраняется более 14 дней у доношенных и более 21 дня у недоношенных без четкой тенденции к уменьшению.
4. Состояние ребенка может быть удовлетворительным или нарушенным.
5. Печень и селезенка могут быть увеличены.
6. Возможно изменения цвета мочи и кала.
1. Немедленное начало фототерапии.
2. Определить общий билирубин (ОБС) сыворотки и его фракции.
3. Определить уровень гематокрита, гемоглобина, количество эритроцитов и ретикулоцитов.
4. Провести контроль массы тела новорожденного.
5. Оценить адекватность грудного вскармливания.
6. При наличии данных за другое заболевание – дополнительное вмешательство, согласно соответствующих заболеваний.
Терапия неонатальных желтух:
1. Фототерапия.
2. Заменное переливание крови.
Показания к фототерапии у доношенных новорожденных
Когда?
— ОБС > 170 мкмоль/л в первые 24 часа;
— ОБС > 260 мкмоль/л между 25-48 часами;
— ОБС > 300 мкмоль/л > 48 часов.
Показания к фототерапии у недоношенных новорожденных
Когда?
— ОБС 100 мкмоль/л в первые 24 часа у детей < 1000 г;
— ОБС >100 мкмоль/л в первые 24 часа у детей < 1500 г;
— ОБС 125 мкмоль/л между 25-48 часами у детей < 1000 г;
— ОБС >125 мкмоль/л между 25-48 часами у детей < 1500 г;
— ОБС 140 мкмоль/л более 48 час. у детей < 1000 г;
— ОБС 180 мкмоль/л более 48 час. у детей < 1500 г;
— ОБС 150 мкмоль/л 72 час. и более у детей < 1000 г;
— ОБС 200 мкмоль/л 72 час. и более у детей < 1500.
Как долго?
— Не менее 24 часов.
Как часто измерять уровень билирубина?
— Каждые 24 часа.
Когда отменять?
— Когда уровень билирубина будет ниже уровня риска.
— ребенок должен быть полностью раздет;
— прикрыть глаза светонепроницаемой повязкой;
— лампу установить на расстоянии, рекомендуемом в инструкции производителя;
— проводить фототерапию непрерывным способом (кроме перерывов на кормление).
Мониторинг во время фототерапии:
— контроль температуры тела ребенка через каждые 3 часа;
— взвешивать ребенка как минимум 1 раз в сутки;
— изменять положение тела ребенка как минимум после каждого кормления;
— продолжить грудное вскармливание не менее 8 раз в сутки без ночного перерыва;
— лабораторное обследование в динамике.
1. Фототерапия у доношенного новорожденного:
— прекращается в случае получения результата общего билирубина в сыворотке крови ниже первоначального уровня, при котором она была начата, и наличия или отсутствия факторов риска.
2. Фототерапия у недоношенного новорожденного:
— прекращается при удержании результата билирубина ниже уровня, при котором она была начата, и наличия или отсутствия факторов риска.
3. Если у ребенка светлый стул или темная моча, фототерапия не показана.
Критерии для перевода в стационар 3-го уровня или для повторной госпитализации:
— проведение обменной трансфузии;
— ухудшение клинического состояния ребенка с желтухой;
— уровень прямого билирубина более 34 мкмоль/л (более 20% от уровня ОБС);
— увеличение печени и /или селезенки;
— наличие темной мочи и и/или обесцвеченного стула;
— распространение желтушного окрашивания на ладони и подошвы.
Показания для заменного переливания крови:
1. В случае неэффективности фототерапии.
2. В случае развития клиники острой билирубиновой энцефалопатии независимо от уровня билирубина.
3. В случае нарастания общего билирубина в сыворотке крови до критических цифр (у доношенных – 510 мкмоль/л, у недоношенных – 350 мкмоль/л).
Уровни билирубина, определяющие потребность проведения ЗПК:
— масса тела (г)
— с факторами риска
— без факторов риска
— менее 1000
— 1000-1249
— 1250-1499
— 1500-1999
— 2000-2499
— 2500 и более
— 205
— 222
— 222
— 255
— 290
— 305
— 205
— 222
— 255
— 290
— 305
— 342-425-510
Требования к заменному переливанию крови:
1. Критерий направления ребенка в стационар 3-го уровня для оказания медицинской помощи (из родильного отделения ЦРБ в перинатальный центр).
2. Процедуру должен проводить только обученный персонал.
3. Процедуру проводить только в операционной с соблюдением всех правил асептики и антисептики.
4. Продолжать грудное вскармливание и фототерапию.
Индикаторы эффективности лечения:
— удовлетворительное клиническое состояние ребенка;
— локализация желтухи по 1-3 зонах по шкале Крамера;
— налаженное грудное вскармливание.
Источник
Желтуха у новорожденных: причины и последствия
Что такое желтуха у новорожденных
Сегодня мы поговорим о желтушке новорожденных, как физиологической, так и патологической, ее причинах возникновения в первые дни жизни малыша, последствиях желтухи, симптомах и признаках, диагностике и, конечно, способах лечения.
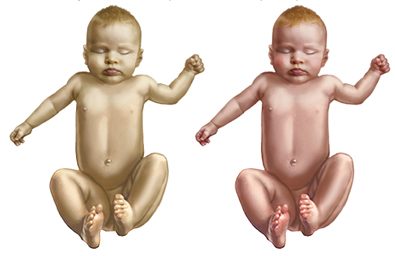
Неонатальная желтуха новорожденных — это довольно распространенное явление, которое бывает как у доношенных малышей, так и у тех, кто родился раньше положенного срока. Оно обусловлено распадом особого белка — фетального гемоглобина, который ребенку больше не нужен после появления на свет и начала дыхания легкими. Он заменяется на гемоглобин А, а в процессе распада образуется билирубин. При большом его скоплении кожа, слизистые оболочки и белки глаз начинают желтеть.
Врачи называют послеродовую желтуху не болезнью, а естественным физиологическим процессом, проходящим бесследно. Но бывают случаи патологической желтухи, когда дети подлежат госпитализации – такую желтуху необходимо вылечить.
Желтуха у новорожденных: причины
- Аномалии в развитии селезенки, печени, протоков, по которым проходит желчь.
- Родовые травмы.
- Наследственные патологии.
- Застой желчи.
- Недоразвитие органов.
- Гепатиты.
- Несовместимость крови.
- Резус-конфликт.
- Гормональные сбои.
- Сахарный диабет матери.
- Заражение плода во внутриутробном периоде инфекциями, ведущими к патологиям печени и кровоснабжения.
- Прием матерью большого количества медикаментов при беременности или в родовой деятельности.
- Кефалогематомы.
- Позднее прикладывание к груди.
- Вскармливание смесью с первых часов жизни.
- Критичная потеря веса новорожденного.
Типы желтухи
- Физиологическая желтуха новорожденных (неонатальная желтуха или гипербилирубинемия)
Это естественное состояние, которое появляется при рождении и проходит у грудничка без медицинского вмешательства. Отличить физиологическую желтуху от патологической нужно доверить врачу. Первые симптомы желтушки обычно наблюдаются на 1-3 сутки жизни малыша (может и позже). Транзиторная (временная)желтуха развивается у 50— 70% новорожденных детей, в то время как повышение уровня непрямого билирубина обнаруживается у всех. Анемии и увеличения внутренних органов не диагностируется.
Возможно окрашивание кожи в лимонный цвет.
При неонатальной желтухе довольно часто наблюдается повышенный уровень эстрогена в материнском молоке, передающийся малышу при грудном вскармливании. В таком случае сначала выводится эстроген, а потом билирубин.
Сколько держится желтуха у новорожденных? Если желтушка у младенца имеет только физиологические причины, то она держится 7-10 дней, если же она вызвана и гормональными нарушениями у матери ребенка, то это состояние более долгое и может сохраняться даже у месячных детей. Состояние может длиться до трех месяцев.
Прекращать грудное вскармливание не рекомендуется, если общее состояние новорожденного не нарушено – у него отличный сон, сосательный рефлекс активный, прибавка в весе не ниже нормы.

- Патологическая желтуха
Это критичное состояние, характеризующееся поражением клеток организма и угасанием рефлексов.
- Механическая — обусловлена закупоркой желчных протоков.
- Гемолитическая — такая врожденная желтуха встречается реже и диагностируется в первые часы жизни. Возникает по различным причинам, кроме механических – нефункциональность печени, резус-конфликт, вирусы, бактерии и прочее.
После выздоровления дети обязательно должны наблюдаться в течение последующего года у окулиста, невролога и ортопеда. Нужно соблюдать рекомендацию врача – не ставить прививки 1 год.
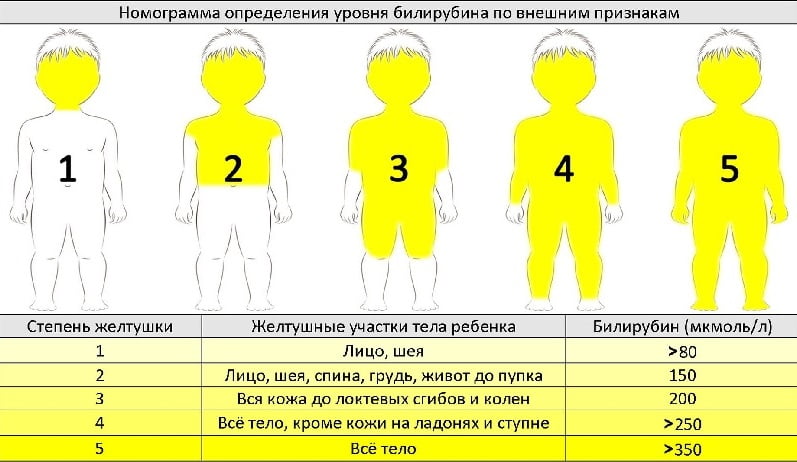
Степени
Различают 5 степеней желтушки:
- Желтеет только кожа шеи и лица.
- Желтушность верхней части тела до пупка.
- Распространение не ниже коленей.
- Желтушность на всем теле, кроме поверхности стоп и ладоней.
- Пожелтение стоп и ладоней.
Симптомы желтухи, группа признаков при патологическом типе
- Пожелтение кожи, слизистых оболочек вплоть до приобретения зеленого оттенка – так выглядит грудничок с желтухой. Фото проявления симптома можно посмотреть в свободном доступе.
- Увеличение внутренних органов (селезенка, часто печень).
- Кал становится белым, бесцветным.
- Моча темная.
- Беспричинное появление синяков.
Через 14 -20 дней симптомы становятся ярче и выраженнее, в затяжном состоянии ребенок чувствует себя хуже.
Патологическая желтуха вызывает множество осложнений и имеет различные формы, которые проявляются по-разному. Например, самым опасным и тяжелым состоянием является ядерная желтуха, при которой младенец должен обязательно находиться под круглосуточным наблюдением специалистов в условиях стационара.
- Сосательный рефлекс ослаблен.
- Сонливость.
- Крик малыша монотонный.
- Вялость.
- Взгляд становится блуждающим.
- Заторможенность.
- Тошнота, рвота, обильные частые срыгивания.
- Большой родничок становится выпуклым.
- Рефлексы ребенка угасают.
- Периодические всплески нервного возбуждения.
- Судороги.

Диагностика желтухи у новорожденных, код по МКБ 10
- Обнаружение признаков желтухи новорожденных происходит в роддоме или врачом педиатром во время первого патронажа.
- Из лабораторных методов проводят анализ крови, биохимию крови с определением уровня общего и непрямого билирубина, уровень гормонов в крови, ИФА и ПЦР на выявление инфекций.
- Из инструментальных — УЗИ, ФГДС, рентгенологическое исследование.
- Также рекомендован осмотр такими специалистами, как гастроэнтеролог и хирург.
Код неонатальной желтухи по МКБ 10 — P59.
Лечение желтухи
Терапия направлена на устранение первопричины, симптомов и улучшение состояния ребенка.
При физиологической желтухе малыш не нуждается в лечении, это лишь особенность организма. Но при интенсивности желтушности кожи иногда назначают светолечение. Это ускорит процесс превращения билирубина в водорастворимую форму и позволит ему покинуть организм с калом и мочой.
Патологическая желтуха подразумевает различные манипуляции и терапию медикаментами.
- Переливание крови. На сегодняшний момент это достаточно распространенный метод избавления маленького организма от отравляющих его веществ. Рассматривать мать малыша как донора возможно не ранее, чем через два месяца после родов. Ей необходимо восстановить кровопотери и не потерять лактацию. Объем «новой» крови составляет около 80 % всего кровотока ребенка, причем происходит замена только эритроцитов.
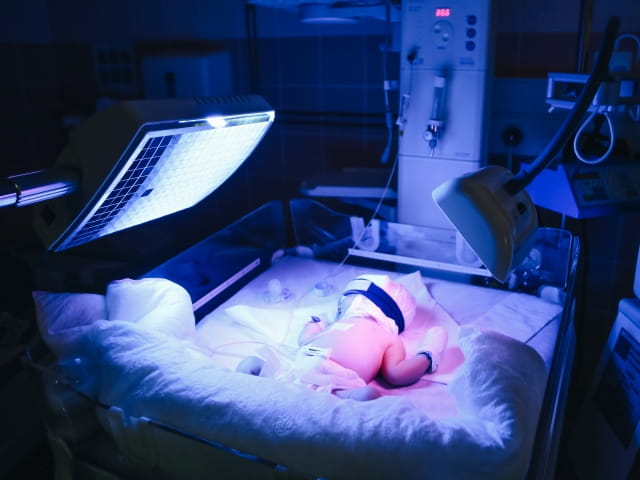
- Фототерапия или солнечные ванны. Под действием лучей билирубин подвергается быстрейшему распаду и выходу. Целесообразно применять данный метод только при легкой и средней форме течения болезни. Для лучшего эффекта ребенка постоянно поворачивают, подставляя под лампу солнечного света разными сторонами тела. Примерное проведение под лампой в сутки составляет 14-16 часов.
- Желчегонные средства. Урсофальк, Хофитол. Эти средства содержат витамины, органические кислоты, минеральные вещества и флавоноиды. Действие лекарств заключается в улучшении работы почек, печени и обмена веществ. Побочные явления встречаются крайне редко. Средства имеют хорошие отзывы.
- Сорбенты. Полисорб, Смекта. Они направлены на быстрейшее выведение билирубина из организма и красящего желтого пигмента из кровяного русла. Эти препараты не токсичны ими можно лечить с первого часа появления на свет.
- Глюкоза 5%. Пройти курс лечения глюкозой необходимо при низких показателях сахара в крови. В первые часы жизни уровень глюкозы снижается, но с течением некоторого времени показатели нормализуются. Но если глюкозы все же недостаточно, то ее восполнение происходит при помощи внутривенных вливаний, зонда или раствором в бутылочке. На распад и выведение билирубина глюкоза влияет незначительно. Поэтому применяется в качестве общеукрепляющей терапии. Часто принимается в комплексе с витаминами.
- Плантекс. Это препарат, состоящий из плодов фенхеля. Он активизирует деятельность печени. Разрешен с самых первых дней жизни малыша.
- При очень тяжелом затяжном течении клинической желтухи у новорожденного, сопровождающимся судорогами можно лечиться препаратами Фенобарбитал и Паглюферал.
- Гомеопатия. Галстена. Это довольно распространенный препарат при описываемом состоянии. Он направлен на снятие спазма и воспаления, восстановление поврежденных клеток печени и активизацию работы поджелудочной железы. Основные компоненты Галстены — это одуванчик, расторопша и чистотел. Для новорожденных детей средство назначается в каплях, которые нужно развести перед приемом в кипяченой воде, молоке или смеси.
- Важным моментом, как для физиологической, так и для патологической желтухи является грудное вскармливание. Билирубин хорошо выводится при дефекации. А грудное молоко является слабительным «средством» для малыша.
- При невозможности естественного вскармливания выбор смеси должен быть тщательным и обдуманным. Она должна содержать необходимые компоненты и не провоцировать запоров.
- К тому же отвар плодов шиповника разрешен новорожденному и дополнит его организм полезными микроэлементами и витаминами, необходимыми в раннем детстве.

Качество материнского молока играет важную роль. Женщине нужно отказаться от жареных, жирных, острых и соленых продуктов. Овощи и фрукты лучше употреблять в запеченном виде. В рацион должна быть включена клетчатка, каши, белок. Тяжелые или вредные продукты дают дополнительную нагрузку печени ребенка.
Последствия желтухи у новорожденных
При своевременном диагностировании и лечении желтухи можно не бояться ее последствий. В редких случаях возможны осложнения.
При отсутствии терапии возможно развитие энцефалопатии, ДЦП (детского церебрального паралича, ЗПР (задержки психического развития), глухоты, эпилепсии, ВСД (вегето-сосудистой дистонии), расстройства двигательной функции и прочего.
В некоторых случаях патологическая желтуха может быть заразна. Это происходит если она спровоцирована инфекциями (мононуклеоз, желтая лихорадка), вирусные гепатиты и бактериальные болезни (лептоспироз). Домашние должны быть аккуратнее, чтобы не заразиться.
Принимайте профилактические меры, следите за своим здоровьем и здоровьем вашего малыша!
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник
Желтуха у новорожденных

Педиатр (по работе с детьми первого года жизни)
Стаж 21 год
Врач-педиатр высшей категории, член Союза педиатров России
Записаться на прием
Желтуха у новорожденных (чаще всего физиологическая) – состояние, при котором кожа и белки глаз желтеют вследствие высокого содержания в крови вещества под названием билирубин. У большинства младенцев развивается на 2-3 сутки после рождения. Билирубин представляет собой желтое вещество, являясь результатом разрушения гемоглобина в процессе естественной замены эритроцитов. В нормальном состоянии он должен быстро перерабатываться в печени. По медицинской статистике, желтуха у новорожденных, появившихся на свет в срок, диагностируется в 50-60% случаев, а у недоношенных – в 80%. Билирубин в избыточном количестве имеет токсическое действие на внутренние органы.
Информация о заболевании и его причинах
Несмотря на то, что заболевание распространено среди новорожденных, следить за уровнем билирубина в этот период нужно. В среднем требуется 1-2 недели для нормализации показателей. В группе риска находятся дети, перенесшие внутриутробную инфекцию, родовую гипоксию или асфиксию.
Причины развития болезни у младенцев
Желтуха у новорожденных может иметь следующие причины:
- усиленный распад гемоглобина из-за резус-конфликта;
- конфликт по группе крови между матерью и малышом;
- инфекции матери и младенца;
- родовые травмы;
- гипотиреоз (снижение функции щитовидной железы);
- полицитемия (повышенное количество эритроцитов);
- реакция на грудное молоко;
- врожденный гепатит;
- пилоростеноз (врожденная патология отдела желудка).
Какие проявляются симптомы у младенцев
Проявление симптомов может быть от легких до тяжелых. Это зависит от уровня показателей билирубина в крови и длительности протекания болезни. Причины и последствия желтухи у новорожденных могут быть разными, но есть одна общая характеристика – желтушность кожи и склер. Стоит отметить, что глаза быстрее проявляют симптоматику. У младенца может наблюдаться повышенная сонливость со снижением сосательного рефлекса. Возможно появление судорог. Без лечения запущенная желтуха может стать причиной глухоты, умственной отсталости и паралича.
Основные и редко встречающиеся виды заболевания
Повышенный билирубин у младенцев считается нормой, но только в первые несколько суток. Постепенно показатели снижаются. Если этого не происходит, речь идет о развитии патологического процесса.
Виды желтухи у новорожденных (зависит от причин ее появления и тяжести протекания):
- физиологическая;
- гемолитическая;
- конъюгационная;
- неонатальная;
- ядерная;
- паренхиматозная;
- обтурационная;
- патологическая4
- механическая.
Классификация желтух новорожденных позволяет точно поставить диагноз и определить направление лечения. В неосложненных случаях самочувствие хорошее. В 60-70% у младенцев возникает физиологическая желтуха. Еще ее называют временной конъюгационной. Проявляется на 3-4 день (у недоношенных на 5-6 день) после рождения без признаков анемии и гемолиза. Проходит в течение 7-14 дней.
Конъюгационная желтуха развивается из-за незрелости какого-либо компонента системы метаболизма билирубина. Возникает со 2 по 10 сутки после рождения. Длится заболевание от 14 до 30 дней. Дифференциальная диагностика сложная, признаки могут быть схожими с другими видами желтухи. Рекомендуется стационарное наблюдение молодой мамы и младенца.
Гемолитическая желтуха у новорожденных возникает из-за наличия других заболеваний в анамнезе. Это могут быть: инфаркт легкого, поражения печени, септический эндокардит, опухоли злокачественного характера, малярия. Токсическое воздействие на организм также может стать причиной развития этой формы болезни. Диагностика показывает повышенный уровень стеркобилина в составе кала и наличие гипербилирубинемии.
Неонатальная желтуха новорожденных провоцируется незрелостью клеток печени, повышенной выработкой билирубина и низкой способностью сыворотки крови к его связыванию. Если тенденция убывания показателей не наблюдается, необходимо проведение диагностики для определения причин. Неонатальная желтуха характеризуется недостаточным количеством ферментов, которые нужны для нейтрализации избыточного билирубина в крови.
Тяжелой формой заболевания считается ядерная желтуха, поражающая головной мозг, несвязанный билирубином. Симптомы развиваются стремительно в течение первых двух суток после рождения. У младенца наблюдается маскообразное выражение лица, судороги, напряжение мышц шеи и головы, при прослушивании дыхание с хрипами. Такого типа желтуха у новорожденных имеет тяжелые последствия для здоровья.
Паренхиматозный тип – тяжелая форма болезни, требующая немедленной медицинской помощи. Имеет гепатитную природу происхождения. Механическая желтуха является патологическим синдромом, причиной которого могут быть нарушения метаболизма металлов, белков, анатомические дефекты и нарушения проходимости желчных путей. Проявляется с первых дней жизни. Выздоровление возможно ко второму полугодию при условии неосложненной формы заболевания.
Обтурационная (подпеченочная) форма заболевания развивается на фоне непроходимости желчных путей. Возможны опухоли брюшной полости в анамнезе. У младенцев цвет кожи имеет зеленовато-жетый оттенок, каловые массы – белесые, моча – темная. Патологическая желтуха в неонатальном периоде развивается стремительно – в первые сутки после рождения. Диагностируется увеличение селезенки и печени, возникновение самопроизвольных синяков по телу. Может наблюдаться усиленный гемолиз, если в анамнезе зафиксирована несовместимость по резус-фактору между матерью и младенцем.
Какие предпринимать меры профилактики
Дети, которые родились у матери с отрицательным резус-фактором крови (Rh-), находятся в группе риска. В период беременности необходимо проводить тесты на наличие резус-антител. В первые часы после появления на свет необходимо сделать анализ крови для контроля уровня билирубина. Если развитие желтухи не связано с патологиями, лучшей профилактикой считается частое кормление малыша грудью для вывода из организма мекония.
Информация о лечении заболевания

Желтуха у новорожденных лечится – это самое главное. В каждом отдельном случае тактика зависит от показаний, симптомов и вида болезни. В большинстве случаев при физиологическом типе заболевания требуется частое кормление грудью (не меньше 8-12 раз в сутки), а при патологической – фототерапия. Средняя продолжительность лечения около 96 часов. Если светолечение не дает результата, в качестве предотвращения осложнений может быть назначено заменное переливание крови.
Диагностические мероприятия
Признаки желтухи у новорожденных проявляются сразу или постепенно. Общий симптом – пожелтевшие склеры глаз и кожи. Для определения уровня билирубина не обязательно сдавать кровь на анализ. Можно провести безболезненный билитест. Его также используют для повторного контроля показателей. При подозрении на патологическую желтуху кровь сдают обязательно, включая печеночные пробы, и проводят другие исследования для определения причины заболевания.
Ответы на частые вопросы
Желтуха у новорожденных сколько длится?
Неонатальная желтуха лечение требует в сложных случаях. В зависимости от разновидности длительность заболевания может составлять от нескольких дней до полугода. В среднем от 96 часов до 14-30 дней.
Чем опасна желтуха у новорожденного ребенка?
Опасность заболевания состоит в токсичности билирубина относительно внутренних органов. Самым тяжелым осложнением желтухи является поражение головного мозга. Лечение желтухи у новорожденных дает положительные результаты при своевременно поставленном диагнозе.
Почему у новорожденных желтуха?
Заболевания у младенцев провоцируется разными факторами. Один из них – резус-фактор Rh- матери, когда у нее в крови нет антигена Rho(D), инфекционные поражения печени, врожденный гепатит, реакция на грудное молоко и др. Если печень у новорожденного работает неправильно, этот фактор также провоцирует желтуху. Детский организм борется с избытком билирубина посредством связывания его с белком крови альбумином, но не всегда этот процесс эффективен. Это и становится причиной возникновения желтушности склер глаз и кожи.
Источник