Если при беременности заболела краснухой
Содержание статьи
Краснуха при беременности
Краснуха при беременности – вирусная инфекция, передающаяся воздушно-капельным путем и провоцирующая тяжелые пороки развития у плода. Заболевание сопровождается увеличением лимфоузлов, гипертермией, кашлем, конъюнктивитом. Спустя 2-3 дня после заражения краснуха при беременности проявляется папулезной сыпью, патологические элементы изначально возникают на лице, затем распространяются на тело, руки и ноги. Для диагностики заболевания используются серологические тесты, позволяющие определить иммунологические маркеры IgM. Специфическое лечение отсутствует, при наличии тяжелых пороков развития плода краснуха при беременности является показанием к ее прерыванию.
Общие сведения
Краснуха при беременности – заболевание вирусной природы, характеризующееся повышенной контагиозностью. Данная болезнь известна также под устаревшими названиями «немецкая корь» и «рубелла». Для самой женщины патология не представляет особой угрозы, но в акушерстве ее принято считать опасным недугом из-за высокой вероятности поражения эмбриона. Краснуха при беременности диагностируется нечасто. Это заболевание поражает преимущественно детей, однако примерно 20-30% женщин детородного возраста остаются подверженными заражению из-за отсутствия антител в крови.
Опасность краснухи при беременности заключается еще и в том, что она способна протекать не только в острой, но и в хронической форме, никак клинически не проявляясь. В такой ситуации отсутствует возможность своевременно выявить риски для плода и определиться с дальнейшей тактикой ведения беременности с учетом наличия или отсутствия врожденной патологии малыша. Краснуха при беременности представляет различную степень угрозы в зависимости от срока эмбриогенеза. Заражение в первом триместре, особенно в первые недели, в 80% случаев заканчивается пороками развития. Во втором триместре риск неблагоприятного исхода наблюдается у 75% малышей, после 28 недель показатель снижается до 50%.
Краснуха при беременности
Причины краснухи при беременности
Краснуха при беременности вызывается возбудителем рода тогавирусов, тропным к эмбриональной и лимфоидной тканям. Заражение происходит преимущественно воздушно-капельным путем при тесном контакте с источником инфекции. Распространение вирусов начинается еще в инкубационном периоде, когда явные признаки болезни отсутствуют, что не позволяет исключить контакты с инфицированными людьми. Контагиозность сохраняется на протяжении 7 суток до появления сыпи и в течение 1-2 недель после ее возникновения. Краснуха при беременности также может передаваться бытовым путем при использовании общих предметов, на которых сохранились следы биологических жидкостей инфицированного человека. Доказано, что возбудитель присутствует не только в носоглоточной слизи, но и в крови, моче, кале.
Краснуха при беременности передается плоду по сосудистому руслу. Изначально патагент проникает в лимфатические узлы матери, поражает ткани дыхательных органов, после чего поступает в кровь, достигает плаценты и попадает в организм малыша. Окончательно последовательность тератогенного воздействия краснухи при беременности не изучена, однако доказано, что возбудитель провоцирует хромосомные изменения, способствует расстройству митотической активности эмбриональных клеток. Часто встречающиеся гидроцефалии, замедление умственного и физического развития при таком диагнозе обусловлены ингибицией и апоптозом тканей, расстройством циркуляции крови, вызванными пагубным воздействием вируса.
Симптомы краснухи при беременности
Краснуха при беременности, так же, как и вне ее, начинается с инкубационного периода, который длится 11-24 дня. Затем появляется характерный признак – увеличение и болезненность затылочных, шейных и околоушных лимфоузлов. Примерно треть женщин страдает от суставных болей, вызванных проникновением возбудителя в синовиальную жидкость. По истечении нескольких дней с момента возникновения этих симптомов краснуха при беременности проявляется мелкой папулезной сыпью розового цвета. Элементы могут сливаться между собой. Изначально они локализуются на коже лица, затем распространяются на тело и конечности. Исчезают высыпания в той же последовательности.
Краснуха при беременности нередко сопровождается признаками конъюнктивита: резью в глазах, светобоязнью, слезотечением. Из-за сильной интоксикации организма наблюдается повышение температуры тела до 38-39˚С, слабость, утомляемость, головная боль. Реже пациенток беспокоит кашель, боль в горле, ринорея, заложенность носа, покраснение слизистой оболочки зева. Краснуха при беременности увеличивает риск самопроизвольного аборта примерно в четыре раза. Проникая через плацентарный барьер, вирус достигает организма плода и провоцирует тяжелые нарушения внутриутробного развития, выявить которые можно при проведении ультразвукового сканирования. Дополнительно о состоянии ребенка и концентрации вируса в околоплодных водах в случае подозрения на краснуху при беременности можно судить по данным амниоцентеза.
Краснуха при беременности сопровождается множественными эмбриопатиями. Со стороны плода, прежде всего, наблюдается характерная триада Грегга. Она включает в себя такие пороки, как глухота, слепота, поражение сердца. Не исключено развитие катаракты. Также краснуха при беременности становится причиной нарушения умственного и физического развития плода, врожденной дистрофии, ДЦП, идиопатической тромбоцитопенической пурпуры. При поражении женщины на поздних сроках вынашивания со стороны малыша возможны такие проявления, как васкулит, склонность к пневмониям с постоянными рецидивами, хроническая экзантема. Примерно в трети случаев краснуха при беременности заканчивается летальным исходом для ребенка.
Даже если краснуха при беременности не спровоцировала тяжелых врожденных пороков со стороны плода, что характерно для заражений во 2-3 триместре, она может иметь отдаленные последствия. В частности, заболевание способно давать отдаленные проявления в период полового созревания ребенка и вызывать панэнцефалит, недостаточное продуцирование гормона роста. Часто перенесенная матерью краснуха при беременности становится причиной возникновения инсулинозависимой формы сахарного диабета у ребенка в юношеском возрасте. Также возможны нарушения слуха, тиреоидит аутоиммунного происхождения.
Диагностика краснухи при беременности
Краснуха при беременности диагностируется путем проведения специфических серологических анализов, свидетельствующих о наличии антител к возбудителю в крови женщины. При выявлении симптомов или в случае нахождения будущей матери в очаге инфекции следует незамедлительно обратиться к акушеру-гинекологу и инфекционисту для проведения своевременного обследования и оценки рисков для здоровья плода. Краснуха при беременности чаще выявляется с помощью иммуноферментного метода (ИФА), который показывает уровень IgM. Антитела к возбудителю начинают циркулировать в крови больной через 7 суток после занесения патагента в организм и остаются там на протяжении 1-2 месяцев.
Из-за высокой опасности краснухи при беременности для малыша пациенткам назначается ПЦР (метод полимерной цепной реакции). Его цель заключается в подтверждении недавнего инфицирования женщины, определении РНК вируса. Как уже было сказано выше, также при подозрении на краснуху при беременности проводится ИФА крови на авидность IgG к возбудителю. О заражении свидетельствует присутствие в исследуемой биологической субстанции высокого количества антител титра IgM. Именно они говорят об остром течении заболевания. В данном случае следует установить вероятный период заражения, оценить состояние плода (используется преимущественно кордоцентез) и определиться с возможностью дальнейшего ведения беременности.
Лечение краснухи при беременности
Краснуха при беременности, возникшая до 12 недель, является абсолютным показанием к искусственному прерыванию, так провоцирует формирование тяжелейших пороков развития у плода. При инфицировании на сроке 13-28 недель эмбриогенеза собирается консилиум, который решает, есть ли возможность сохранения беременности. Если установлено, что краснуха при беременности не нанесла вреда здоровью ребенка или прерывание не осуществлялось по каким-либо другим причинам, пациентке вводится иммуноглобулин в дозировке 20-30 мл путем внутримышечной инъекции.
Специфическое лечение краснухи при беременности не разработано. Больным показана полная изоляция с целью предупреждения распространения инфекции и постельный режим. При необходимости назначается симптоматическая терапия. Краснуха при беременности может требовать введения жаропонижающих препаратов, спазмолитиков, противовоспалительных средств. Если принято решение о продолжении вынашивания плода, женщина заносится в группу высокого риска по развитию врожденных аномалий младенца. Дополнительно применяется лечение для профилактики плацентарной недостаточности, предполагающее употребление лекарственных средств для нормализации кровотока. Каких-либо особенностей в ведении родов или послеродового периода в случае перенесенной краснухи при беременности нет. Малыш может появиться на свет как при прохождении через естественные родовые пути, так и путем кесарева сечения.
Прогноз и профилактика краснухи при беременности
При диагностировании краснухи при беременности прогноз крайне неблагоприятный. Заражение в первом триместре в 80% случаев заканчивается развитием тяжелых пороков, несовместимых с жизнью. При продолжении вынашивания в 20% происходит мертворождение. Еще столько же детей, появившихся на свет с врожденной формой болезни, погибают в первый месяц жизни. У 30% женщин краснуха при беременности заканчивается самопроизвольным абортом. В 20% случаев продолжения вынашивания отмечается внутриутробная гибель плода. Именно поэтому такой диагноз на начальных сроках гестации является абсолютным показанием к прерыванию.
Специфическая профилактика краснухи при беременности заключается в исследовании серологического статуса женщины и проведении вакцинации по индивидуальным показаниям за 2-3 месяца до запланированного зачатия. Такой же подход применяется, если количество противокраснушных антител в крови ниже 15 МЕ/мл. Чтобы снизить вероятность развития краснухи при беременности на сроке до 16 недель в случае попадания пациентки в очаг инфекции, осуществляется введение иммуноглобулина, содержащего антитела к возбудителю. После зачатия вакцинация против краснухи противопоказана, хотя ее случайное проведение не является поводом для искусственного прерывания. Неспецифическая профилактика краснухи при беременности предполагает исключение контактов с возможными носителями инфекции и укрепление иммунитета.
Источник
Краснуха при беременности
Энциклопедия / Заболевания / Осложнения беременности и родов / Краснуха при беременности
Автор статьи — Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001 года.
Краснуха относится к инфекционным заболеваниям. Краснуха не представляет особой опасности ни для заболевших детей, ни для беременных женщин, но чревата грозными осложнениями для плода, поэтому краснуха входит в список опасных инфекций во время беременности (ТОRCH-инфекции).
Установлено, что чем меньше срок гестации, тем гораздо чаще и серьезнее тератогенное воздействие вируса на плод (воздействие, приводящее к развитию грубых пороков).
Самым опасным считается инфицирование женщины краснухой в первом триместре, так как именно в этот период происходит закладка органов плода, и он не обладает иммунной защитой.
Частота тератогенности составляет:
- 0-1 неделя 80%;
- 3-4 недели 60%;
- 5-8 недель 30%;
- 9-12 недель – 20-25%, а риск инфицирования эмбриона 35-40%;
- 13-16 недель – 10-15%, риск инфицирования 25%;
- после 17 недель – 4-5%.
Однако указанные данные не отличаются достоверностью, так как женщина может заразиться и в первом триместре, а инфицирование плода может произойти и в более поздние сроки беременности, включая и третий триместр.
Также считается, что внутриутробная инфекция может возникнуть у плода, даже если женщина переболела краснухой 6-12 месяцев назад, то есть еще до наступившей беременности. Это объясняется длительной персистенцией вирусов и антигенов в кровеносном русле женщины.
Поражения плода вирусом краснухи отличаются разнообразностью и не зависят от тяжести клинических проявлений у матери.
При подозрении инфицирования женщины краснухой проводятся лабораторные исследования. В первую очередь назначается вирусологический метод – забор мазка из носоглотки и взятие крови и посева материала на питательную среду. Затем назначается ПЦР для выделения РНК вируса из крови женщины.
Самым важным исследованием является серологическое, при котором в крови выявляются либо отсутствуют антитела к вирусу краснухи 2-х классов, иммуноглобулины IgМ и IgG. Причем серологические исследование крови проводится дважды, с промежутком в 10-14 дней. При повышении титра антител в 4 и более раз говорят об остром процессе.
- Иммуноглобулины класса М, которые определяются только через 4 недели после контакта с больным, свидетельствуют о недавно перенесенном заболевании.
- Наличие IgG и IgM говорит о перенесенной острой краснухе и начавшейся выработке иммунитета против нее.
- Если антитела класса М отсутствуют, но имеются иммуноглобулины класса G, значит, плоду не угрожает инфицирование, так как у матери имеется иммунитет (либо после прививки, либо после перенесенного ранее, до беременности, заболевания).
При неудовлетворительных результатах серологического исследования крови беременной в первом триместре, она заносится в группу высокого риска, а в сроках 16-20 недель ее отправляют на амниоцентез (исследование околоплодной жидкости) и кордоцентез (исследование пуповинной крови) для выделения вируса из полученных биологических материалов.
Краснухой заразиться беременная женщина может во время тесного общения или контакта с инфицированным человеком. То есть передается заболевание воздушно-капельным путем или контактным, например, при уходе за больным.
Вирус попадает в верхние дыхательные пути, откуда он проникает в кровеносную и лимфатическую системы, а далее инфицирует эмбрион/плод. Из-за вертикального пути передачи краснуху относят к опасным инфекциям.
В случае клинического и лабораторного подтверждения диагноза острой краснухи женщину необходимо изолировать и предотвратить все контакты с больным краснухой.
Беременной назначается постельный режим, обильное питье, жаропонижающие и витамины (специфического лечения нет). При развитии осложнений показан прием антибиотиков, сульфаниламидов и обезболивающих препаратов.Дальнейшее пролонгирование или прерывание беременности зависит от срока гестации.
В случае подтвержденных эпидемиологических, клинических и серологических данных в сроке до 16 недель беременность искусственно прерывают. Также прерывают беременность, если женщина не имела иммунитета до зачатия, а контакт в сроке гестации до 16 недель с больным краснухой имелся.
Основанием для медицинского аборта являются положительные серологические и бактериологические данные с двукратным исследованием (14-21 день) при отсутствии клинических проявлений.
Если женщина инфицировалось в сроке от 16 до 28 недель, независимо от наличия/отсутствия симптомов краснухи и положительных бактериологических и серологических результатов, беременность также рекомендовано прерывать (с учетом желания женщины, данных УЗИ и пренатальной диагностики).
В случае инфицирования беременной в сроке 28 недель и выше, ее ставят на учет в группу высокого риска, проводят профилактические курсы лечения фетоплацентарной недостаточности, внутриутробной гипоксии плода и задержки развития, а также развития послеродовых септических осложнений. Роды ведут как угрожаемые по развитию аномалий родовых сил и акушерских кровотечений.
Наиболее частым последствием перенесенной краснухой при беременности является развитие у новорожденного синдрома врожденной краснухи – триады Грета:
- катаракта и слепота – 75%;
- пороки сердца до 84%;
- глухота – 50%;
Помимо классического синдрома у 72% детей отмечаются поражения головного мозга (микроцефалия, микроофтальмия, расширенные роднички).
К другим проявлениям относятся:
- глаукома, нарушение вестибулярного аппарата;
- пороки развития скелета;
- увеличение печени и селезенки;
- повреждение органов мочевыделительной системы.
Если нет грубых пороков развития, то у инфицированных вирусом краснухи детей отмечается малая масса тела и рост, отставание в физическом и умственном развитии.
Другие осложнения перенесенной краснухи у матери:
- невынашивание — до 40%;
- мертвый плод — до 20%;
- смерть в родах и после — до 25%.
У роженицы возрастает риск развития аномалий родовых сил и кровотечений в родах, а также септических послеродовых осложнений…..
Некоторые исследования при беременности
Источник: diagnos.ru
Источник
Краснуха при беременности: последствия для плода, симптомы и лечение
Краснуха – обычное детское заболевание. Чем оно может грозить при беременности? Статистика поражает страшными цифрами. Синдром врожденной краснухи у новорожденных младенцев проявляется ежегодно. До 300000 младенцев рождаются на свет с этим диагнозом. В Российской Федерации 1/6 часть от всех детей с дефектами внешности составляют уродства, полученные под влиянием краснухи на беременность. Последствия этого заболевания ужасны. И печальнее всего то, что стандартных симптомов у заболевшего человека может не наблюдаться вовсе. Дети краснуху (вирус Rubella) переносят в возрасте от 3 до 9 лет. Характеризуется заболевание мелкой сыпью по всему телу и воспалением лимфатических узлов на шее (часто ближе к затылку).

Краснуха у беременных
Осложнения, с которыми может столкнуться девушка, если при беременности нет иммунитета от краснухи, определяются следующими факторами:
- Вирус, заражая кровяные клетки женщины, пробирается в плаценту. Таким образом, плод оказывается под серьезной угрозой, высока вероятность пороков развития.
- Шестая часть выкидышей в первом триместре и рождение мертвых младенцев происходит по причине этого заболевания у женщины.
- Даже после рождения вирус рубелла живет в организме ребенка на протяжении двух лет. Соответственно, он может заразить кого-то из окружающих. Риск остается и в том случае, если у младенца в крови сформировались антитела.
Опасность
Результаты и последствия краснухи у беременных непредсказуемы. Вирус распространяется воздушно-капельным путем от зараженного человека. Впоследствии заболевшая мама передает краснуху ребенку в утробе.
По воздуху вирус мгновенно распространяется в коллективе. Чтобы предупредить это заболевание, необходимо воздерживаться от длительного контакта с носителем. Ветрянка и корь, например, передаются гораздо быстрее.
Проникая через плаценту в кровь ребенка, вирус разрушает клетки, которые только начинают формироваться. Портится генетический материал. Если беременная находится на 3-й или 4-й неделе, почти в 90% случаев происходит рождение младенца с дефектами внешности. Если ребенок родился с этим заболеванием, он будет передавать вирус через выделения и слизистые. Сама мама передает вирус дальше, даже до начала внешних проявлений заболевания.
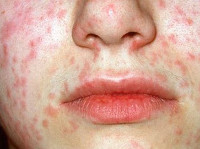
Симптомы
Форма болезни существует в трех видах: стандартная, атипичная (отсутствуют высыпания на теле) и бессимптомная. Причем чаще всего краснуха протекаете без симптомов (90% заболевших). Обнаружить ее можно только при сдаче соответствующих анализов.
Каковы симптомы краснухи при беременности у женщин? К ним относят:
- Период проявления болезни (инкубационный) составляет от 11 до 24 дней. Вирусные клетки оседают в верхних дыхательных путях и начинают активно размножаться. Под удар попадают лимфатические узлы на голове, обычно ближе к затылку. Они набухают и становятся размерами со среднюю горошину. Их можно прощупать через кожу, при надавливании ощущается боль. Чем дольше проходит болезнь, тем меньше становятся лимфатические узлы.
- Тяжелое протекание болезни сопровождается высокой температурой (от 39 градусов). У женщины ломит тело и болит голова, пропадает потребность в пище.
- Сосуды глазных яблок набухают, наблюдается небольшая отечность век.
- Мелкая красная сыпь по телу. Имеет свойство «объединяться» и образовывать крупные пятна.
- Как последствие, часто выражено воспаление суставов и суставная боль.
По первым признакам женщина может подумать, что у нее обычное ОРВИ. Но даже в этом случае важно помнить, что те препараты, которые вы принимаете обычно, при беременности использовать не рекомендуется. Внимательно изучите инструкцию к препаратам, от чего «Бисептол», «Ко-тримоксазол» и другие препараты. Обратите внимание на противопоказания.
Последствия для матери
Перенесенная краснуха в период беременности в первом триместре приводит к дефектам во внешности плода. По статистике к таким последствиям приходят в 50-85% случаев. У младенцев проявляются внешние уродства, проблемы с глазами или слуховой функцией. Для беременной женщины краснуха опасна тем, что при длительном подрыве иммунитета развиваются заболевания верхних дыхательных путей и болезни легких (отит, бронхит, пневмония и т.п.). После появления сыпи в течение месяца может появиться артрит или артларгия. Страдают верхние конечности, иногда колени. Редким последствием краснухи при беременности становится менингит или энцефалит.

Инфицирование плода
На ранних сроках беременности, когда происходит закладка всех систем организма ребенка, краснуха воздействует на клетки растущего эмбриона самым губительным образом. Деление клеток замедляется, развитие органов, формирование основных жизненных систем плода прекращается. На ранних сроках беременности при краснухе последствия в виде самопроизвольного выкидыша составляют до 40% случаев. 1/5 часть младенцев рождаются мертвыми. До 25% составляют случаи ранней гибели детей. Острый период воздействия на эмбрион проходит до 12-й недели беременности, позже опасность развития пороков у ребенка становится ниже, но риск сохраняется вплоть до окончания третьего триместра.
При переходе вирусов в организме матери в кровь постепенно они проникают в эпидермис матки. Процесс заражения эмбриона начинается примерно за неделю до того, как на коже беременной женщины появятся высыпания. Зараженные вирусом клетки атакуют эпителий плаценты, после перемещаются в сосудистую систему эмбриона. Инфекция краснухи при беременности для плода проявляется дисфункцией жизненных систем и врожденными внешними дефектами младенца. Происходит это потому, что вирус замедляет рост клеток эмбриона, это мешает полноценному развитию будущего человеческого организма. В отношении жизненно важных систем вирус проявляет себя только при формировании слуха и зрения. Последствиями краснухи при беременности часто становятся глухота или катаракта у младенца.
Последствия для младенца
Синдром врожденной краснухи (СВК) был впервые описан в 1941 году. Австрийский ученый Н. Грегг зафиксировал аномалии у детей, матери которых перенесли краснуху во время вынашивания. Со временем список последствий краснухи при беременности дополнился.
На каких сроках зафиксировано развитие аномалий:
- С 3-й по 11-ю недели беременности страдает нервная система эмбриона. С 4-й по 7-ю недели под удар попадает сердце плода и зрение. Больше половины дефектов плода развиваются с 3-й по 4-ю недели беременности.
- С 7-й по 12-ю недели страдает слуховая система. Вероятность врожденного заболевания тут уже падает и составляет 15 % от числа заболевших.
- С 13-й по 16-ю недели вероятность дефектов развития падает еще ниже и составляет 7 %.
Какие дефекты относятся к СВК:
- Дефекты сердечной мышцы (незаращение артериального протока, дефект межжелудочковой перегородки, стеноз легочного ствола).
- Дефекты зрения (катаракта, глаукома, ретинопатия, помутнение роговицы, хориоретинит).
- Отсутствие способности слышать.
- Дефекты развития нервной системы характеризуются неправильно сформированным черепом. Страдает головной мозг, развивается микроцефалия. Последствием краснухи у беременных становится умственная неполноценность рожденного ребенка.
- Гипотрофия — замедленное внутриутробное развитие плода.
- Дефекты развития органов ребенка. Увеличение печени и селезенки, дерматит, заражение костей, миокардит и пр.
- В последствии, когда ребенок подрастет, вероятно проявление сахарного диабета, воспаление тканей щитовидной железы, панэнцефалит.
- Редко возникают дефекты костей черепной коробки. Иногда страдает скелет, органы мочеполовой системы и пищеварительный тракт.

Как узнать про болезнь?
Медицина достигла в этом вопросе отличного результата. Распознать заболевание можно на любом этапе его развития. Это позволит решить проблему с распространением краснухи среди окружающих, провести мероприятия для облегчения состояния больной. Серосологический метод исследования считается самым эффективным анализом на краснуху при беременности. Диагноз ставится на основании анамнеза и анализе кровяных клеток на наличие антител.
Как работают антитела?
Когда девушка в период первых недель беременности или планирования не может вспомнить, была ли ей поставлена прививка от краснухи, берется проба крови на предмет проверки присутствия антител. Также проводят анализ крови плода. Если таковые в организме будущей мамы обнаружены, то проникают они к младенцу через плаценту и охраняют его от заражения. Рожденному ребенку антитела в организм попадают через грудное молоко. До года ребенку необходима защита от этой болезни для предотвращения пороков развития.
Контакт беременной и инфицированного
Что же делать, если в процессе беременности женщина столкнулась с больным краснухой? Первым делом необходимо сдать анализ крови на предмет обнаружения антител. Если женщина ранее была привита или перенесла заболевание, то анализы обнаружат наличие в крови защиты от повторного инфицирования. Если таких антител не обнаружено, анализ повторяют через месяц. При положительном результате (обнаружении краснухи у беременной) рекомендуется прервать беременность.
Если анализ по-прежнему отрицательный, то повтор забора крови состоится еще через месяц. И если наличие краснухи у беременной не подтверждается, то ребенка можно сохранить. Если заражение произошло позже, на 14-й неделе и более, то вопрос о прерывании беременности решается на консилиуме.

Как лечить?
Лечение заболевания заключается в устранении его симптомов. Необходимо понижение температуры, облегчение высыпаний. Медикаментозное лечение очага заболевания специалистами пока не разработано. Иммуноглобулин (вещество, содержащее антитела) в кровь вводить не рекомендуется. Возможно только в том случае, если женщина решила оставить ребенка. В стандартном лечении рекомендуется постельный режим, много жидкости, снижающие жар медицинские препараты, прием витаминов. Важно знать, что прием антибиотиков и противоинфекционных средств (в том числе «Анальгин», «Бисептол») при беременности противопоказан.
Прививка
Для минимизации риска заболевания краснухой в период беременности рекомендуется вакцинация за два месяца до зачатия. Таким образом, в организме успеют сформироваться антитела, которые защитят плод, а мать в случае инфицирования перенесет краснуху гораздо легче. Для этого используется вакцина «Рудивакс».
Моновакцина вводится в плечевую мышцу, объем ее составляет 0,5 мл. Защитные антитела появляются в организме через две-три недели и сохраняются в период до 25 лет. Во время беременности прививку делать запрещено. По результатам исследований у женщин, не знающих о беременности и сделавших прививку, инфицирование плода было зафиксировано. Но никаких последствий на его развитии не обнаружилось. После случайного укола от краснухи беременность можно сохранить. После родов вакцинацию можно осуществлять после обследования. Повторная прививка от краснухи перед беременностью не проводится.
Последствия прививки
Если сделать прививку перед беременностью, то возможны следующие последствия для женщины:
- Реакции на прививку обычно не бывает.
- Если проявилась реакция, то в виде общего недомогания, небольшого повышения температуры, увеличения лимфатических узлов на задней поверхности шеи.
- У женщин молодого возраста регистрируются проявления артрита. Симптоматика наблюдается через неделю после вакцинации или чуть позже.
Остальные последствия связаны с не правильным введением препарата (передозировка, нарушения правил антисептики и пр.).
Как предупредить болезнь? Рекомендации врачей
Комплексная вакцинация от краснухи, кори и паротита проводится в юном возрасте. Первую прививку ставят в 1 год, реактивацию проводят в 6 лет. Девочек и женщин в период планирования беременности можно привить повторно, во избежание инфицирования после зачатия ребенка. Если вакцинация не была произведена, рекомендуется соблюдать меры предосторожности. В случае заболевания или проявления симптоматики в окружении, необходимо немедленно изолироваться. Общение с инфицированным человеком нужно прекратить не менее чем на 10 дней.
Беременной женщине рекомендуется ограничить пребывание в общественных местах, особенно в местах скопления детей. Многих мам, имеющих старшего ребенка, волнует вопрос, как быть, если он заболел краснухой. Беременной женщине придется на время оставить дитя, так как высок риск заразиться. Минимальный срок, на который следует прервать общение, составляет 5 дней. Заботы о ребенке на это время придется передать кому-то из близких людей.
Важно помнить, что у ребенка краснуха лечится также устранением внешних признаков заболевания (жаропонижающими средствами, соблюдением постельного режима и т. д.). Противопоказан прием таких препаратов как «Бактрин», «Бисептол». От чего помогают эти лекарства, не связано с проявлениями краснухи у ребенка.

В заключение
В сети не утихают споры по поводу целесообразности вакцинации. Вопрос поднимается как в контексте детских прививок, так и взрослых. Касаемо краснухи, ответ очевиден. Для ограничения риска тяжелого переноса заболевания во взрослом возрасте, особенно это относится к девочкам, врачи рекомендуют привить рубеллу. В случае категорического отказа от прививания родители могут способствовать тому, чтобы ребенок перенес болезнь в дошкольном возрасте.
Для этого можно поддерживать контакт с заболевшими друзьями, например. Таким образом, ребенок заразится краснухой и переболеет ей в детстве. В его крови сформируются антитела к болезни, что даст иммунитет на ближайшие два десятка лет. В этом случае у девочек в будущем минимизируются риски заболевания краснухой при беременности, и последствия для плода не будут критичными.
Источник