Если грудной ребенок заболел краснухой
Содержание статьи
Краснуха у детей
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Краснуха — острое вирусное заболевание, проявляется мелкой пятнисто-папулёзной сыпью, генерализованной лимфаденопатией, умеренно выраженной лихорадкой. Возможно поражение плода у беременных.
Код по МКБ-10
- В06.0 Краснуха с неврологическими осложнениями (краснушный энцефалит, менингит, менингоэнцефалит).
- 806.8 Краснуха с другими осложнениями (артрит, пневмония).
- 806.9 Краснуха без осложнений.
Эпидемиология краснухи
Краснуха — широко распространённая инфекция. Заболеваемость имеет периодические подъёмы каждые 3-5 лет и сезонные колебания. Максимальную заболеваемость наблюдают в холодное время года. В детских дошкольных коллективах и даже среди взрослых (казармы для новобранцев) возможны эпидемические вспышки краснухи.
Восприимчивость высокая, но меньше, чем к кори. Краснухой заболевают люди любого возраста, но чаще дети в возрасте от 1 до 7 лет. Дети до 6 мес болеют редко в связи с наличием трансплацентарного иммунитета, но если мать не болела краснухой, ребёнок может заболеть в любом возрасте.
Источник инфекции — больной, который опасен не только в период выраженных клинических проявлений краснухи, но и в инкубационном периоде, и в периоде реконвалесценции. В эпидемиологическом отношении опасны также и здоровые вирусоносители. Выделение вируса из носоглотки начинается за 7-10 дней до начала высыпания и продолжается 2-3 нед после начала высыпания. У детей с врождённой краснухой вирус может выделяться в течение 1,5-2 лет после рождения. Заражение происходит воздушно-капельным путём. После перенесённого заболевания остаётся стойкий иммунитет.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Что вызывает краснуха?
Вирус краснухи относится к роду Rubivirus семейства Togaviridae. Вирусные частицы диаметром 60-70 нм, содержат РНК. Имеется один антигенный тип вируса.
Патогенез краснухи
Вирус передаётся воздушно-капельным путём. Проникая в организм через слизистую оболочку верхних дыхательных путей, вирус первично размножается в лимфатических узлах, откуда ещё в инкубационном периоде (через 1 нед после заражения) попадает в кровь. Через 2 нед появляется сыпь. За 7-9 дней до появления сыпи вирус можно обнаружить в отделяемом носоглотки и в крови, при появлении сыпи — в моче и кале. Через 1 нед после появления сыпи вирус исчезает из крови.
Симптомы краснухи
Инкубационный период краснухи составляет 15-24 дня, наиболее часто заболевание начинается через 16-18 дней после контакта. Первый симптом краснухи — сыпь, так как остальные симптомы краснухи, как правило, слабовыражены.
Общее состояние ребёнка нарушено незначительно. Температура тела редко повышается до 38 °С, обычно она остаётся субфебрильной (37,3-37,5 °С), часто не повышается в течение всей болезни. Отмечают вялость, недомогание, дети старшего возраста и взрослые иногда жалуются такие симптомы краснухи, как: головная, мышечная и суставная боль. Сыпь появляется сначала на лице, затем в течение нескольких часов распространяется по всему телу, преимущественно локализуется на разгибательных поверхностях конечностей вокруг суставов, на спине и на ягодицах. Сыпь пятнистая, иногда папулёзная, розового цвета, появляется на неизменённой коже. Краснушная сыпь значительно более мелкая, чем коревая, без тенденции к слиянию отдельных элементов. Только у некоторых больных отмечают более крупные элементы сыпи, но и в этих случаях экзантема отличается от коревой тем, что величина отдельных элементов сыпи примерно одинакова и они имеют круглую или овальную форму. Сыпь при краснухе обычно необильная. Сыпь держится 2-3 дня, исчезая, не оставляет пигментации, шелушения также не бывает.
Катаральные явления в верхних дыхательных путях в виде небольшого насморка и кашля, а также конъюнктивит появляются одновременно с высыпанием. В зеве могут быть небольшая гиперемия и рыхлость миндалин, энантема на слизистых оболочках мягкого нёба и щёк. Это мелкие, с булавочную головку или несколько крупнее бледно-розовые пятнышки. Энантема на слизистой оболочке рта появляется так же, как и катаральные явления, перед высыпанием. Симптома Филатова-Коплика не бывает.
Патогномоничные симптомы краснухи — увеличение периферических лимфатических узлов, особенно затылочных и заднешейных. Лимфатические узлы увеличены до размеров крупной горошины или фасоли, сочные, иногда чувствительны при пальпации. Увеличение лимфатических узлов появляется до высыпания и держится некоторое время после исчезновения сыпи. В периферической крови лейкопения, относительный лимфоцитоз и появление плазматических клеток (до 10-30%), иногда увеличено количество моноцитов. Нередко симптомы краснухи отсутствуют, протекают стёрто или даже бессимптомно.
Более тяжело краснуха протекает у взрослых. У них отмечают высокую температуру тела, сильные головные боли, боли в мышцах, более резкое, чем у детей, увеличение лимфатических узлов.
Диагностика краснухи
Диагностика краснухи основывается на характерной сыпи, появляющейся почти одновременно на всей поверхности кожи, слабо выраженных катаральных явлений и увеличения периферических лимфатических узлов. Изменения крови (лейкопения, лимфоцитоз и появление плазматических клеток) в значительной степени подтверждают диагноз краснухи. Большое значение имеют эпидемиологические данные. Антитела класса IgM и IgG к вирусу краснухи в крови или нарастанию титра антител в РПГА имеют решающее значение
Дифференциальная диагностика краснухи в первую очередь проводится с корью, энтеровирусными экзантемами и медикаментозной сыпью.
[13], [14], [15], [16], [17], [18], [19], [20], [21], [22]
Какие анализы необходимы?
Лечение краснухи
Больным краснухой рекомендуют постельный режим в период высыпания. Лечение краснухи с помощью лекарственных препаратов не проводится.
Профилактика краснухи
Заболевших краснухой изолируют в домашних условиях на 5 дней с момента высыпания. Дезинфекцию не проводят. Детей, бывших в контакте с больным краснухой, не разобщают. У беременных, не болевших краснухой и имевших контакт с больным в первые месяцы беременности, следует решать вопрос о прерывании беременности.
Вакцинация против краснухи
Вакцинация против краснухи регламентирована национальным календарём профилактических прививок. Краснуха у детей предотвращается с помощью как моновакцин (рудивакс), так и комбинированных препаратов — прививка от кори, эпидемического паротита и краснухи (приорикс, M-M-R II). Первую дозу вводят в возрасте 12-15 мес, вторую (ревакцинирующую) — в 6 лет. Кроме того, рекомендовано прививать не болевших краснухой женщин фертильного возраста.
Источник
Краснуха у детей — симптомы, причины, лечение
Краснуха — это не только красные точечки по всему телу. Высыпания являются всего лишь симптомом, а само заболевание имеет инфекционную природу. Чаще всего краснуха проявляется у детей, а неопытные мамы принимают ее за сыпь или потничку. Но важно вовремя распознать болезнь, чтобы начать лечение. И тогда инфекция пройдет всего за 2-3 недели.
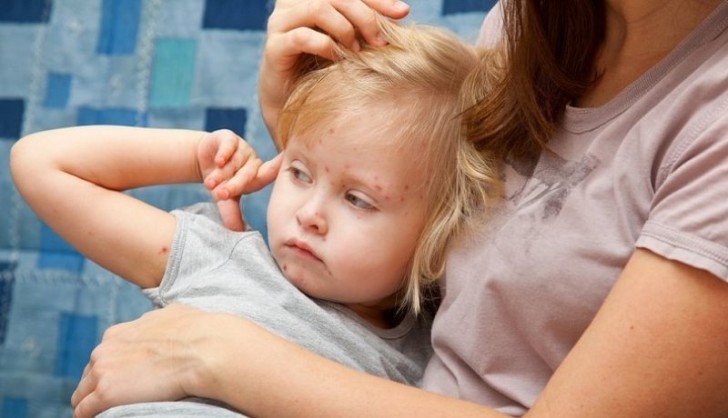
Симптомы краснухи у детей
Краснухой может заболеть и подросток, и новорожденный младенец. Начинается все с высыпаний красноватого цвета, которые локализуются почти по всему телу. Сыпь имеет круглую или овальную форму, точки расположены очень близко и даже могут сливаться друг с другом, образуя небольшие «островки».
Но краснуха характеризуется не только сыпью. Есть и другие симптомы, которые могут проявляться во время течения заболевания:
- воспаление лимфатических узлов на шее и на затылке;
- слабость, сонливость, медлительность;
- боли в суставах;
- заложенный нос.
Если сдать анализы больного краснухой, то они покажут пониженный уровень лейкоцитов. Также врач при осмотре может обнаружить приглушенные сердечные ритмы.
[y]Иногда краснуха у детей не сопровождается сыпью, поэтому ее путают с ОРВИ или обычной простудой. Поэтому маленьких детей рекомендуется показывать врачу при первых проявлениях заложенного носа, повышенной температуре и т.п.[/y]
Причины краснухи у детей
Заболевание развивается из-за попадания в организм воздушно-капельным путем вируса rubella. Чаще всего заражение происходит при общении: вирус проникает в носоглотку, «осваивается» в слизистой и начинает там активную деятельность. С этим и связано увеличение лимфоузлов на первом этапе развития краснухи.
Самый большой риск заболеть краснухой имеют следующие дети:
- от 1,5 до 4 лет;
- не прошедшие своевременную вакцинацию;
- имеющие частые контакты с посторонними (ходят в сад, общаются с другими детьми на улице и т.п.).
[yw]Краснухой, как и ветрянкой, болеют всего один раз. После перенесения заболевания у человека развивается иммунитет к нему. Но краснуха у взрослых протекает тяжелее, чем у детей, поэтому те, кто переболел в детстве, могут считать себя «счастливчиками».[/yw]
Как лечить краснуху у детей
В редких случаях краснуха диагностируется на ранних стадиях, когда симптомов еще почти нет. Поэтому и лечение начинается в тот момент, когда заболевание уже начало активно проявляться в виде сыпи и увеличения лимфоузлов.
Лечение симптоматическое, т.е. направлено на устранение симптоматики. Основные методы таковы:
- ограждение ребенка от других детей и членов семьи, особенно от беременных женщин;
- обильное питье. Причем это не обязательно должна быть вода. Подойдут соки, морсы, кисели, компоты, чай;
- прием кальция в дозировке, соответствующей возрасту. Другие витамины можно принимать только с назначения врача и уже после того, как основные симптомы пройдут;
- антигистаминные средства даются только при наличии ощущения скованности и боли в суставах;
- УВЧ-терапия требуется в том случае, если увеличенные лимфатические узлы еще и болят.
Находиться в постели во время краснухи ребенку не обязательно. Достаточно того, чтобы он просто сидел дома и занимался привычными делами, получая лечение, перечисленное выше. При признаках лихорадки или ухудшении самочувствия возможна госпитализация.
Прививка от краснухи
Детей от вируса rubella прививают на первом годе жизни, затем еще раз в 6 лет (перед школой). Прививка, по сути, это профилактика заболевания, поэтому врачи рекомендуют вакцинацию абсолютно всем. Мамочки, которые приводят детей на прививку, должны быть уверены, что малыш абсолютно здоров. Перед прививкой врач рассказывает о противопоказаниях, после чего мама подписывает согласие на вакцинацию.
Прививка от краснухи может делать в составе еще двух вакцин: от кори и паротита. Она так и называется — КПК. Выбор вакцины — комбинированной или моно — зависит от региона проживания и вспышек инфекций в нем.
[y]Своевременно сделанная прививка от краснухи позволяет организму выработать антитела, которые впоследствии помогут малышу справиться с инфекцией без осложнений.[/y]
Синдром врожденной краснухи
С краснухой может родиться младенец, чья мать заболела во время беременности. Это очень опасно для плода, и может даже привести к выкидышу. Если же ребенок рождается, он с большой долей вероятности будет иметь следующие проблемы со здоровьем:
- нарушение слуха или его потеря;
- проблемы с костями и зубами (повышенная хрупкость, замедленный рост);
- аномалии сетчатки, в т.ч. глаукома;
- порок сердца;
- поражение печени;
- хронический менингит.
Дети с синдромом врожденной краснухи очень слабые, плохо развиваются и много болеют. Поэтому женщины, планирующие беременность, должны обязательно вакцинироваться. Если же беременность наступила, а прививки не было, следует избегать контактов с маленькими детьми, которые часто являются носителями вируса rubella.
Что делать, если ребенок заболел краснухой
При появлении первых признаков заболевания у ребенка, родителям следует действовать по такому алгоритму.
- Обеспечить ребенку покой и отдых. Даже если малыш чувствует себя хорошо, его иммунитет ослаблен. Поэтому никаких подвижных игр, сквозняков и прогулок.
- Изолировать ребенка от родственников, которые не болели краснухой. Особенно это касается взрослых и беременных. Т.е. если мама в детстве не болела, лучше оставить малыша с кем-то другим.
- Вызвать врача на дом.
- Сообщить в детский сад или школу о том, что ребенок заболел краснухой. Благодаря этому, родители других детей смогут обратиться к врачу и определить инфицирование на ранней стадии.
Не нужно никакой паники. Если делать все своевременно и последовательно, соблюдая все предписания врача, то ребенок спокойно переболеет краснухой и получит иммунитет от нее на всю оставшуюся жизнь. Родители должны внимательно и сознательно относиться к здоровью детей, прислушиваться к жалобам и следить за поведением и самочувствием.
Источник
Симптомы краснухи у детей
03 октября 2019
Краснуха — широко распространенное, особенно среди детей, инфекционное заболевание, которое имеет вирусную этиологию и отличается высокой контагиозностью.

Заболевают краснухой преимущественно непривитые дети в возрасте от 2 до 9 лет, но нередко вирус поражает и молодых людей. Особенно опасна краснуха для беременных женщин на ранних терминах (первые 3 месяца) беременности, — тогда существует высокий риск рождения ребенка с серьезными пороками развития, мертворождения, или самопроизвольного аборта.
Краснуха также известна как коревая краснуха, или трехдневная корь. Обычно симптомы краснухи у детей серьезно не влияют на самочувствие и функционирование ребенка, заболевание протекает легко и без осложнений. Более тяжелое протекание наблюдается у взрослых молодых людей и у детей с иммунодефицитом.
Первые симптомы краснухи у детей часто могут напоминать респираторную вирусную инфекцию, или банальную простуду, поэтому не всегда настораживают родителей. Думать о диагнозе краснуха позволяет появление сыпи, которая держится не дольше 2-3 дней.
Далее расскажем более детально, по каким причинам возникает краснуха, симптомы краснухи у детей, лечение и методы профилактики заболевания.
Причины возникновения краснухи
Почему возникает краснуха? Причины данного заболевания — вирусы. Краснуха вызывается РНК-содержащим вирусом из семейства Togaviridae, рода Rubivirus. Основной метод передачи краснухи — воздушно-капельный, то есть заразиться можно при разговоре, кашле, чихании, поцелуях. Часто имеет место также контактный путь передачи, например, через детские игрушки, посуду, и вертикальный путь (от матери к плоду).
Способствуют развитию такого заболевания, как краснуха, причины следующего характера:
- Отсутствие прививки.
- Сниженный иммунитет, иммунодефицитные состояния.
- Контакт с заболевшими детьми, или с носителями вируса.
Первые симптомы краснухи
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится с током крови по всему организму. Быстрее всего на вирус реагирует иммунная система, поэтому самые первые симптомы краснухи — увеличение лимфатических узлов, в особенности затылочных и заушных. В продромальном периоде также могут наблюдаться такие симптомы краснухи, как незначительный насморк, покраснение горла, чувство першения в горле, покашливание.
У 50-80% больных возникает характерная мелкая пятнистая сыпь на коже. Сыпь подобна сыпи при кори, но менее обширна и менее длительна. Часто именно сыпь является первым симптомом у детей. Она начинается с лица и шеи, быстро распространяясь по телу и конечностям. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует.
Перед развитием сыпи на коже лица может появиться белесая пятнистая эритема. На второй день заболевания сыпь часто становится более похожей на сыпь при скарлатине — мелкоточечной с красноватым оттенком. Частые симптомы краснухи — патехии на мягком небе (пятна Форхгеймера), которые со временем сливаются в область гиперемии. Сыпь длится 3-5 дней.
Инкубационный период длится около 15-24 дней. Больной становится заразным за неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Если речь идет о ребенке с врожденной краснухой, то он выделяет возбудитель до 21-20 месяцев!
Что делать при обнаружении симптомов краснухи у детей
Что делать, если у ребенка краснуха? Симптомы у детей обычно не представляют никакой опасности и заболевание протекает достаточно легко. При обнаружении первых симптомов краснухи у ребенка следует вызвать на дом врача для подтверждения диагноза и затем соблюдать постельный режим. Ребенок должен ограничить социальные контакты на тот период, пока он заразен.
Методы лечения краснухи у детей
При таком заболевании как краснуха, лечение будет зависеть от выраженности симптомов. Этиологическое лечение краснухи у детей отсутствует. При заболевании краснуха лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Из медикаментов могут назначаться антигистаминные средства, витаминные и поливитаминные препараты, при необходимости — жаропонижающие.
При развитии осложнений лечение краснухи у детей проводится в условиях стационара.
Профилактика краснухи у детей
Как предотвратить такое заболевание, как краснуха у детей? Профилактика краснухи может быть специфической и неспецифической. Специфическая профилактика краснухи — это вакцинирование. Иммунизация проводится два раза: в 12 месяцев и 7 лет. Вакцина готовится из живых ослабленных вирусов краснухи. Вводится подкожно или внутримышечно в плечо. Прививка против краснухи обеспечивает иммунитет на 15 лет и более.
Неспецифическая профилактика краснухи заключается в ограничении контактов больного ребенка с другими детьми и особенно беременными женщинами на период, когда он заразен (5 дней после появления сыпи).
Источник