Чума что это за болезнь оспа
Содержание статьи
История мировых эпидемий. Чума и Оспа
Эпидемия (греч. ἐπιδημία — повальная болезнь, от ἐπι — на, среди и δῆμος — народ) в переводе с греческого означает «повальная болезнь среди народа». Так с давних времён называют заболевания, которые прогрессируют во времени и пространстве и превышают обычный уровень заболеваемости на данной территории. Но мы сегодня поговорим о пандемиях — таких эпидемиях, которые распространяются на территории целой страны, нескольких стран или иногда даже за пределы одного континента. Это болезни, принявшие массовый характер и поражающие значительную долю населения.

Чума
Когда разговор заходит об эпидемиях, на ум в первую очередь приходит «чёрная смерть», пандемия чумы, выкосившая значительную часть населения Европы и прошедшая по Северной Африке и острову Гренландия в 1346—1353 годах. Первое упоминание этого страшного заболевания относится к 1200 году до нашей эры. Событие также описывается в Ветхом Завете: израильтян в войне с филистимлянами преследуют неудачи, после очередной битвы филистимляне захватывают Ковчег Завета и доставляют его в город Азот к ногам статуи своего бога Дагона. Вскоре на город обрушивается чума. Ковчег отправили в другой город, где снова вспыхнула болезнь, а потом и в третий город, в котором цари пяти городов Филистеи решили вернуть реликвию на место, страшась новых жертв. Жрецы Филистеи связывали эту болезнь с грызунами.
«И те, которые не умерли, поражены были наростами, так что вопль города восходил до небес», — скорее всего, речь шла о бубонной чуме, которую характеризует появление болезненных наростов. Слово «бубон» в переводе с греческого означает «пах». Вследствие воспаления увеличиваются лимфатические узлы, внешне наросты похожи на огромную мозоль, а первые появляются в подмышке, паху или на шее. Это же заболевание показано в 18 серии 2 сезона сериала «Доктор Хаус»: «Не будите спящую собаку». Пациентка заражается чумой от блох на щенке, подарке подруги. Болезнь вызывает бактерия Yersinia pestis, переносимая блохами, обычно паразитирующим на крысах. Чтобы спасти жизнь девушке, приходится делать пересадку печени.
Первая зарегистрированная мировая эпидемия чумы началась во время правления византийского императора Юстиниана I и проявлялась в течение двух веков с 541 по 750 годы. Чума пришла в Константинополь по средиземноморским торговым каналам и распространилась по Византии и соседним странам. В 544 году в столице умирало до 5 тысяч человек в день, иногда смертность достигала 10 тысяч человек. Всего погибло около 10 миллионов человек, в самом Константинополе умерли 40% жителей. Чума не жалела ни простой народ, ни королей — с тем уровнем развития медицины и гигиены ничего не зависело от наличия денег и образа жизни.
Чума и далее неоднократно «совершала набеги» на города. Этому способствовало развитие торговли. В 1090 году купцы завезли чуму в Киев, где за несколько зимних месяцев продали 7 тысяч гробов. Всего погибли около 10 тысяч человек. В эпидемию чумы в 1096-1270 годы Египет потерял более миллиона жителей.
Самой крупной и самой известной пандемией чумы стала «чёрная смерть» 1346—1353 годов. Источниками эпидемии были Китай и Индия, до Европы болезнь дошла с монгольскими войсками и торговыми караванами. Не менее 60 миллионов человек погибли, в некоторых регионах чума выкосила от трети до половины населения. Позже эпидемии повторялись в 1361 и 1369 годах. Генетические исследования останков жертв болезней показали, что эпидемию вызвала та самая чумная палочка yersinia pestis — до этого шли споры о том, какая именно болезнь послужила причиной многочисленных смертей в тот период. Смертность при бубонной форме чумы достигает 95%.

Важную роль в распространении болезни кроме экономического фактора, а именно торговли, влияли социальный: войны, нищета и бродяжничество, и экологический: засухи, ливни, прочие погодные напасти. Недостаток пищи вызывал ослабление иммунитета у людей, а также служил поводом для миграции грызунов, переносивших блох с бактериями. И, конечно, гигиена во многих странах была ужасающей (или, попросту, отстутстовала), с точки зрения современного человека.
В Средневековье в монастырской среде был распространён отказ от жизненных удовольствий, сознательное наказание грешного тела. В эту практику входил отказ от мытья: «Здоровым телесно и в особенности молодым по возрасту следует мыться как можно реже», — говорил Святой Бенедикт. Вдоль городских улиц рекой текли массы из опорожнённых горшков. Крысы были настолько обычным делом, они так близко общались с человеком, что в то время был рецепт на случай, если крыса кого-то укусит или омочит. Ещё одной причиной распространения болезни служило использование умерших в качестве биологического оружия: при осаде крепости забрасывали трупами, что позволяло уничтожать целые города. В Китае и Европе трупы сбрасывали в водоёмы, чтобы заражать поселения.
Третья пандемия чумы зародилась в китайской провинции Юньнань в 1855 году. Она длилась несколько десятилетий — к 1959 году число жертв во всём мире упало до 200 человек, но заболевание продолжало регистрироваться. В конце XIX и начале XX века вспышки чумы происходили в Российской Империи и СССР, в США, Индии, Южной Африке, Китае, Японии, Эквадоре, Венесуэле и многих других странах. Всего за этот период болезнь унесла около 12 миллионов жизней.
В 2015 году учёные обнаружили следы yersinia pestis в блохе из куска янтаря возрастом 20 миллионов лет. Палочка похожа на своих потомков и располагается в той же части блохи, что и у современных распространителей бактерии. На хоботке и на передних ламках насекомого обнаружили пятна крови. То есть распространитель чумы предположительно существует уже 20 миллионов лет, и передавался тем же способом в течение всего этого времени.
Хотя мы стали чаще мыть руки и меньше обниматься с заражёнными крысами, болезнь не исчезла. Каждый год чумой заболевают около 2,5 тысяч человек. К счастью, смертность с 95% снизилась до 7%. Отдельные случаи регистрируются практически ежегодно в Казахстане, Монголии, Китае и Вьетнаме, Африке, Сша и Перу. В России с 1979 по 2016 год не было зарегистрировано ни одного заболевания чумой, хотя под риском заражения на территории природных очагов находятся десятки тысяч человек. Последний случай зарегистрирован 12 июля — десятилетний мальчик поступил в инфекционное отделение с температурой 40 градусов.

Оспа
Смертность от чёрной оспы составляет до 40%, но выздоровевшие люди теряют зрение полностью или частично, на коже остаются рубцы от язв. Болезнь вызывают два вида вирусов Variola major и Variola minor, причём летальность последней составляет 1-3%. Вирусы передаются от человека человеку без участия животных, как в случае с чумой. Болезнь, вызывающая множество язв на теле — пустул, была известна с начала нашей эры.
Первые эпидемии отмечались в Азии: в IV веке в Китае, в VI веке в Корее. В 737 году оспа стала причиной смерти 30% населения Японии. Первое свидетельство присутствия оспы на Западе содержится в Коране. В VI веке оспа прошла в Византии, а после, арабы-мусульмане, завоёвавшие новые земли, разнесли вирус от Испании до Индии. В XV веке в Европе оспой переболел почти каждый человек. У немцев возникла поговорка «Немногие избегнут оспы и любви». В 1527 году пришедшая в Америку оспа унесла миллионы жизней, она выкашивала целые племена аборигентов (существует версия, согласно которой конкистадоры специально подбрасывали индейцам заражённые оспой одеяла).
Оспу сравнивали с чумой. Хотя смертность у последней была гораздо выше, оспа была привычнее — она постоянно присутствовала в жизни людей, «наполняла кладбища покойниками, терзая постоянным страхом всех тех, которые ещё не болели ею». В начале XIX века в Пруссии ежегодно погибали 40 тысяч человек. Каждый восьмой заболевший в Европе умирал, а среди детей шанс умереть был один к трём. Ежегодно от оспы, вплоть до XX века, умирало около полутора миллионов человек.
Человечество начало рано заботиться о методах лечения этого страшного недуга, отличных от одевания больного в красные одежды, молитвы за его здоровье и обкладывание защитными амулетами. Персидский учёный Аз-Рази, живший во второй половине IX — первой половине X века, в труде «Об оспе и кори» отмечал невосприимчивость к повторному заболеванию и упоминал прививку лёгкой человеческой оспы. Метод состоял в прививке здорового человека гноем из созревшей пустулы больного натуральной оспой.

Метод попал в Европу к 1718 году, его привезла супруга британского посла в Константинополе. После опытов над преступниками и сиротами оспу привили семье британского короля, а затем — другим людям в более массовом порядке. Прививка давала 2% смертности, тогда как натуральная оспа убивала в десятки раз больше людей. Но была и проблема: сама прививка иногда вызывала эпидемии. Позже оказалось, что сорок лет вариоляции вызвали на 25 тысяч смертей больше, чем чёрная оспа за такой же период до начала применения этого метода.
В конце XVI века учёные обнаружили, что коровья оспа, проявляющаяся в виде пустул у коров и лошадей, предохраняет человека от заражения чёрной оспой. Кавалерия гораздо реже страдала от оспы, чем пехота. Гораздо реже умирали от заболевания доярки. Впервые публичное прививание коровьей оспы состоялось в 1796 году, тогда восьмилетний мальчик Джемс Фиппс получил иммунитет, и привить натуральную человеческую оспу через полтора месяца ему не удалось. Солдат и моряков в 1800 года стали прививать в обязательном порядке, а в 1807 году Бавария стала первой страной, где прививка была обязательной для всего населения.
Для прививки материал из оспины у одного человека переносился на другого человека. Вместе с лимфой переносили сифилис и другие заболевания. В итоге решили в качестве исходного материала спользовать оспины телят. В XX веке вакцину стали высушивать, чтобы сделать её устойчивой к температуре. До этого приходилось использовать в том числе детей: чтобы доставить из Испании в Северную и Южную Америку оспы для вакцины, в начале XIX века использовали 22 детей. Двоим прививали оспу, и после появления пустул заражали следующих двоих.
Болезнь не обошла стороной Российскую Империю, она истребляла людей с 1610 года в Сибири, от неё погиб Пётр II. Первую в стране прививку сделали в 1768 году Екатерине II, решившей подать подданным пример. Ниже — родовой герб дворянина Александра Маркова-Оспенного, получившего дворянство за то, что с его руки был взят материал для прививки. В 1815 году был образован специальный оспопрививательный комитет, следивший за составлением список детей и подготовку специалистов.

В РСФСР декрет об обязательных прививках от оспы ввели в 1919 году. Благодаря этому решению количество заболевших значительно снижалось с течением времени. Если в 1919 году зарегистрировали 186 тысяч больных, то в 1925 году — 25 тысяч, в 1935 году — чуть больше 3 тысяч. К 1936 году натуральную оспу в СССР ликвидировали полностью.
Вспышки болезни регистрировали и позже. Московский художник Александр Кокорекин привёз болезнь из Индии в декабре 1959 года и «подарил» вместе с гостинцами любовнице и жене. Сам художник умер. Во время вспышки от него заразились 19 человек, от них — еще 23 человека. Смертью вспышка закончилась для троих. Чтобы избежать эпидемии, КГБ отследило все контакты Кокорекина и нашло его любовницу. Больницу закрыли на карантин, после чего стали вакцинировать от оспы население Москвы.
В XX веке в Америке, Азии и Европе от оспы умерли до 500 миллионов человек. Последний раз заражение оспой регистрировали 26 октября 1977 года в Сомали. О том, что болезнь побеждена, Всемирная организация здравоохранения заявила в 1980 году.

На данный момент как чума, так и оспа, остались в основном в пробирках. Заболеваемость чумой, которая до сих пор угрожает некоторым регионам, сократилась до 2,5 тысяч человек в год. Оспа, тысячелетиями передававшаяся от одного человека другому, побеждена более тридцати лет назад. Но угроза остаётся: из-за того, что от этих болезней прививают крайне редко, их легко можно использовать в качестве биологического оружия, что уже делали люди более тысячи лет назад.
В следующих статьях мы поговорим о других болезнях, унёсших жизни десятков и сотен миллионов людей: о холере, тифе, туберкулёзе, марялии, различных штаммах гриппа, проказе и ВИЧ.
Источник: sethealth.ru
Понравилась статья? Поделитесь с друзьями на Facebook:
Источник
Чума
Чума – это высококонтагиозная бактериальная инфекция с множественными путями передачи и эпидемическим распространением, протекающая с лихорадочно-интоксикационным синдромом, поражением лимфоузлов, легких и кожи. Клиническому течению различных форм чумы свойственна высокая лихорадка, тяжелая интоксикация, возбуждение, мучительная жажда, рвота, регионарный лимфаденит, геморрагическая сыпь, ДВС-синдром, а также свои специфические симптомы (некротические язвы, чумные бубоны, ИТШ, кровохарканье). Диагностика чумы осуществляется лабораторными методами (бакпосев, ИФА, РНГА, ПЦР). Лечение проводится в условиях строгой изоляции: показаны тетрациклиновые антибиотики, дезинтоксикация, патогенетическая и симптоматическая терапия.
Общие сведения
Чума представляет собой острое инфекционное заболевание, передающееся преимущественно по трансмиссивному механизму, проявляющееся воспалением лимфоузлов, легких, других органов, имеющим серозно-геморрагический характер, либо протекающее в септической форме. Чума относится к группе особо опасных инфекций.
Чума относится к группе особо опасных инфекций. В прошлом пандемии «черной смерти», как называли чуму, уносили миллионы человеческих жизней. В истории описаны три глобальных вспышки чумы: в VI в. в Восточной Римской империи («юстинианова чума»); в XIV в. в Крыму, Средиземноморье и Западной Европе; в к. XIX в. в Гонконге. В настоящее время благодаря разработке эффективных противоэпидемических мероприятий и противочумной вакцины регистрируются лишь спорадические случаи инфекции в природных очагах. В России к эндемичным по чуме районам относятся Прикаспийская низменность, Ставрополье, Восточный Урал, Алтай и Забайкалье.
Чума
Причины чумы
Характеристика возбудителя
Yersinia pestis представляет собой неподвижную факультативно-анаэробную грамотрицательную палочковидную бактерию из рода энтеробактерий. Чумная палочка может длительно сохранять жизнеспособность в отделяемом больных людей, трупах (в бубонном гное иерсинии живут до 20-30 дней, в трупах людей и павших животных – до 60 дней), переносит замораживание. К факторам внешней среды (солнечные лучи, атмосферный кислород, нагревание, изменение кислотности среды, дезинфекция) эта бактерия довольно чувствительна.
Пути заражения
Резервуар и источник чумы – дикие грызуны (сурки, полевки, песчанки, пищухи). В различных природных очагах резервуаром могут служить разные виды грызунов, в городских условиях – преимущественно крысы. Резистентные к человеческой чуме собаки могут служить источником возбудителя для блох. В редких случаях (при легочной форме чумы, либо при непосредственном соприкосновении с бубонным гноем) источником инфекции может стать человек, блохи также могут получать возбудителя от больных септической формой чумы. Нередко заражение происходит непосредственно от чумных трупов.
Чума передается при помощи разнообразных механизмов, ведущее место среди которых занимает трансмиссивный. Переносчиками возбудителя чумы являются блохи и клещи некоторых видов. Блохи заражают животных, которые переносят возбудителя с миграцией, распространяя также блох. Люди заражаются при втирании в кожу при расчесах экскрементов блох. Насекомые сохраняют заразность около 7 недель (имеются данные о контагиозности блох на протяжении года).
Заражение чумой также может происходить контактным путем (через поврежденные кожные покровы при взаимодействии с мертвым животными, разделке туш, заготовке шкур и др.), алиментарно (при употреблении мяса больных животных в пищу).
Люди обладают абсолютной естественной восприимчивостью к инфекции, заболевание развивается при заражении любым путем и в любом возрасте. Постинфекционный иммунитет относительный, от повторного заражения не защищает, однако повторные случаи чумы обычно протекают в более легкой форме.
Классификация
Чума классифицируется по клиническим формам в зависимости от преимущественной симптоматики. Различают локальные, генерализованные и внешнедиссеминированные формы:
- Локальная чума подразделяется на кожную, бубонную и кожно-бубонную.
- Генерализованная чума бывает первично- и вторично-септической.
- Внешнедиссеминированная форма подразделяется на первично- и вторично- легочную, а также – кишечную.
Симптомы чумы
Инкубационный период чумы в среднем занимает около 3-6 суток (максимально до 9 дней). При массовых эпидемиях или в случае генерализованных форм инкубационный период может укорачиваться до одного – двух дней. Начало заболевания острое, характеризуется быстрым развитием лихорадки, сопровождающейся потрясающим ознобом, выраженным интоксикационным синдромом.
Больные могут жаловаться на боль в мышцах, суставах, крестцовой области. Появляется рвота (часто – с кровью), жажда (мучительная). С первых же часов больные пребывают в возбужденном состоянии, могут отмечаться расстройства восприятия (бред, галлюцинации). Нарушается координация, теряется внятность речи. Заметно реже возникают вялость и апатия, больные ослабевают вплоть до невозможности подняться с постели.
Лицо больных одутловато, гиперемировано, склеры инъецированы. При тяжелом течении отмечаются геморрагические высыпания. Характерным признаком чумы является «меловой язык» — сухой, утолщенный, густо покрытый ярким белым налетом. Физикальное обследование показывает выраженную тахикардию, прогрессирующую артериальную гипотензию, одышку и олигурию (вплоть до анурии). В начальный период чумы эта симптоматическая картина отмечается при всех клинических формах чумы.
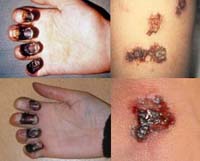
Кожная форма
Проявляется в виде карбункула в области внедрения возбудителя. Карбункул прогрессирует, проходя последовательно следующие стадии: сначала на гиперемированной, отечной коже образуется пустула (выражено болезненная, наполнена геморрагическим содержимым), которая после вскрытия оставляет язву с приподнятыми краями и желтоватым дном. Язва склонна увеличиваться. Вскоре в ее центра образуется некротический черный струп, быстро заполняющий все дно язвы. После отторжения струпа карбункул заживает, оставляя грубый рубец.
Бубонная форма
Является наиболее распространенной формой чумы. Бубонами называют специфически измененные лимфатические узлы. Таким образом, при этой форме инфекции преимущественным клиническим проявлением выступает регионарный в отношении области внедрения возбудителя гнойный лимфаденит. Бубоны, как правило, единичны, в некоторых случаях могут быть множественными. Первоначально в области лимфоузла отмечается болезненность, спустя 1-2 дня при пальпации обнаруживаются увеличенные болезненные лимфатические узлы, сначала плотные, при прогрессировании процесса размягчающиеся до тестообразной консистенции, сливаясь в единый спаянный с окружающими тканями конгломерат. Дальнейшее течение бубона может вести как к его самостоятельному рассасыванию, так и к формированию язвы, области склерозирования или некроза. Разгар заболевания продолжается с течение недели, затем наступает период реконвалесценции, и клиническая симптоматика постепенно стихает.
Кожно-бубонная форма
Характеризуется сочетанием кожных проявлений с лимфаденопатией. Локальные формы чумы могут прогрессировать во вторично-септическую и вторично-легочную форму. Клиническое течение этих форм не отличается от их первичных аналогов.
Первично-септическая форма
Развивается молниеносно, после укороченной инкубации (1-2 дня), характеризуется быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом (многочисленными геморрагиями в кожных покровах, слизистых оболочках, конъюнктиве, кишечными и почечными кровотечениями), скорым развитием инфекционно-токсического шока. Септическая форма чумы без должной своевременной медицинской помощи заканчивается смертью.
Первично-лёгочная форма
Возникает в случае аэрогенного пути заражения, инкубационный период при этом также сокращается, может составлять несколько часов или продолжаться о двух дней. Начало острое, характерное для всех форм чумы – нарастающая интоксикация, лихорадка. Легочная симптоматика проявляется ко второму – третьему дню заболевания: отмечается сильный изнуряющий кашель, сначала с прозрачной стекловидной, позднее — с пенистой кровянистой мокротой, имеет место боль в груди, затруднение дыхания. Прогрессирующая интоксикация способствует развитию острой сердечно-сосудистой недостаточности. Исходом этого состояния может стать сопор и последующая кома.
Кишечная форма
Характеризуется интенсивными резкими болями в животе при тяжелой общей интоксикации и лихорадке, вскоре присоединяется частая рвота, диарея. Стул обильный, с примесями слизи и крови. Нередко – тенезмы (мучительные позывы к дефекации). Учитывая широкое распространение других кишечных инфекций, в настоящее время так и не решен вопрос: является ли кишечная чума самостоятельной формой заболевания, развившейся в результате попадания микроорганизмов в кишечник, или она связана с активизацией кишечной флоры.
Диагностика
Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге.
Серологическая диагностика чумы может производиться с помощью РНГА, ИФА, РНАТ, РНАГ и РТПГА. Возможно выделение ДНК чумной палочки с помощью ПЦР. Неспецифические методы диагностики — анализ крови, мочи (отмечается картина острого бактериального поражения), при легочной форме — рентгенография легких (отмечаются признаки пневмонии).
Лечение чумы
Лечение производится в специализированных инфекционных отделениях стационара, в условиях строгой изоляции. Этиотропная терапия проводится антибактериальными средствами в соответствии с клинической формой заболевания. Продолжительность курса занимает 7-10 дней.
- Специфическая терапия. При кожной форме назначают ко-тримоксазол, при бубонной – внутривенно хлорамфеникол со стрептомицином. Можно также применять антибиотики тетрациклинового ряда. Тетрациклином или доксициклином дополняется комплекс хлорамфеникола со стрептомицином при чумной пневмонии и сепсисе.
- Неспецифическая терапия. Включает комплекс дезинтоксикационных мероприятий (внутривенная инфузия солевых р-ров, декстрана, альбумина, плазмы) в сочетании с форсированием диуреза, средства, способствующие улучшению микроциркуляции (пентоксифиллин). При необходимости назначаются сердечно-сосудистые, бронхолитические средства, жаропонижающие препараты.
Прогноз
В настоящее время в условиях современных стационаров при применении антибактериальных средств смертность от чумы довольно низка – не боле 5-10%. Ранняя медицинская помощь, предотвращение генерализации способствуют выздоровлению без выраженных последствий. В редких случаях развивается скоротечный чумной сепсис (молниеносная форма чумы), плохо поддающийся диагностированию и терапии, нередко заканчивающийся скорым летальным исходом.
Профилактика
В настоящее время в развитых странах инфекция практически отсутствует, поэтому основные профилактические мероприятия направлены на исключение завоза возбудителя из эпидемиологически опасных регионов и санацию природных очагов. Специфическая профилактика заключается в вакцинации живой чумной вакциной, производится населению в районах с неблагоприятной эпидемиологической обстановкой (распространенность чумы среди грызунов, случаи заражения домашних животных) и лицам, отправляющимся в регионы с повышенной опасностью заражения.
Выявления больного чумой является показанием к принятию срочных мер по его изолированию. При вынужденных контактах с больными используют средства индивидуальной профилактики – противочумные костюмы. Контактные лица наблюдаются в течение 6 дней, в случае контакта с больным легочной формой чумы производится профилактическая антибиотикотерапия. Выписка больных из стационара производится не ранее 4 недель после клинического выздоровления и отрицательных тестов на бактериовыделительство (при легочной форме – после 6 недель).
Источник