Через сколько можно сдавать анализы после ветрянки
Содержание статьи
Анализ на ветрянку
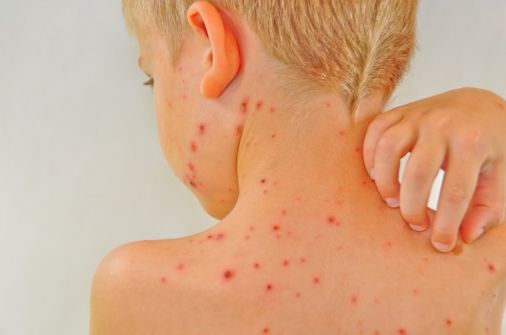 Анализ на ветрянку обнаруживает и описывает количество антител или иммуноглобулинов класса G к вирусу варицелла зостер. По этому показателю можно судить о том, заражен ли человек данным вирусом, и в какой стадии находится болезнь. Вирус Varicella Zoster Virus вызывает ветрянку, а после выздоровления не покидает организм. Сопровождает человека в течение всей жизни, при ослаблении защитных сил организма может стать причиной опоясывающего герпеса (ветряная оспа у однажды переболевшего повторно не развивается).
Анализ на ветрянку обнаруживает и описывает количество антител или иммуноглобулинов класса G к вирусу варицелла зостер. По этому показателю можно судить о том, заражен ли человек данным вирусом, и в какой стадии находится болезнь. Вирус Varicella Zoster Virus вызывает ветрянку, а после выздоровления не покидает организм. Сопровождает человека в течение всей жизни, при ослаблении защитных сил организма может стать причиной опоясывающего герпеса (ветряная оспа у однажды переболевшего повторно не развивается).
Направление на анализ
Анализ крови на ветрянку сдают дети по направлению педиатра или инфекциониста, а также взрослые — по направлению гинеколога, невролога или терапевта. На это исследование в обязательном порядке направляются женщины, планирующие зачать ребенка.
На исследование направляются пациенты с проявлениями:
- сыпь, возникшая первоначально на волосистой части головы и лице, которой предшествовал подъем температуры тела немного выше 370С;
- возникновение пузырьков на месте сыпи, с дальнейшим образованием корочек;
- снижение аппетита, неинтенсивные боли в животе;
- отечность ротоглотки;
- головная боль, недомогание и слабость;
- увеличение и болезненность задних шейных лимфатических узлов;
- появление характерных высыпаний по ходу периферических нервов у взрослых.
Существуют также группы риска — люди, у которых эта инфекция может протекать тяжело и неблагоприятно. Это новорожденные, чьи матери никогда не болели ветрянкой, беременные женщины, взрослые с ВИЧ. Опасности подвергаются также люди с хроническими заболеваниями кожи, особенно с экземой. Большой урон здоровью наносит инфекция больным раком и тем, кто вынужден длительно принимать стероидные препараты.
В обязательном порядке рекомендуется сдать анализ на ветрянку тем, кто не проходил вакцинацию. Это исследование необходимо при посещении детского коллектива, обследуются и взрослые, которые работают в детских учреждениях.
Виды диагностик
Существующие методы лабораторной диагностики дают точные ответы, анализ крови на ветрянку бывает следующих видов:
- реакция иммунофлюоресценции или РИФ — кровь помещают в среду, в которой есть меченые антигены. Антитела — если они есть в образце крови — «прилипают» к ним, и это хорошо видно под микроскопом;
- иммуноферментное исследование или ИФА — антитела помечаются особым ферментом, рассеивающим свет. Обнаруживаются антитела IgG (ветрянка перенесена в прошлом) и IgM (острая стадия);
- полимеразная цепная реакция или ПЦР — выполняется на любой биологической жидкости. Кроме крови, можно исследовать слюну или мокроту. Считается самым точным анализом на антитела к ветрянке, но не оценивает их количество.
Обычно достаточно какого-нибудь одного метода, но при атипичной клинической картине могут сочетаться несколько.
Подготовка к сдаче анализа на ветрянку
 Прежде чем сдавать анализ крови на ветрянку, нужно подготовиться. Подготовка несложная, ее смысл — снизить количество веществ, которые могут дать ложноположительный результат.
Прежде чем сдавать анализ крови на ветрянку, нужно подготовиться. Подготовка несложная, ее смысл — снизить количество веществ, которые могут дать ложноположительный результат.
Если есть аллергия на какие-то продукты, от них нужно отказаться за 2-3 дня до исследования. В это же время не нужно пробовать ничего нового, экзотического. Ужин за день до исследования должен быть легким: ничего жирного или жареного. Не рекомендовано курить за 30 минут до исследования.
Где сдать анализ на антитела к ветрянке?
В медицинском центре «МедПросвет» можно сдать анализ на вирус ветрянки методом
- ИФА (IgG, IgM, IgA)
- ДНК (реал-тайм ПЦР).
В зависимости от цели обследования результат может описывать либо качественные, либо количественные показатели. Качественные отвечают на вопрос: есть ли в исследуемом образце антитела к ветряной оспе? Количественные ответы описывают число вирусов в указанном объеме биологической жидкости.
Результаты анализов ветрянки можно узнать при следующем визите к врачу, получить у администраторов в любой момент работы центра или на собственный электронный адрес, оставив администратору письменное согласие.
Расшифровка результата
Расшифровка анализа на ветрянку — задача лечащего врача, но сориентироваться в приблизительном ответе пациент может самостоятельно.
Некоторые параметры ответов:
- есть антитела класса G — значит, что у взрослого или ребенка сформирован иммунитет, независимо от того, была инфекционная болезнь или нет в прошлом (это может быть результатом вакцинации);
- есть антитела класса M — ветрянка находится в острой фазе;
- есть оба типа антител — острая фаза закончилась, идет процесс формирования иммунитета;
- не обнаружен ни один тип — инфекции нет, но иммунитет (защита) не сформирован тоже (показана вакцинация).
Почти во всех случаях рекомендуется повторное исследование через неделю или 10 дней. По изменению концентрации антител класса G судят о том, насколько инфекция активна.
Для оценки общего состояния назначается общее исследование крови и определение печеночных белков аланинаминотрансферазы или АЛТ.
В «МедПросвет» вы можете пройти не только качественную лабораторную диагностику, но и получить консультацию квалифицированных докторов.
Сдать анализы крови на вирусы можно без предварительной записи ежедневно:
- пн.-сб.: 08:30-13:00 (первый забор), 13:00-17:00 (второй забор)
- вс.: 09:30-14:00.
Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Источник
Антитела класса IgG к вирусу Varicella-Zoster (Varicella-Zoster Virus IgG, anti-VZV IgG, антитела класса IgG к вирусу ветряной оспы и опоясывающего лишая)
Метод определения Иммуноанализ.
Исследуемый материал Сыворотка крови
Показатель гуморального иммунного ответа на инфекцию или вакцинацию.
Вирус Varicella-Zoster относится к семейству герпесвирусов — вирус человека типа 3. Первичная инфекция протекает в форме ветряной оспы (varicella, chickenpox). Как и другие герпесвирусы, может стать латентной инфекцией. При реактивации вируса возникает опоясывающий лишай (herpes zoster).
Ветряная оспа — высокозаразная инфекция, распространённая по всему миру. Более всего ей подвержены дети. Передаётся воздушным путем и при соприкосновении с элементами сыпи. Инкубационный период ветряной оспы длится около 14 сут. Размножаясь и попадая в кожу, вирус вызывает характерную везикулярную сыпь — на лице, туловище, волосистой части головы, затем по всему телу, сопровождающуюся сильным зудом. Гуморальный и клеточный (основной) иммунный ответ быстро подавляет инфекцию. Заболевание протекает легко и проходит без лечения. Но при недостаточности клеточного иммунитета (лимфомы, лимфогранулематоз, реципиенты костного мозга и трансплантантов органов, СПИД) возникает угроза диссеминированной инфекции, угрожающей жизни. Заразный период при ветряной оспе начинается за двое суток до появления сыпи и продолжается до тех пор, пока все элементы сыпи покроются корочками (в норме обычно через 5 суток). Ветряная оспа у переболевшего человека повторно не возникает, но полностью вирус из организма не удаляется, оставаясь в латентном состоянии в ганглиях нервной системы.
Любые иммунодефицитные состояния (не только СПИД!) угрожают реактивацией вируса с развитием второй формы клинического проявления инфекции — опоясывающего лишая, часто с тяжелейшими постгерпетическими невралгиями. Это рецидивирующее заболевание. Вероятность его возникновения увеличивается с возрастом (чаще после 50 лет), что обусловлено снижением специфического иммунитета. Заболеваемость повышается в холодное время года. При ослаблении организма под влиянием каких-либо заболеваний, интоксикаций, приёма иммунодепрессантов, стресса, вирус реактивируется, размножается и распространяется по нервам в кожу, обычно поражая 1 или 2 соседних дерматома с одной стороны туловища. Сначала появляются красные пятна, на месте которых возникают группы везикул. Появлению сыпи могут предшествовать боли и парестезии. Боли в грудной клетке, обусловленные острым невритом, иногда принимают за приступ стенокардии. Прогноз заболевания обычно благоприятный. Но при выраженном иммунодефиците опоясывающий лишай может протекать в тяжёлой форме и вызывать такие осложнения, как миокардит, пневмонию, гепатит, синдром Гийена — Барре, миелит, менингоэнцефалит, грануломатозный артериит.
Контакт с больными опоясывающим лишаем детей, не имеющих специфического иммунитета, может вызвать у них возникновение ветряной оспы. Беременные редко заболевают ветряной оспой. Но при заражении в первой половине беременности возможно внутриутробное поражение плода и возникновение пороков развития. При заболевании ветряной оспой непосредственно перед родами (за 4 дня и менее) возможно развитие тяжёлой формы ветряной оспы у новорожденного, поскольку трансплацентарных материнских антител у него нет. При заболевании ветряной оспой более чем за 4 суток до родов образовавшиеся и прошедшие через плаценту материнские антитела, хоть и не защищают ребёнка от инфекции, но предотвращают её тяжёлое течение. Опоясывающий лишай у матери не создает риска поражения плода.
Лабораторная диагностика. Диагноз ветряной оспы и опоясывающего лишая обычно ставят по клинической картине. При нетипичных случаях используют лабораторные методы подтверждения диагноза — серологические тесты. В ИНВИТРО № 256 и № 257 — определение специфических антител классов IgG и IgM. Специфические антитела к вирусу Varicella-Zoster появляются в течение 4 — 5 суток от начала сыпи при ветряной оспе. Сероконверсия (появление IgG антител в динамике наблюдения при их первоначальном отсутствии) подтверждает инфекцию Varicella-Zoster. Антитела класса IgG после перенесённого заболевания обычно сохраняются пожизненно. Ветряная оспа повторно не возникает, но иммунитет не стерилен. Вирус сохраняется в организме в латентной форме, и присутствие IgG антител не гарантирует от реактивации инфекции в форме опоясывающего лишая. Это обусловлено снижением защитных систем организма. Поэтому определение IgG используют в комплексной оценке состояния иммунного статуса и восприимчивости к инфекции вирусом Varicella-Zoster. В крови новорожденных в первые месяцы после рождения могут присутствовать материнские IgG антитела, обладающие способностью проходить через плаценту.
Пределы определения. 3 МЕ/л — 5000 МЕ/л
Литература
- Инфекционные болезни у детей. Ред. Д. Марри. М. Практика, 2006. 928 с.
- Материалы фирмы — производителя реагентов.
- Jacobs D. et al. Laboratory test handbook/ Lexi-Comp./2002 — рр. 1300 — 32
Источник
Ветрянка (ветряная оспа) у детей и взрослых: симптомы, причины появления
Ветряная оспа (вирусу Varicella-Zoster) — инфекционное заболевание, чаще всего поражающее детей. Характеризуется высокой заразностью, основной симптом — появление пузырьковой сыпи. Иногда может диагностироваться и у взрослых.
Причина появления ветрянки
Заболевание вызывает вирус семейства герпесов, восприимчивость к которому наиболее высока у детей, поэтому 70-90% людей успевают переболеть ветрянкой в детском или подростковом возрасте. Дети, как правило, подхватывают болезнь в детских садах или школах, через инфицированного человека в последние 10 дней инкубационного периода или в первые 5-7 дней с появления сыпи.
Ветрянкой болеют один раз — как правило, после перенесенного заболевания человек приобретает пожизненный иммунитет. Однако иногда встречаются случаи повторного заражения, так как вирус может годами находиться в организме переболевшего ветрянкой человека. Причиной «пробуждения» вируса и появления симптомов ветрянки могут быть стресс, нервное перенапряжение. У человека может проявиться опоясывающий лишай. Такой человек, даже не имея сыпи, является распространителем болезни.
Виды ветрянки
По механизму возникновения:
- врожденная,
- приобретенная.
По форме ветрянки:
- типичная форма;
- атипичная форма;
- рудиментарная атипичная форма;
- гангренозная форма;
- геморрагическая форма;
- висцеральная форма.
По степени тяжести:
- легкая степень тяжести,
- среднетяжелая,
- тяжелая.
По особенностям течения заболевания:
- гладкое (без осложнений);
- с осложнениями;
- в комплексе с микст-инфекцией.
Как правило, ветрянка протекает в несколько этапов:
- инкубационный период — преимущественно, длится до 14 дней;
- период продромальный — около суток;
- период разгара — появление суток, от 3-4 дней;
- реконвалесценция — от 1-3 недель.
В продромальный период может отмечаться следующие симптомы:
- повышенная температура (до 37-37.5 градусов);
- появление некоторого недомогания и сыпи, как при кори и скарлатине, сохраняющейся в течение нескольких часов.
Далее температура может повыситься до 37,5-39 градусов, а самочувствие больного ухудшается, появляется характерная для ветрянки сыпь, напоминающая комариные укусы. Сначала появляется пятно, которое преобразуется в папулу, а после — в везикулу. Так появляются мелкие красноватые пузырьки меньше 0,5 см., стенка которых внешне напряжена. Через сутки содержимое везикул становится мутным, а еще через 1-2 суток они пересыхают и преобразуются в корочку, которая отпадает через 1-3 недели. Рубцы после этого чаще всего не остаются. На протяжении всего заболевания больные испытывают лихорадку, интоксикация умерена.
В рудиментарной форме заболевания, развивающемся у детей, сыпь проявляется в виде необильных пятнисто-папулезных образований, которые могут не преобразовываться в пузырьки. Течение происходит при нормальной температуре и общем удовлетворительном состоянии.
Геморрагическая форма — одна из наиболее тяжелых по характеру течения. Развитие происходит у людей с иммунодефицитым синдромом, а также у тех, кто получал цитостатики и глюкокортикоидные гормоны. Также геморрагическая форма может проявляться у новорожденных. Для этой формы характерны симптомы высокая температура и выраженная интоксикация, развивается полиорганная патология и геморрагический синдром, который проявляется в форме возникновения в пузырьках кровотечения. Возможны кровоизлияния в кожу, клетчатку, в слизистые и внутренние органы. Возможно появление носовых кровотечений, кровотечений ЖКТ, кровохарканье, гематурия. Такая форма заболевания рассматривается как молниеносная пурпура, и ее главная опасность в возможности летального исхода.
Висцеральная форма ветряной оспы диагностируется у недоношенных детей, новорожденных и у детей при актуальном ИДС. Течение характеризуется тяжестью, длительной интоксикации, выраженной лихорадкой и обильной сыпью. Поражаются нервная система и внутренние органы — почки, легкие, печень, поджелудочная железа, надпочечники, селезенка и т.д. Нередко висцеральная форма ветрянки завершается летальным исходом.
Гангренозная ветрянка также характерна для пациентов с иммунодефицитом, пусть и диагностируется гораздо реже. Ее особенности заключаются в выраженной интоксикации и длительном лечении. Пузыри при такой ветрянке крупные, на которые быстро появляется корочка с зоной некроза. После отпадения корочки обнаруживаются глубокие язвы, которые заживают очень медленно.
Какие анализы назначают при ветрянке
Для диагностирования применяются полученные при лабораторных, клинических исследованиях и при эпидемическом анализе. Лабораторная диагностика ветряной оспы основывается на:
- Вирусологических методах: выделение вируса из тканевых культур и жидкости пузырьков, повреждённой слущивающейся кожи;
- Методах экспресс-диагностики — реакция иммунофлюоресценции, которая обеспечивает возможность обнаружения вирусных антигенов через мазки или соскобы;
- Молекулярно-генетические методы, подразумевающие выделение ДНК вируса;
- Серологические методы.
Лечение ветрянки
Госпитализация при наличии симптомов ветрянки необходима только при тяжелых формах или в случаях осложнений (миелопатии, энцефалита, нефрита и др.). В остальных случаях лечение можно проводить дома в соответствии с рекомендациями врача. Больному предписывается постельный режим, который зависит от особенностей течения заболевания. Пациенту необходим хороший уход за пораженными участками кожи и слизистой, обеспечивающий предотвращение осложнений: ежедневные ванны, частая смена одежды и белья. Везикулы обрабатываются с использованием 1%-го раствора зеленки.
Необходимо полоскание рта после еды с дезинфицирующим раствором на основе отвара ромашки, фурацилина и календулы, можно использовать и простую кипяченую воду. Глаза нужно промывать раствор фурацилина.
Применяется медикаментозная терапия, основанная на вироцидных препаратах, интерферона, индуктора интерферона, иммуноглобулины и антибиотики.
Источник
Ветрянка: инкубационный период и период после ветрянки
Ветряная оспа считается детской болезнью и, как правило, до 12 лет переносится относительно легко. Но все же родителям стоит знать особенности этого заболевания. MedMe расскажет, когда у детей повышаются риски заразиться, и как протекает период после ветрянки — что является для него нормой, а что осложнением.
Инкубационный период ветрянки
Вирус ветряной оспы относится к одним из наиболее заразных возбудителей инфекций. По данным Всемирной организации здравоохранения, он легко распространяется по воздуху на 20 метров, попадает в систему вентиляций и шахты. Поэтому если в детском учреждении (школе или детсаде) есть случаи заражения ветрянкой, родители должны приготовиться к болезни у своего ребенка.
Инкубационный период, от заражения до появления первых симптомов, может длиться 5-21 день, но, как правило, составляет около двух недель.
Инфекция, легкая в большинстве случаев, может стать опасной для людей из групп риска: беременных и пожилых, часто болеющих детей. У них болезнь может привести к осложнениям или протекать в крайне тяжелых формах — геморрагической и гангренозной. Для таких категорий населения рекомендуется проводить экстренную вакцинацию.
Постконтактную профилактику (прививку от ветряной оспы) можно проводить в первые 72 часа после контакта.
Сколько времени человек остается заразным после болезни
После перенесенной ветрянки у человека развивается пожизненный иммунитет. Поэтому случаи повторной болезни крайне редки. И если ребенок уже болел ветряной оспой, заразный человек не представляет для него опасности.
Те, кто не имеют иммунитета, заражаются от инфицированного. Больной становится заразным за 2 суток до проявления симптомов и остается таким до тех пор, пока вся сыпь на теле не покроется корочками. В среднем этот период составляет не более 2 недель. Следы от сыпи остаются дольше, но человек уже не является источниками вируса.
Если у пациента в период после ветрянки развиваются вторичные осложнения, не связанные с действием самого вируса, на этом этапе человек не представляет опасности для окружающих. А вот если наблюдается тяжелая форма, больной остается заразным на весь период болезни, который может длиться дольше 2-3 недель.
Период после ветрянки: возможные осложнения
Наиболее часто встречается вторичное инфицирование сыпи. Если во время болезни ребенок не соблюдает правила гигиены, срывает папулы, в открытые ранки могут попадать бактерии. И тогда вместо характерной ветряночной сыпи появляются нагноения и фурункулы.
В редких случаях вирус варицелла-зостер может спровоцировать серьезное воспаление в организме. Самым опасным вариантом является воспаление головного мозга, энцефалит, который может стать летальным или привести к инвалидности. Также встречаются поражения печени (гепатит), легких (пневмония), суставов (артрит), сердца (миокардит).
Часто считается, что такие осложнения характерны для людей с пониженным иммунитетом. Но ученые из Aarhus University исследовали больных с ветряночными энцефалитом и пневмонией и пришли к выводу, что причиной активного воспаления являются генные мутации. У таких пациентов неправильно работает всего лишь один сенсор — POL III, который как раз отвечает за распознавание иммунной системой вируса ветрянки.
В остальном такие люди могут обладать достаточно крепким иммунитетом. Поэтому предугадать развитие ветряной оспы на основании того, как человек переносил другие болезни, невозможно.
Использованы фотоматериалы Shutterstock
Источник