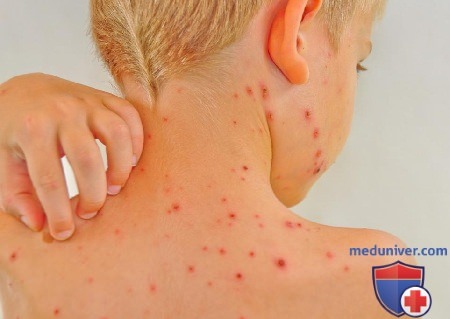
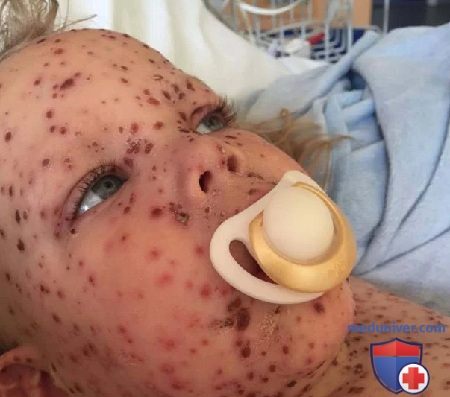
Чем хорошо болеть ветрянкой
Содержание статьи
ем опасна ветрянка? Когда лучше переболеть ветрянкой?
Чем опасна ветрянка? Когда лучше переболеть ветрянкой?Ветряная оспа или ветрянка — очень заразное заболевание. Его вызывают вирусы герпеса 3 типа, так называемые герпесы Зостер. Считается, что каждый человек восприимчив к нему на 100%. Название связано с ошибочным предположением, что эта разновидность натуральной оспы, которую за относительно легкое течение назвали ветрянкой. Действие на организм вируса герпеса Зостер сходно с другими формами герпеса, которые поражают клетки кожи и нервные клетки. Сама по себе ветрянка не считается опасным заболеванием, но примерно в 5% случаев оно протекает с осложнениями. Тяжело переносят его люди с ослабленным иммунитетом, дети старше 12 лет и грудные младенцы. В период беременности вирус может навредить плоду, особенно высок риск с 12 по 20 неделю и на последней неделе. Если женщина не болела оспой до зачатия ребенка, то ей придется во время беременности сдать анализы на антитела и если у нее нет защиты от вируса 3 типа, пройти курс лечения иммуноглобулином. Назначают такое лечение беременным, чтобы избежать порока развития плода, который редко, но встречается у женщин, заболевших ветряной оспой. По этой же причине гинеколог может дать направление на аборт из-за существования риска рождения больного ребенка женщинам, которые заболели ветрянкой до 12 недель беременности. После рождения младенцы до 2-х месячного возраста могут заболеть ветрянкой только в случаях, когда произошло заражение: — внутриутробно, если женщина заболела на последней недели беременности; — при искусственном вскармливании, ведь ребенку антитела передаются вместе с молоком матери; — при грудном вскармливании, если женщина не болела ветрянкой и не была привита, так как у нее нет иммунитета; — при сильном иммунодефиците, например, при заболевании раком или СПИДом.
Чаще всего ветрянкой болеют дети в возрасте 4-7 лет. В нашей стране ребенка больного ветряной оспой изолируют от остальных детей, и он находится в карантине в течение 5-9 дней с начала появления первых высыпаний. В большинстве европейских странах больных ветряной оспой не ограничивают от общения с детьми, поскольку там педиатры считают, что лучше всего если ребенок переболеет ветрянкой до начала посещения школы. У детей дошкольного возраста ветрянка протекает легче и быстрее. Взрослые обычно переносят заболевание тяжелее детей. Поэтому огораживать ребенка дошкольного возраста от контакта с больным ветряной оспой не следует. Пусть он переболеет ветрянкой лучше в садике. Часто у подростков и взрослых, переболевших ветряной оспой, остаются на теле рубцы на месте высыпаний, а у маленьких детей они заживают, не оставив заметного следа. Ветрянка имеет несколько стадий. Промежутки между ними могут составлять несколько десятков лет. Впервые заразиться может как ребенок, так и никогда не болевший взрослый. Вирус передается воздушно-капельным путем. Он закрепляется на слизистой верхних дыхательных путей, накапливается там и размножается. Эта стадия протекает бессимптомно, в течение примерно 2 недель, больной не заразен. Вирус ветряной оспы передается только от человека к человеку. Он не выживает в организме домашних животных и во внешней среде. Источником первичной инфекции становится больной в острой стадии ветрянки: за 1-2 дня до высыпаний и в течение 4-7 дней, когда появляются прыщики, и больной в острой стадии опоясывающего лишая. Иногда заражение может произойти при контакте с содержимым пустул .
Постепенно вирус проникает в кровь, и тогда иммунная система реагирует на чужеродное вторжение. Может подняться температура, появляются слабость, головная боль и боль в пояснице. Этот период длится 1-2 дня, больной заразен. Первая острая стадия наступает, когда вирус закрепляется в клетках спинного мозга. На коже появляются сыпь, которая возникает периодически в течение следующих 4-7 дней. Иногда она малозаметна, что осложняет диагностику. Больной заразен. Сыпь может появиться везде, даже под волосами и на слизистой. Она не однородна внешне, так как высыпания появляются в разные дни. Если с иммунитетом все в порядке, через 4-7 дней высыпания прекращаются, состояние улучшается, больной перестает быть заразным и выздоравливает. Но вирус прочно закрепляется в нервных клетках и остается там на всю жизнь. Вторичная острая стадия может проявиться спустя много лет из-за ослабления иммунитета, в том числе от стресса. На этот раз высыпания появляются чаще всего в области подмышек и животе, в зависимости от того, какой нерв поражен. Вторичное проявление вируса герпеса Зостер называют опоясывающим лишаем. Кожных проявлений может и не быть, симптомы ограничены только болью. В период высыпаний больной заразен, как и при ветрянке, в том числе для детей. Тяжелые формы ветрянки опасны еще и тем, что сыпь может покрыть не только большую часть всего тела, но распространяться и на внутренние органы. Встречаются случаи, когда причиной возникновения энцефамиелита — воспаления мозга является осложнение ветряной оспы. До настоящего времени не найден способ, помогающий полностью уничтожить вирус герпеса Зостер. Закрепившись в организме, он становится практически не восприимчивым к противовирусным и иммунным препаратам. Поэтому ветрянку можно охарактеризовать как первый этап хронического заболевания вируса герпеса 3 типа. Но после первого заражения ветрянкой у человека формируется стойкий иммунитет. Первой острой стадией он уже не болеет. Последующие проявления заболевания возникают из-за уже имеющегося вируса. Поэтому во многих странах считают, что имеет смысл проводить вакцинацию населения. В нашей стране для лечения назначают антигистаминные препараты для уменьшения зуда, а также антисептики и жаропонижающие. Чаще всего при ветрянке используют для обеззараживания зеленку. Но с эстетической точки зрения это не всегда удобно. Поэтому все чаще в последнее время врачи рекомендуют дезинфицировать ранки раствором марганцовки, фукорцином и желтым риванолом. При этом важно знать: обрабатывать пустулы спиртом и отварами лекарственных трав нельзя. Народные методы лечения могут привести к попаданию инфекции в ранки, которые образуются на месте лопнувших пузырьков. Антибиотики при лечении ветрянки не эффективны, так как заболевание вызвано вирусом. — Вернуться в оглавление раздела «Профилактика и лечение болезней детей» Автор: Искандер Милевски |
Источник
Как начинается и развивается ветрянка
Как начинается и развивается ветрянка
Ветряная оспа — это острое инфекционное заболевание, отличающееся обильной зудящей сыпью на коже и поверхности слизистых. Проявляется она не моментально: инкубационный период может составлять от 10 дней до 3 недель.
Ветрянка очень заразна. Вирус передается через прямой контакт с носителем. Дети часто болеют целыми коллективами (группами в детском саду или классами в школе). Мы расскажем, как распознать заболевание в минимальные сроки, чтобы предотвратить его распространение.
Что вызывает ветрянку?
Возбудителем этой болезни является герпесвирус человека третьего типа. Он относится к подсемейству альфагерпесвирусов, которые обладают такими особенностями:
- широкий спектр носителей (люди и животные);
- короткий репродуктивный цикл;
- быстрое размножение;
- летучесть;
- быстрый распад пораженных клеток;
- гибель под воздействием УФ-лучей.
Когда вирус ветряной оспы попадает в тело человека, первые три-четыре дня он содержится внутри пузырьков, покрывающих кожу. На восьмой день он перестает определяться. Вне живого организма герпесвирус третьего типа погибает за 15 минут.
Обычно сыпь появляется через 48 часов после заражения. Носитель остается заразным еще пять дней. Инфицирование происходит воздушно-капельным путем. Возможно и контактно-бытовое заражение.
Как распознать ветрянку?
Чтобы заболеть, достаточно двух условий: побыть рядом с больным ветрянкой и не иметь ее в собственном анамнезе. Заражаются ею все, вне зависимости от возраста и силы иммунитета. В инкубационный период ничего сделать нельзя. Остается только дожидаться первых признаков:
- повышения температуры до 38-39 градусов;
- общего недомогания;
- снижения аппетита;
- появления характерной сыпи.
Сначала сыпь — редкая и выглядит как пятнышки или прыщи. Выдавливать их ни в коем случае нельзя: шрам будет очень глубоким. Объем высыпаний постепенно увеличивается, покрывая все участки тела.
На ранних стадиях ветрянку можно принять за аллергическую реакцию. Но контактный дерматит редко распространяется по всему телу и никогда не трансформируется в пузырьки.
При этом человек ощущает сильный зуд. Расчесывать ветрянку тоже нежелательно. Облегчения это не принесет, зато есть риск получить массу рубцов на коже или занести вторичную инфекцию.
Периоды течения ветряной оспы
Между заражением герпесвирусом и полным выздоровлением проходит достаточно много времени. Выделяют четыре периода:
- инкубационный (до трех недель);
- продромальный (до двух суток перед появлением высыпаний);
- высыпания (несколько волн по два-пять дней);
- образование корочек.
В продромальный период больной испытывает общее недомогание. Оно выражается в слабости, тошноте, головной боли. Иногда поднимается температура до 38-39 градусов, возникает рвота. У некоторых больных продромальный период отсутствует, и через некоторое время после заражения сразу появляются высыпания.
Ветряная оспа у взрослых вызывает тяжелые осложнения. Они возникают не сразу. Одни проявляются после десятого дня заболевания, другие — через месяц.
Как протекает ветрянка у детей?
Ветрянка считается детским заболеванием, поскольку в основном болеют в дошкольном и младшем школьном возрасте. У детей период болезни — относительно короткий (около 10 дней), тогда как у взрослых он может длиться три недели и больше.
За это время высыпания проходят несколько стадий:
- эритематозные пятна;
- узелковая сыпь (папула);
- гнойники (пустулы);
- корочки.
Выздоровление наступает, когда отпадают все корочки. До этого момента человек все еще заразен и может передать вирус ветряной оспы другим. Первая волна высыпаний обычно проходит быстро, но на смену ей приходят еще несколько.
Осложнений у детей, как правило, не бывает. Главное, чтобы малыш не расчесывал сыпь во избежание вторичного инфицирования и образования шрамов. Тяжелое течение болезни бывает у новорожденных. При появлении первых признаков ветряной оспы у младенца необходимо сразу вызывать врача.
Атипичные формы ветряной оспы у взрослых
У взрослых ветрянка сопровождается симптомами интоксикации организма. Возможны также атипичные клинические формы:
- Рудиментарная. Сыпь либо отсутствует, либо не развивается дальше стадии пятен.
- Геморрагическая. В пузырьках появляется кровавая примесь, на непораженных участках кожи — небольшие кровоизлияния. Образуются корочки черного цвета.
- Буллезная. Вместе с обычными ветряночными появляются и другие пузырьки. Они наполнены мутной желтоватой жидкостью, подсыхают долго. Если такие пузырьки лопаются раньше времени, участок кожи под ними долго мокнет и не заживает.
- Гангренозная. Ткани внутри пузырьков отмирают, под ними образуются язвы. Нередко требуется чистка от гноя.
Отдельно рассматривают генерализованную форму ветрянки. Для нее характерно поражение внутренних органов. Переносится она тяжело, встречаются летальные исходы. В группе риска — пациенты, принимающие стероидные гормоны.
Как помочь при ветрянке?
Лекарства от ветряной оспы на сегодняшний день не существует. Обычно болезнь проходит сама, а терапия ограничивается смазыванием сыпи анилиновыми красителями с бактерицидными свойствами. Обычно используется раствор бриллиантового зеленого («зеленка»). Можно принять жаропонижающее для облегчения общего состояния.
Для снятия зуда используют:
- раствор йодной настойки (2-3%);
- раствор марганцовки (1:5000);
- перекись водорода (3%);
- глицерин.
В некоторых случаях ослабить зуд помогают антигистамины. Но не следует принимать их бесконтрольно: лучше вызвать врача на дом и определить допустимые медикаменты. Принимать душ разрешается, но без мочалки во избежание повреждения пузырьков. То же самое касается использования полотенец — после водных процедур нужно аккуратно промокать тело тканью.
Осложнения ветрянки
В большинстве случаев это заболевание неопасно, дети переносят его легко. Единственная угроза — инфицирование ранки при расчесывании грязными руками. В таких случаях возможно попадание внутрь стафилококков или стрептококков, развитие гнойной инфекции.
Вирус ветрянки никуда не пропадает из организма после выздоровления. На время обезвреженный, он локализуется в спинном мозге. По прошествии лет он может активизироваться и вызвать опоясывающий лишай.
У взрослых осложнениями могут стать:
- стоматит (если сыпь появилась во рту);
- конъюнктивит (на веках);
- воспаление среднего уха.
Наибольшую опасность представляет ветряночная пневмония с летальностью 40%. Последствия инфицирования вирусом ветряной оспы могут проявиться в виде неврологических нарушений, болезней сердца, поражения суставов. Через месяц после выздоровления есть риск развития воспаления сетчатки и паралича черепных нервов.
Что такое ветряночная пневмония?
Это поражение легких, которое встречается в 16% случаев заболеваний ветрянкой и почти во всех случаях, если болезнь протекает в генерализованной форме. Первые симптомы могут появиться одновременно с высыпаниями:
- одышка;
- боль в груди;
- кашель с мокротой (нередко с кровяными примесями);
- синюшность кожи.
В легких распространяются множественные очаговые узелки, которые на рентгене похожи на поражение туберкулезом. Антибиотики в этом случае не помогают. На фоне ветряночной пневмонии часто развивается бронхит, в тяжелых случаях возможен отек легкого.
Отдельно рассматривается пневмония, развивающаяся на поздних этапах ветрянки. Она вызывается вторичной кокковой инфекцией и представляет собой обычное воспаление легких. Лечится заболевание по стандартной схеме — пенициллином.
Неврологические осложнения ветряной оспы
Последствием инфицирования герпесвирусом взрослого человека может стать вторичный энцефалит. Развивается воспаление с пятого-десятого дня высыпаний, иногда и после выздоровления. Патологический процесс может локализоваться в разных местах:
- оболочках головного мозга (менингитическая форма);
- мозжечке (атактическая форма);
- спинном мозге (миелитическая форма).
- Возможно и комбинированное поражение головного и спинного мозга (энцефаломиелит, менингоэнцефалит).
В легких случаях поражение ЦНС ветряночным вирусом приводит к нарушению координации, непроизвольным движениям глаз, дрожанию рук, головокружениям. В более тяжелых страдает зрение (вплоть до полной его потери). Самое опасное осложнение — это паралич. Не исключено также поражение психики, вплоть до олигофрении.
Опасность ветряной оспы для беременных
Если женщина во время беременности инфицируется, вирус неизбежно передается ребенку. В первом триместре это вызывает многочисленные патологии внутриутробного развития:
- недоразвитость конечностей;
- аномалии скелета;
- пороки зрительных органов;
- поражение кожи;
- патологии ЦНС;
- задержка развития.
При заражении женщины в третьем триместре беременности младенец появляется на свет с синдромом врожденной ветряной оспы. Это значит, что у новорожденного в течение первой недели жизни разовьется ветрянка. Течение ее, скорее всего, будет тяжелым с риском летальности до 30%.
Для будущей матери ветряная оспа опасна осложнениями. Высок риск возникновения ветряночной пневмонии. Женщину рекомендуется госпитализировать, особенно если ее иммунная система ослаблена.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
 
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Источник
:
Âàêöèíàöèÿ íàñåëåíèÿ
Ìîíèòîðèíã çàáîëåâàåìîñòè ÎÐÂÈ è ãðèïïîì íàñåëåíèÿ
Áîëüøèíñòâî èç íàñ ñ÷èòàåò âåòðÿíóþ îñïó (âåòðÿíêó) áåçîáèäíîé äåòñêîé èíôåêöèåé. È íå áåç îñíîâàòåëüíî. Çíà÷èòåëüíîå êîëè÷åñòâî ñëó÷àåâ âåòðÿíêè ó ìàëåíüêèõ äåòåé ïðîòåêàåò ëåãêî, áåç îñëîæíåíèé. Òîãäà âîçíèêàåò âîïðîñ: íåîáõîäèìà ëè ïðèâèâêà ïðîòèâ ýòîé èíôåêöèè?
Äåéñòâèòåëüíî ëè âåòðÿíêà ÿâëÿåòñÿ áàíàëüíîé äåòñêîé èíôåêöèåé, êîòîðîé îáÿçàòåëüíî ïåðåáîëååøü è çàáóäåøü îá ýòîì?
Äåéñòâèòåëüíî, ïåðåáîëååøü «îáÿçàòåëüíî», íî âîò çàáûòü îá ýòîì óäàåòñÿ íå âñåãäà. Âåòðÿíóþ îñïó âûçûâàåò âèðóñ, îòíîñÿùèéñÿ ê ãðóïïå âèðóñîâ ãåðïåñà. Îí äîñòàòî÷íî ëåãêî ïåðåäàåòñÿ âîçäóøíî-êàïåëüíûì ïóòåì îò áîëüíîãî ÷åëîâåêà çäîðîâîìó ïðè ðàçãîâîðå, êîíòàêòíûì ïóòåì (ïðè òåñíîì êîíòàêòå). Âîçìîæíîñòè âèðóñà âûçûâàòü çàáîëåâàíèå î÷åíü âûñîêè: èç 100 ÷åëîâåê êîíòàêòíûõ ñ áîëüíûì âåòðÿíêîé çàáîëååò 85-99 ÷åëîâåê. Ïîýòîìó âåòðÿíàÿ îñïà ÿâëÿåòñÿ îäíèì èç ñàìûõ ðàñïðîñòðàíåííûõ çàáîëåâàíèé è áîëüøèíñòâî èç íàñ ïåðåíåñëè åå â äåòñêîì âîçðàñòå.
×àùå çàáîëåâàíèå âîçíèêàåò â äåòñêîì âîçðàñòå è ïðîòåêàåò íå î÷åíü òÿæåëî: ïîâûøàåòñÿ òåìïåðàòóðà, ïîÿâëÿþòñÿ íåäîìîãàíèå è çóäÿùèå âûñûïàíèÿ íà êîæå â âèäå ïóçûðüêîâ. Êàê ïðàâèëî, ýòà ñûïü ïðîõîäèò íå îñòàâëÿÿ íèêàêèõ ñëåäîâ íà êîæå.
Íî ÷àñòü ñëó÷àåâ âåòðÿíîé îñïû ïðîòåêàåò ñ îñëîæíåíèÿìè. Èç 100 çàáîëåâøèõ â 5-6 ñëó÷àÿõ ðåãèñòðèðóþòñÿ îñëîæíåíèÿ â âèäå:
- Ñóïåðèíôåêöèè êîæè è ìÿãêèõ òêàíåé (ìàëûøè ðàñ÷åñûâàþò ýëåìåíòû ñûïè, â íèõ ïîïàäàþò áàêòåðèè è âûçûâàþò âîñïàëèòåëüíûé ïðîöåññ, êîòîðûé ïðè áëàãîïðèÿòíîì èñõîäå çàêàí÷èâàåòñÿ îáðàçîâàíèåì ðóá÷èêîâ íà êîæå);
- Ïíåâìîíèè (âîñïàëåíèÿ ëåãêèõ);
- Îñòðîãî ñðåäíåãî îòèòà (âîñïàëåíèÿ óõà);
- Ïîðàæåíèÿ íåðâíîé ñèñòåìû (ìåíèíãèòà èëè ìåíèíãîýíöåôàëèòà — âîñïàëåíèÿ ãîëîâíîãî ìîçãà).
 ðÿäå ñëó÷àå ñóùåñòâóåò ðèñê âîçíèêíîâåíèÿ ëåòàëüíûõ èñõîäîâ. Äî âíåäðåíèÿ âàêöèíàöèè åæåãîäíî â ÑØÀ ðåãèñòðèðîâàëîñü äî 100 ñìåðòåëüíûõ èñõîäîâ (ïîëîâèíà èç íèõ — ñðåäè ïðàêòè÷åñêè çäîðîâûõ äåòåé), âî Ôðàíöèè, Ãåðìàíèè, Èñïàíèè — 10-25 ñìåðòåé â ðåçóëüòàòå âåòðÿíîé îñïû.
Ó êîãî ðèñê ýòèõ îñëîæíåíèé âûøå?
×åì áîëüøå âîçðàñò çàáîëåâøåãî, òåì áîëüøå ðèñê âîçíèêíîâåíèÿ îñëîæíåíèé ïîñëå âåòðÿíîé îñïû. Áëàãîäàðÿ ìåíåå ñêó÷åííîìó ïðîæèâàíèþ ñíèæàåòñÿ êîëè÷åñòâî êîíòàêòîâ ìåæäó äåòüìè. Ìíîãèì èç íèõ óäàåòñÿ èçáåæàòü çàðàæåíèÿ â äåòñòâå è ñîõðàíèòü âîñïðèèì÷èâîñòü ê èíôåêöèè.  ñâÿçè ñ ýòèì â ïîñëåäíåå âðåìÿ âîçíèêàåò ïðîáëåìà «ïîâçðîñëåíèÿ» âåòðÿíîé îñïû. Ñåðüåçíûé ðèñê âîçíèêíîâåíèÿ îñëîæíåíèé ñóùåñòâóåò è ó ñîâñåì ìàëåíüêèõ äåòåé. Òàêèì îáðàçîì, «âîçðàñò ðèñêà òÿæåëîãî òå÷åíèÿ âåòðÿíêè» — äî ãîäà è ñòàðøå 15 ëåò.
Ðèñê âîçíèêíîâåíèÿ òÿæåëîãî òå÷åíèÿ âåòðÿíîé îñïû è âîçíèêíîâåíèÿ îñëîæíåíèé ñóùåñòâóåò ó áîëüíûõ ñ èììóíîäåôèöèòíûìè ñîñòîÿíèÿìè, âêëþ÷àÿ ïàöèåíòîâ ñ îñòðûìè è õðîíè÷åñêèìè ëåéêîçàìè, ëèìôîìàìè, ìèåëîìíîé áîëåçíüþ, ÂÈ×-èíôåêöèåé, ó ïàöèåíòîâ, ïîëó÷àþùèõ ñèñòåìíóþ òåðàïèþ ãëþêîêîðòèêîñòåðîèäàìè è èììóíîäåïðåññàíòàìè, à òàêæå ëó÷åâóþ òåðàïèþ, ïàöèåíòîâ ñ ïëàíèðóåìîé òðàíñïëàíòàöèåé îðãàíîâ è êëåòîê. Íåñêîëüêî âûøå òÿæåñòü òå÷åíèÿ çàáîëåâàíèÿ ó ïàöèåíòîâ ñ õðîíè÷åñêèìè àëëåðãè÷åñêèìè, àóòîèììóííûìè, ìåòàáîëè÷åñêèìè çàáîëåâàíèÿìè — ñàõàðíûì äèàáåòîì, õðîíè÷åñêîé ïî÷å÷íîé íåäîñòàòî÷íîñòüþ, êîëëàãåíîçàìè, áðîíõèàëüíîé àñòìîé, àòîïè÷åñêèì äåðìàòèòîì, îíêîëîãè÷åñêèìè çàáîëåâàíèÿìè.
Ê ãðóïïå ðèñêà îòíîñÿòñÿ áåðåìåííûå æåíùèíû. Ñ îäíîé ñòîðîíû, çàáîëåâàíèå ó áåðåìåííîé æåíùèíû ïðîòåêàåò òÿæåëî. Ñ äðóãîé ñòîðîíû, îíî íå áåçîïàñíî äëÿ åå áóäóùåãî ðåáåíêà. Åñëè çàáîëåâàíèå âîçíèêëî íà 13-20 íåäåëå áåðåìåííîñòè, òî åñòü ðèñê âûêèäûøà èëè ðîæäåíèÿ ìàëûøà ñ ñèíäðîìîì âðîæäåííîé âåòðÿíîé îñïû (ìíîæåñòâåííûå óðîäñòâà). Åñëè çàáîëåâàíèå âîçíèêëî çà 14 íåäåëü äî ðîäîâ è ïîçæå, òî ó ìàëûøà ìîæåò ðàçâèòüñÿ íåîíàòàëüíàÿ âåòðÿíàÿ îñïà, ïðè êîòîðîé ðèñê ñìåðòåëüíîãî èñõîäà äîñòàòî÷íî âûñîê.
Òàê ìîæåò áûòü ìàìàì íàäî ñòàðàòüñÿ, ÷òîáû ðåáåíîê ïåðåáîëåë â äåòñòâå: íå èçáåãàòü êîíòàêòîâ ñ áîëüíûì âåòðÿíîé îñïîé, à íàîáîðîò — õîäèòü â ãîñòè ê çàáîëåâøåìó â íàäåæäå íà çàðàæåíèå?
Íè â êîåì ñëó÷àå. Âèðóñ, âûçûâàþùèé âåòðÿíóþ îñïó âî ìíîãèõ ñëó÷àÿõ ïîñëå ïåðåíåñåííîé âåòðÿíêè (äàæå åñëè îíà ïðîòåêàëà â ëåãêîé ôîðìå) íå óäàëÿåòñÿ ïîëíîñòüþ èç îðãàíèçìà, à ïåðåìåùàåòñÿ ïî íåðâíûì âîëîêíàì â ñïèííîé ìîçã è íà êàêîå-òî âðåìÿ «çàñûïàåò» òàì.  ïîñëåäñòâèè, ó òàêèõ ëþäåé, ïåðåáîëåâøèõ â äåòñòâå «áåçîáèäíîé» âåòðÿíêîé, ïîñëå ïåðåîõëàæäåíèÿ, âîçäåéñòâèÿ ñòðåññîâîãî è äðóãèõ ôàêòîðîâ, âèðóñ «ïðîñûïàåòñÿ» è âûçûâàåò îïîÿñûâàþùèé ëèøàé. Ýòî ìó÷èòåëüíîå çàáîëåâàíèå, ïðè êîòîðîì ïî õîäó íåðâîâ, ðàñïîëîæåííûõ íà îäíîé ñòîðîíå òåëà âîçíèêàþò âûñûïàíèÿ è èíòåíñèâíûé áîëåâîé ñèíäðîì. Òàêàÿ êëèíè÷åñêàÿ êàðòèíà ìîæåò âîçíèêàòü íåñêîëüêî ðàç â ãîä. Ñóùåñòâóþò îïðåäåëåííûå òðóäíîñòè ïðè ëå÷åíèè îïîÿñûâàþùåãî ëèøàÿ.
Êàêîâà ñèòóàöèÿ ïî çàáîëåâàåìîñòè âåòðÿíîé îñïîé â ã.ßÍÀÎ?
Óðîâåíü çàáîëåâàåìîñòè âåòðÿíîé îñïîé â ïîñëåäíèå ãîäû îñòàåòñÿ âûñîêèì. Çà 2011 ãîä áûëî çàðåãèñòðèðîâàíî 5627 ñëó÷àåâ âåòðÿíîé îñïû, èç íèõ ó äåòåé äî 14 ëåò 5182. Íàèáîëüøåå êîëè÷åñòâî ñëó÷àåâ íàáëþäàåòñÿ â êðóïíûõ ãîðîäàõ, òàêèõ êàê ã. Íîÿáðüñê (1987 ñëó÷àåâ, èç íèõ ó äåòåé äî 14 ëåò 1840), ã. Íîâûé Óðåíãîé (1524 ñë.), è â Ïóðîâñêîì ðàéîíå (514 ñëó÷àåâ). Çàáîëåâàåìîñòü ïî ñðàâíåíèþ ñ 2010 ãîäîì óâåëè÷èëàñü íà 1145 ñëó÷àÿ èëè íà 25,5 %.
Êàê äàâíî â äðóãèõ ñòðàíàõ èñïîëüçóþòñÿ âàêöèíû ïðîòèâ âåòðÿíîé îñïû?
Îïûò èñïîëüçîâàíèÿ âàêöèí äëÿ ïðåäóïðåæäåíèÿ âåòðÿíîé îñïû íàñ÷èòûâàåò áîëåå 30 ëåò. Òàêèå âàêöèíû íà÷àëè ñîçäàâàòüñÿ åùå â 70-å ãîäû ïðîøëîãî ñòîëåòèÿ. Ïåðâàÿ âàêöèíà áûëà çàðåãèñòðèðîâàíà â 1986ã. è íà÷àëà èñïîëüçîâàòüñÿ â ßïîíèè.  ïîñëåäóþùåì (ñ 1995 ãîäà) âàêöèíû ïðîòèâ âåòðÿíîé îñïû áûëè ñîçäàíû è íà÷àëè àêòèâíî ïðèìåíÿòüñÿ â ÑØÀ è äðóãèõ ñòðàíàõ.
 íàñòîÿùåå âðåìÿ â ðÿäå ñòðàí ìèðà ïðîâîäèòñÿ âàêöèíàöèÿ ïðîòèâ âåòðÿíîé îñïû ñðåäè ëèö, îòíîñÿùèõñÿ ê êîíòèíãåíòàì ðèñêà (Àâñòðèÿ, Áåëüãèÿ, Ôèíëÿíäèÿ, Ïîëüøà è äð.). Òàêàÿ òàêòèêà èììóíèçàöèè íå ïîçâîëÿåò ñóùåñòâåííî ñíèçèòü çàáîëåâàåìîñòü âåòðÿíîé îñïîé â öåëîì, íî îáåñïå÷èâàåò èíäèâèäóàëüíóþ çàùèòó íàèáîëåå óÿçâèìûõ êîíòèíãåíòîâ.
 íàñòîÿùåå âðåìÿ ïðèâèâêè äåòÿì ïðîòèâ âåòðÿíîé îñïû âêëþ÷åíû â êàëåíäàðü ïðèâèâîê ðÿäà ñòðàí Åâðîñîþçà, âêëþ÷àÿ Ãåðìàíèþ, Âåëèêîáðèòàíèþ, Èòàëèþ, Èñïàíèþ, Ôðàíöèþ. Âàêöèíà ïðîòèâ âåòðÿíîé îñïû «Âàðèëðèêñ» çàðåãèñòðèðîâàíà â ðÿäå ñòðàí ÑÍà è Áàëòèè — â Óêðàèíå, Êàçàõñòàíå, Àçåðáàéäæàíå, Óçáåêèñòàíå, Ýñòîíèè, Ëàòâèè, Ëèòâå.
 ÑØÀ ïðèâèâêà îò âåòðÿíêè ïðîâîäèòñÿ ñ 1995 ã. Âàêöèíàöèÿ äåòåé ãðóïï ðèñêà ñðåäè ïîäðîñòêîâ è âçðîñëûõ äîêàçàëà âûñîêóþ êëèíè÷åñêóþ è ýêîíîìè÷åñêóþ ýôôåêòèâíîñòü — ñ 1999 ã. â ÑØÀ îòìå÷àåòñÿ ðåçêîå ñíèæåíèå çàáîëåâàåìîñòè è ñìåðòíîñòè îò ýòîãî çàáîëåâàíèÿ.
Âàêöèíà ïðîòèâ âåòðÿíîé îñïû Îêàâàêñ ââåäåíà â êàëåíäàðü ïðèâèâîê ßïîíèè, ñòðàí Þæíîé Àìåðèêè, Êàíàäû, Àâñòðàëèè, Þæíîé Êîðåè, Òàéâàíÿ è äðóãèõ ñòðàí Òèõîãî îêåàíà. Ïî ðåçóëüòàòàì ïðîñïåêòèâíîãî íàáëþäåíèÿ äëèòåëüíîñòü ïîñòâàêöèíàëüíîãî èììóíèòåòà ñîñòàâëÿåò îò 6 äî 11 ëåò, â ðÿäå ñëó÷àåâ — äî 20 ëåò.
Êàêèå âàêöèíû ïðîòèâ âåòðÿíîé îñïû èñïîëüçóþòñÿ â íàñòîÿùåå âðåìÿ è êàê èõ ïðèìåíÿþò?
Èìåþùèåñÿ â íàñòîÿùåå âðåìÿ â ìèðå âàêöèíû äëÿ ïðåäóïðåæäåíèÿ âåòðÿíîé îñïû ñîäåðæàò îäèíàêîâûé æèâîé âàêöèííûé âàðèàíò âèðóñà. Â íàøåé ñòðàíå çàðåãèñòðèðîâàíû è èñïîëüçóþòñÿ â ïðàêòèêå âàêöèíû «Âàðèëðèêñ» (ñòðàíà-ïðîèçâîäèòåëü Áåëüãèÿ) è «Îêàâàêñ» (ñòðàíà-ïðîèçâîäèòåëü ßïîíèÿ).
 íàøåì êàëåíäàðå ïðîôèëàêòè÷åñêèõ ïðèâèâîê âàêöèíàöèÿ ïðîòèâ âåòðÿíîé îñïû ïîêà íå ïðåäóñìîòðåíà. Ïîýòîìó ïðèâèâêè ïðîòèâ ýòîãî çàáîëåâàíèÿ ìîæíî ïîëó÷èòü íà ïëàòíîé îñíîâå.  ïåðñïåêòèâå ïëàíèðóåòñÿ âêëþ÷åíèå ýòîé ïîçèöèè â ïëàíîâûå ïðèâèâêè èëè ïðèâèâêè, ïðîâîäèìûå ïî ýïèäåìè÷åñêèì ïîêàçàíèÿì.
Ñõåìà âàêöèíàöèè:
Âîçðàñò | Êîëè÷åñòâî äîç |
îò 12 ìåñÿöåâ äî 13 ëåò | îäèí óêîë, ââîäÿò îäíó äîçó |
ïîñëå 13 ëåò | 2 óêîëà ïî îäíîé äîçå ñ èíòåðâàëîì 4-8 íåäåëü |
Ëþáîé âîçðàñò îò 12 ìåñÿöåâ, íî ýêñòðåííî (åñëè â âàøåì êîëëåêòèâå ïîÿâèëñÿ áîëüíîé âåòðÿíêîé) | îäèí óêîë â òå÷åíèå ïåðâûõ 72 ÷àñîâ (ëó÷øå 48 ÷àñîâ) |
Îáñëåäîâàíèå è äëèòåëüíîå íàáëþäåíèå çà ïðèâèòûìè ïîêàçàëè, ÷òî èç 100 ïðèâèòûõ 88-94 ÷åëîâåêà íå çàáîëåþò âåòðÿíîé îñïîé. Ïðè ýòîì ìèíèìèçèðóåòñÿ ðèñê âîçíèêíîâåíèÿ â ïîñëåäóþùåì îïîÿñûâàþùåãî ëèøàÿ. Ó 6-12 ÷åëîâåê èç 100 ïðèâèòûõ ìîæåò â ñëó÷àå êîíòàêòà ðàçâèòüñÿ âåòðÿíàÿ îñïà, íî ïðîòåêàòü îíà áóäåò â ëåãêîé ôîðìå. Äëèòåëüíîñòü çàùèòû ñîñòàâëÿåò 20 ëåò è áîëåå.
Íåîáõîäèìî ïîìíèòü: ÍÅËÜÇß ÄÅËÀÒÜ ÏÐÈÂÈÂÊÓ, ÅÑËÈ…
- ó âàñ áûëà õîòü ðàç âûðàæåííàÿ àëëåðãè÷åñêàÿ ðåàêöèÿ íà êîìïîíåíòû âàêöèíû — æåëàòèí, àíòèáèîòèê íåîìèöèí
- âû íåçäîðîâû, îáîñòðèëîñü õðîíè÷åñêîå çàáîëåâàíèå (îñîáåííî ïðîòåêàþùåå ñ òåìïåðàòóðîé) — ïðîöåäóðó îòêëàäûâàþò äî âûçäîðîâëåíèÿ
- âû áåðåìåííû. Äà è ïîñëå ïðèâèâêè æåëàòåëüíî íå áåðåìåíåòü, ïî ðàçíûì äàííûì, åùå 1-3 ìåñÿöà
- â òå÷åíèå 3 ìåñÿöåâ äî ïðèâèâêè âàì áûëî ñäåëàíî ïåðåëèâàíèå êðîâè
Êàêèì îáðàçîì ââîäèòñÿ âàêöèíû? Ìîæåò ëè åå ââåäåíèå ñî÷åòàòüñÿ ñ äðóãèìè ïðåïàðàòàìè?
Âàêöèíû äëÿ ïðåäóïðåæäåíèÿ âåòðÿíîé îñïû ââîäÿòñÿ ïîäêîæíî (ïîä ëîïàòêó, â íàðóæíóþ ïîâåðõíîñòü ïëå÷à èëè ïåðåäíþþ ïîâåðõíîñòü áåäðà). Ýòè âàêöèíû ìîãóò ââîäèòüñÿ îäíîâðåìåííî ñ èíàêòèâèðîâàííûìè âàêöèíàìè Íàöèîíàëüíîãî êàëåíäàðÿ ïðèâèâîê çà èñêëþ÷åíèåì àíòèðàáè÷åñêîé âàêöèíû (ïðîòèâ áåøåíñòâà). Íàèáîëåå ÷àñòî (ó÷èòûâàÿ ðåêîìåíäóåìûé âîçðàñò ââåäåíèÿ âàêöèíû ïðîòèâ âåòðÿíîé îñïû — 12-15 ìåñÿöåâ) îäíîâðåìåííî ââîäÿòñÿ âàêöèíû ïðîòèâ âåòðÿíîé îñïû è êîðè, ýïèäåìè÷åñêîãî ïàðîòèòà è êðàñíóõè.
Ó÷èòûâàÿ, ÷òî âàêöèíà ïðîòèâ âåòðÿíêè «æèâàÿ», ìîæíî ëè çàðàçèòüñÿ âåòðÿíîé îñïîé îò ïðèâèòîãî ðåáåíêà?
Èììóíîëîãè÷åñêèå èññëåäîâàíèÿ ïðèâèòûõ çäîðîâûõ äåòîê ïîêàçàëè, ÷òî âàêöèííûé âèðóñ íå îïðåäåëÿåòñÿ â êðîâè èëè íîñîãëîòêå ïðèâèòûõ. Ýòî ñâèäåòåëüñòâóåò î òîì, ÷òî ïåðåäà÷à âàêöèííîãî âèðóñà îò ïðèâèòîãî ê îêðóæàþùèì ìàëîâåðîÿòíà.
Êàêèå ðåàêöèè ìîãóò âîçíèêíóòü ó ðåáåíêà ïîñëå ââåäåíèÿ âàêöèíû ïðîòèâ âåòðÿíîé îñïû?
Ïîñëå ââåäåíèÿ âàêöèíû äëÿ ïðåäóïðåæäåíèÿ âåòðÿíîé îñïû ó 4-5 ÷åëîâåê èç 100 ïðèâèòûõ ìîãóò ðàçâèòüñÿ îáùèå ïîñòâàêöèíàëüíûå ðåàêöèè â âèäå ïîâûøåíèÿ òåìïåðàòóðû äî 38ºÑ è íåäîìîãàíèÿ.  èñêëþ÷èòåëüíûõ ñëó÷àÿõ ìîãóò ïîÿâèòüñÿ îòäåëüíûå ýëåìåíòû ñûïè êàê ïðè âåòðÿíîé îñïå. Ó 10-20 ïðèâèòûõ ìîãóò âîçíèêíóòü ìåñòíûå ïîñòâàêöèíàëüíûå ðåàêöèè â âèäå óïëîòíåíèÿ è ïîêðàñíåíèÿ â ìåñòå ââåäåíèÿ âàêöèíû. Ýòè ðåàêöèè ïðîõîäÿò â òå÷åíèå 1-3 ñóòîê ñ ìîìåíòà ââåäåíèÿ âàêöèíû. Ó ëèö ñ ëåéêîçîì è äðóãèìè èììóíîäåôèöèòíûìè ñîñòîÿíèÿìè ðåãèñòðèðóåòñÿ áîëüøåå êîëè÷åñòâî ïîñòâàêöèíàëüíûõ ðåàêöèé.
Ïðèâèâêó ìîæíî è íóæíî äåëàòü íå òîëüêî äåòÿì, íî è íå ïåðåáîëåâøèì âçðîñëûì — ýòî ãàðàíòèÿ îò òÿæåëûõ ïîñëåäñòâèé áîëåçíè.
Источник