Бывает краснуха второй раз
Содержание статьи
Сколько раз болеют краснухой | mfarma.ru
Краснуха – одна из распространенных детских инфекций, протекающая в дошкольном и младшем школьном возрасте достаточно легко. Для ребенка в период внутриутробного развития она очень опасна и грозит грубыми патологиями. Контакт беременной женщины с инфицированным человеком может обернуться прерыванием беременности. Поэтому в нашей стране вакцинация от краснухи входит в список обязательных прививок. Женщины детородного возраста обязательно должны знать, болели ли они краснухой, чтобы избежать неприятностей во время вынашивания ребенка.

Характеристика заболевания
Для краснухи характерны красные пятнистые высыпания на коже, непродолжительное повышение температуры, увеличение лимфоузлов. Болезнь вызывается РНК-вирусом, который проникает в клетку и начинает управлять ее метаболизмом. Основной способ распространения краснухи воздушно-капельный, но также можно заразиться и при контакте со слюной, через чихание и так далее.
Наиболее активен вирус в холодное время года, так как для развития возбудителя предпочтительней низкие температуры. Поэтому случаев заболевания краснухой в летний сезон практически не наблюдается.
Болеют краснухой преимущественно дети дошкольного возраста, не прошедшие вакцинацию. К 18 годам 85% населения имеют стойкий иммунитет к краснухе.
Механизм развития краснухи
Возбудитель со слюной или слизью проникает в органы дыхания, а через них попадает в кровяное русло. Иммунная система сразу же реагирует на проникновение вируса, который убивает клетки лейкоцитов, что выражается в лейкопении. Возбудитель активно размножается в лимфатической системе, поэтому пациенты жалуются на болезненность лимфоузлов в начале заболевания.
Основное воздействие вируса направлено на клетки кожи, что объясняет появление сыпи. В процессе борьбы с инфекцией в организме образуются циркулирующие иммунные комплексы, что также провоцирует высыпания. После перенесенного заболевания антитела хранят память о вирусе и обеспечивают иммунитет от краснухи на всю жизнь.
Осложнения в виде артрита могут обнаружиться у девочек подросткового возраста и женщин. Уязвимыми местами при этом становятся средние и мелкие суставы. Иногда встречается поражение нервной системы, проявляющееся менингитом, энцефалитом и прочими болезнями.

Симптомы краснухи
Симптоматика краснухи зависит от стадии болезни:
- Инкубационный период. Начинается с момента проникновения вируса в организм и длится до появления первых признаков болезни. Его продолжительность 10-25 дней.
- Продромальный период. Появляется озноб, заложенность носа, кашель. Длительность его до 3-х дней.
- Активное развитие заболевания. Появляются типичные признаки краснухи:
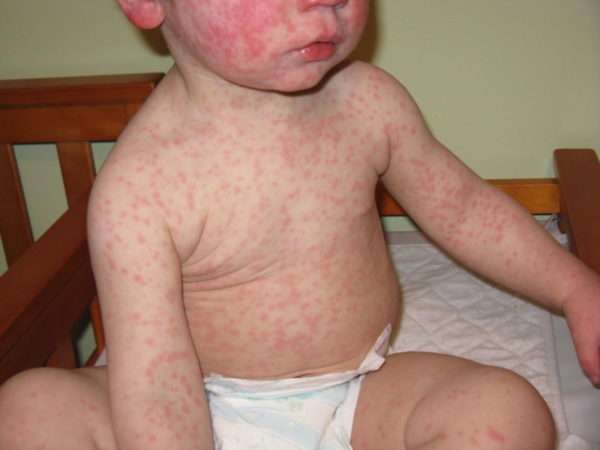
- бледно-розовые высыпания в заушной области и на лице, затем распространяются на тело, кроме ладоней и подошв ног,
- лимфатические узлы становятся крупнее, чем в продромальном периоде,
- увеличение температуры не критичное, достигает максимум 39,5 градусов,
- непродолжительные катаральные проявления в виде кашля, насморка, бронхита,
- непереносимость света, резкая боль в глазах,
- прочие проявления в виде болей в области живота, расстройства кишечника, гипотонии, увеличения печени и селезенки.
- Выздоровление. Состояние больного приходит в норму: температура спадает, сыпь исчезает, лимфоузлы постепенно уменьшаются.
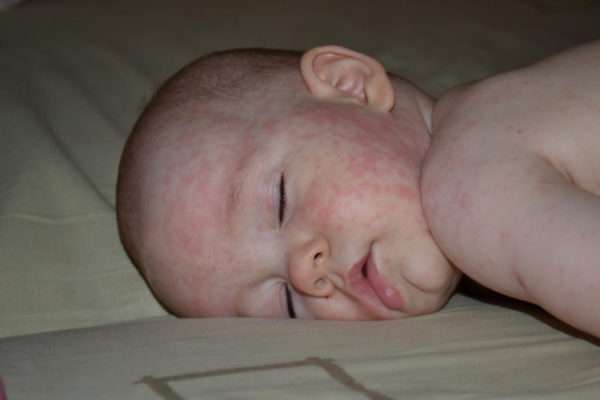
Детьми до 7 лет инфекция переносится легко и без осложнений.
Вакцинация от краснухи
Для вакцинации в России используются живые ослабленные вакцины производства Индии или Хорватии. Чаще всего применяют комбинированную вакцину от кори, краснухи и паротита голландского или бельгийского производства.
Прививка от краснухи входит в обязательный перечень вакцинации детей. Первую прививку делают в возрасте 1 года, вторую в 6 лет. Они формируют стойкий иммунитет на несколько лет до возраста полового созревания.
У девочек-подростков в 13-15 лет проводят ревакцинацию в том случае, если они не болели краснухой и у них отсутствуют сведения о ранее проведенных прививках.
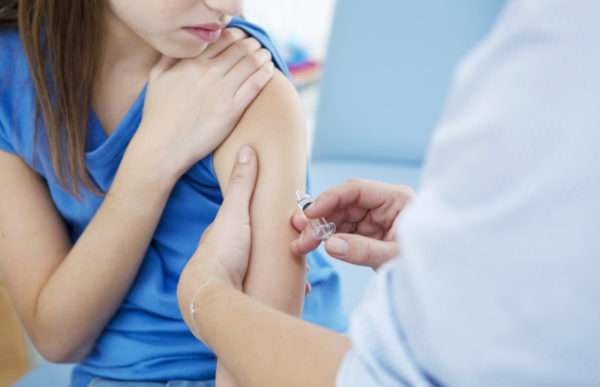
Женщины детородного возраста также вакцинируются, если не перенесли заболевание до определенного возраста и в их крови обнаружено минимальное количество антител против краснухи. Для определения их количества берется анализ крови.
После прививки медики не рекомендуют беременеть три месяца. Во время беременности вакцинация недопустима!
ВОЗ информирует о том, что период стойкого иммунитета после прививки продолжается от 5 до 40 лет. В связи с этим рекомендуется прививать взрослых через каждые 10 лет.
Возможность повторного инфицирования
Вакцинация или перенесенная инфекция способствуют выработки антител, формирующих стойкий иммунитет против заболевания. Повторное заражение практически исключено, но медикам известны редкие случаи рецидивов. Многие ученые склонны предполагать, что повторное инфицирование не что иное как первичное заболевание, то есть в первом случае был неверно поставлен диагноз.
Другая категория ученых придерживается мнения, что повторное заражение возможно в некоторых случаях:
- Серьезные нарушения в работе иммунной системы.
- Врожденные особенности иммунной системы.
- Большой промежуток времени между болезнью и новым контактом.

Протекает повторное инфицирование практически без явных признаков заболевания. Возможны катаральные проявления в виде кашля, насморка. Вероятность проникновения вируса в кровь ничтожно мала, поэтому проявлений в виде сыпи, артрита может не наблюдаться.
Опасность краснухи во время беременности
Самым опасным периодом для заболевания краснухой во время беременности считается первый триместр, когда вероятность поражения плода составляет более 60%, а в некоторых случаях до 100%. Инфицирование приводит к выкидышу, грубым порокам развития плода или мертворождению.
Инфицирование во втором триместре снижает риск поражения ребенка до 12%. В третьем триместре возможны временные пороки развития ребенка, которые современная медицина излечивает: небольшая масса тела при рождении, увеличение размеров селезенки и печени, гепатит, гемолитическая анемия и так далее.
Лучшая защита от вируса – вовремя проведенная вакцинация. Но если по каким-то причинам этого не произошло, беременная женщина должна всячески избегать контактов с потенциально больными детьми. Если в семье имеются старшие дети, то их обязательно следует вакцинировать, чтобы будущая мать не подверглась инфицированию и не нанесла непоправимый вред не рожденному ребенку.
Беременная должна также избегать массовых мероприятий, больше гулять на свежем воздухе, укреплять иммунитет.
Когда речь идет о краснухе, нельзя недооценивать роль вакцинации. Это единственно верный способ уберечь женщин от инфицирования во время беременности, сохранить жизнь и здоровье их детям.
Источник
Вопрос: Возможно ли повторно заболеть краснухой?
Вопрос: Возможно ли повторно заболеть краснухой?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Инга Андреевна спрашивает:
12 июля 08:56, 2014
Может ли краснуха повториться?

Повторное заражение краснухой – это редкое, но возможное явление. Считается, что возбудитель данной инфекции производит стойкий, длительный иммунитет, вне зависимости от того, как он попал в организм (при болезни или с вакциной). Тем не менее, на сегодняшний день существует ряд задокументированных случаев реинфицирования.
Причинами повторного заражения могут быть:
1. нарушения иммунитета;
2. индивидуальные особенности иммунитета;
3. большой срок после вакцинации или болезни.
Нарушения иммунитета.
Так как для синтеза специфичный антител, защищающих организм от повторного заражения, необходима нормально работающая иммунная система, нарушение ее функции создает предпосылки для реинфекции.
Причинами снижения иммунитета могут быть:
- хронические инфекции (бактериальные и вирусные);
- гельминтозы;
- ВИЧ-инфекция;
- снижение выработки факторов иммунной защиты;
- массивные кровопотери (вызывают потерю защитных клеток и белков);
- стресс;
- нарушение питания;
- нарушение пищеварения и всасывания питательных веществ;
- употребление наркотических веществ и алкоголя;
- тяжелые травмы;
- гормональные нарушения;
- токсины;
- злокачественные опухоли;
- нарушение функции костного мозга;
- аутоиммунные заболевания.
Любое из этих состояний может вызвать нарушение иммунной защиты. При этом если человек столкнется с источником инфекции, он вполне может вновь заразиться.
Индивидуальные особенности иммунитета.
Иммунитет у каждого человека, в зависимости от его индивидуальных особенностей, факторов среды, генетической программы может по-разному реагировать на инфекцию. Даже нормально работающая иммунная система иногда может дать сбой, что приведет к повторному заражению.
Большой срок после вакцинации или болезни.
Как известно, все клетки и ткани нашего организма постоянно делятся и обновляются, и иммунная система не является исключением. Однако, для того чтобы обеспечить максимальную защиту, в ней предусмотрены специальные механизмы памяти, которые, тем не менее, иногда могут работать не достаточно эффективно. Поэтому, по истечению определенного срока, специфическая защита от некоторых инфекций слабеет и возникает риск повторного заражения. Для краснухи этот срок составляет около 10 лет.
Следует отметить, что большинство реинфекций протекают бессимптомно или с крайне невыраженной клинической картиной. Так, вирус может поразить дыхательные пути, вызывая кашель, но возникновение вирусемии (проникновение возбудителя в кровь) – явление крайне редкое. Именно поэтому, при вторичном инфицировании симптомы, связанные с нахождением возбудителя в крови (сыпь, артрит), возникают нечасто.
Диагностика повторного заражения основывается на обнаружении возбудителя краснухи в носоглоточных смывах и на динамическом возрастании титров специфических антител.
Поиск вопросов и ответов
Найдите ответ по ключевым словам вопроса
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок.
Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Похожие вопросы
ВНИМАНИЕ!
Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется только медицинским специалистам для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник
Краснуха: причины и симптомы — блог медицинского центра ОН Клиник
Как можно заразиться краснухой?
По данным Всемирной организации здравоохранения, краснуха является ведущей причиной развития патологий, которые можно избежать путем своевременной вакцинации.
Как и корь, краснуху называют “детской” инфекционной болезнью. Дети от 2 до 10 лет составляют 75% заболевших.
Единственным носителем вируса краснухи является человек. К путям передачи вируса краснухи относятся:
- воздушно-капельный путь передачи;
- трансплацентарный путь передачи.
Заразиться краснухой можно при разговоре, чихании и кашле больного человека или бессимптомного носителя. Самыми заразными считаются заболевшие краснухой за несколько дней до появления сыпи и в первую неделю после ее появления.
От беременной женщины вирус краснухи передается через плацентарный кровоток к плоду и приводит к синдрому врожденной краснухи (СВК) у новорожденного. После рождения такие дети на протяжении длительного периода (от 1 года до 21 месяца) являются источниками вируса. Дети с СВК могут страдать от пороков сердца, сахарного диабета, дисфункции щитовидной железы, нарушений слуха, аутизма и других патологий.
1
Какие бывают симптомы при краснухе?
Краснуха у детей встречается чаще, чем у взрослых. К симптомам при краснухе у детей относятся:
- общее недомогание;
- болезненная припухлость лимфоузлов;
- появление характерной сыпи;
- повышение температуры;
- чувство ломоты в суставах;
- рвота;
- легкий конъюнктивит.
Для маленьких детей чаще характерна легкая форма краснухи. Краснуха у подростков и взрослых протекает тяжелее. Дополнительно к основным симптомам краснухи может развиваться артрит с болями в суставах. У беременных женщин краснуха в ряде случаев сопровождается такими осложнениями, как выкидыш, гибель плода, а у новорожденных — синдром врожденной краснухи (СВК).
Наличие сыпи объединяет такие инфекционные заболевания, как корь и краснуха. Но для кори также характерно появление конъюнктивита, а для краснухи — увеличение затылочных лимфатических узлов.
2
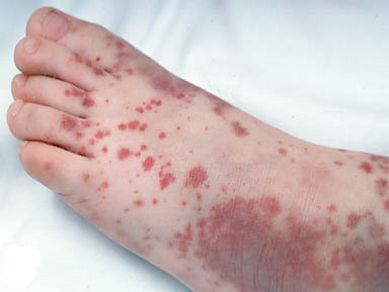
Как выглядит сыпь при краснухе?
Сыпь при краснухе имеет вид красных или розовых округлых пятен объемом примерно 5-7 миллиметров. Сначала сыпь появляется на лице, в том числе, за ушами, и на туловище, затем (через 1-2 дня) распространяется на конечности. На лице высыпания напоминают обильную ярко-красную сыпь при кори, но распространяются также на кожу между носогубными складками. На туловище сыпь при краснухе похожа на высыпания как при скарлатине.
Красные прыщи распространяются, в первую очередь, на лицо, поясницу, ягодицы, а также разгибательные поверхности рук и ног. Сыпь может сопровождаться зудом и держится 2-4 дня (реже 5-7 дней).
3
В каком возрасте ребенок может заразиться краснухой?
Ребенок может заразиться краснухой в любом возрасте. Еще во время внутриутробного развития, при условии заражения матери, ребенок может заболеть синдромом врожденной краснухи (СВК). В возрасте от рождения до полугода дети болеют редко. Наибольшее количество случаев заражения краснухой у детей приходится на возраст от 2 до 10 лет. Чаще всего дети заболевают в холодное время года.
4
Какой инкубационный период краснухи у детей?
Инкубационный период краснухи у детей и взрослых составляет 12-23 дня (чаще всего 16-18 дней). После заражения вирус распространяется в организме в течение 5-7 дней. Симптомы, как правило, появляются через 2-3 недели после заражения.
5
Можно ли заболеть краснухой во второй раз?
После того, как человек переболел краснухой, у него развивается пожизненный иммунитет, который, тем не менее, может ослабевать с возрастом и под влиянием неблагоприятных обстоятельств (плохая экология, развитие других заболеваний, низкий уровень жизни). Поэтому повторно заболеть краснухой возможно, но такие случаи встречаются крайне редко.
6
Как часто нужно проводить вакцинацию взрослым и детям?
Профилактика краснухи состоит в своевременном проведении прививок. Вакцины против краснухи выпускают в двух формах:
- моновалентной, при которой вакцинация проводится только от краснухи;
- комбинированной, когда вакцина от краснухи комбинируется с вакцинами от других болезней: кори (КК), кори и свинки (КСК), кори, свинки и ветряной оспы (КСКВ).
Согласно календарю профилактических прививок, вакцинация детей от краснухи, паротита и кори (КПК) проводится дважды: в 12 месяцев и в 6 лет. Две дозы вакцины КПК защищают от этих болезней на всю жизнь.
Если взрослый был привит в детстве, ревакцинация не требуется. Но прививку необходимо сделать, если в детском возрасте человек не был вакцинирован. В этом случае вводится сначала одна доза вакцины КПК, а через месяц — вторая. Беременным женщинам вакцинация против краснухи противопоказана, ее можно проводить только после родов.
Неблагоприятная реакция на вакцинацию возникает редко и проходит, как правило, в легкой форме. К побочным эффектам прививок от краснухи относятся незначительное повышение температуры, мышечные боли и сыпь.
7
Как быстро вырабатывается иммунитет от краснухи после прививки?
Иммунитет от краснухи вырабатывается после перенесенной болезни или после прививки. Одна доза вакцины на основе живого штамма обеспечивает до 95% длительного иммунитета. Для выработки стойкого иммунитета необходимо сделать прививку дважды. Вакцинация не исключает возможность заражения. Но привитые люди переносят болезнь в легкой форме.
Предотвратить заболевание краснухой вполне возможно. Для этого необходимо вовремя провести вакцинацию и исключить возможные контакты с носителями вируса.
8
Источник
Пути передачи краснухи, фото, симптомы, лечение — в статье инфекциониста Александрова П. А.
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 11 апреля 2018Обновлено 29 января 2021
Определение болезни. Причины заболевания
Краснуха (Rubeola) — вирусное заболевание острого характера. Формируется при попадании в организм вируса краснухи, поражающего эпителиальную ткань верхних воздухоносных путей, группы регионарных лимфоузлов и кожу.
Клинические характеристики: синдром общей инфекционной интоксикации, мелкопятнистая экзантема, генерализованная лимфаденопатия, фарингит и не ярко выраженный конъюнктивит. Развитие заболевания в типичном (детском и юношеском) возрасте характеризуется не тяжёлым доброкачественным течением.
Источники инфекции и способы передачи
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Togaviridae
Род — Rubivirus
вид — возбудитель краснухи (Rubella virus)
Синдромы заболевания впервые были описаны в 1740 году Ф. Хофманом (Германия). Выделили вирус лишь в 1961 году. Это сделали несколько независимых учёных: Т.X. Уэллером, П.Д. Паркманом, Ф.А. Невой.
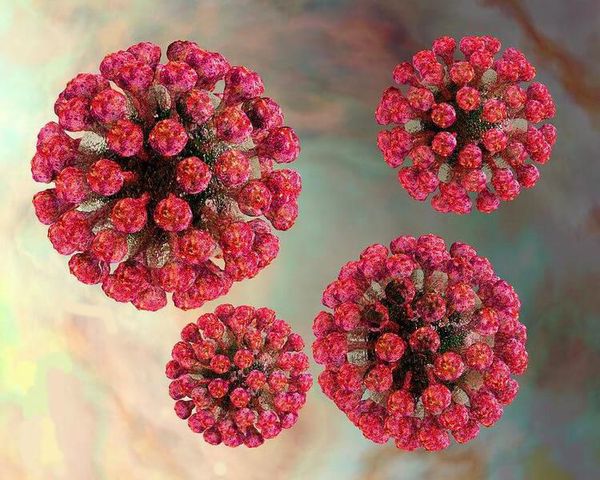
Вирион (вирусная частица) возбудителя представляет форму сферы. Генетический материал выполнен одноцепочечной РНК, покрытой капсидом и внешним липидным контуром, на поверхности которого локализуются шипы (при их помощи вирус прикрепляется к клеткам). В структуре вируса различают три белка: С, Е1 и Е2. Е1 (гемагглютинин) и Е2 (протективный антиген) — гликопротеины (или шипы), локализующиеся во внешнем покрове вириона. Имеют единый серотип.
Вирус способен разрушать и склеивать человеческие эритроциты (гемолитические свойства), благодаря наличию нейраминидазы поражает нервную ткань.
Очень нестоек в окружающей среде: восприимчив к ультрафиолетовому излучению, при подсушивании и воздействии дезинфектантов (средств против микроорганизмов) погибает мгновенно. Неплохо сохраняется при пониженных температурах. Возможна культивация вируса на культурах клеток.[4]
Эпидемиология
Сугубо антропоноз. Источник инфекции — заражённый человек (не исключая больного с атипичной формой краснухи). Инфицированный заразен от последней недели инкубации и до первой недели после появления сыпи. Выделение заражающих вирионов у детей с врожденной краснушной инфекцией (синдром врождённой краснухи — СВК) возможно до двух лет. Наиболее высокий уровень риска СВК представляется в тех районах, где у молодых женщин нет коллективного иммунитета к данному заболеванию (после вакцинации или ранее перенесённой краснухи). До того, как в обиход ввели прививки от вируса краснухи, примерно четыре новорождённых ребёнка из тысячи рождались с СВК.
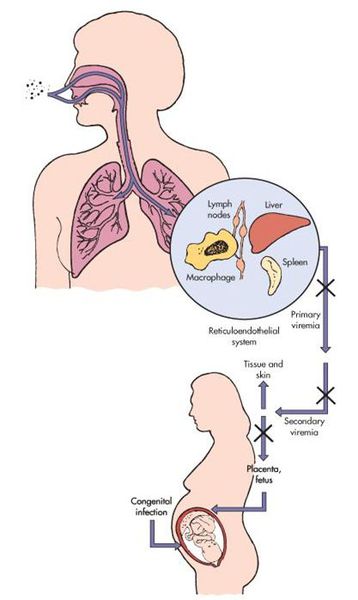
Передача инфекции осуществляется воздушно-капельным (аэрозольным) путём, а также вертикальным — трансплацентарным (если женщина заболевает краснухой во период беременности). Теоретически возможно заражение от недавно привитых людей (хотя по факту — это редкий случай, в основном бывает у людей с выраженным иммунодефицитом).
Заболеваемость
В последние десятилетия ввиду масштабной профилактики краснухи с помощью вакцинации заболевание фактически устранено в ряде развитых и в некоторых развивающихся стран.
У матери, привитой или переболевшей корью, имеется иммунитет к заболеванию, который она передаёт своему ребёнку. Поэтому такие дети имеют врождённый иммунитет, впоследствии снижающийся и исчезающий примерно к шести месяцам (т. е. через время дети обретают восприимчивость к инфекции).
Сезонный характер заболевания — весенне-зимний. После перенесения инфекции и прохождения полного курса вакцинации возникает стойкий пожизненный иммунитет (в некоторых случаях после прививок требуется ревакцинация во взрослом возрасте, что особенно актуально у женщин детородного возраста, которые не болели краснухой).[5]
В основном краснухой болеют дети, которые переносят заболевание сравнительно благоприятно, и подростки. Сейчас же это заболевание зачастую возникает и у взрослых. Причина тому — отказ большинства людей от профилактики краснухи (вакцинации).
Клинические проявления краснухи у взрослых значительно тяжелее, чем у детей. Заболевание у взрослых пациентов протекает в основном атипично.
Почему взрослые переносят краснуху тяжелее, чем дети
Взрослые переносят краснуху тяжелее детей по причине эволюционных особенностей иммунной системы — у ребёнка иммунный ответ более лабильный, он запрограммирован быстро и адекватно реагировать на большое количество новых для него угроз, в том числе и на вирус краснухи. Иммунный ответ у взрослого человека уже не так быстр и гибок, он «расслаблен», так как за длительную жизнь уже повстречался со многим. Поэтому при заражении краснухой иммунитет взрослого не успевает среагировать адекватно, не имеет набора клеток, нужного для быстрой нейтрализации вируса, что ведёт к утяжелению болезни.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы краснухи
Инкубационный период краснухи: от 11 суток до 24 дней.
Острый характер заболевания вначале (т. е. проявление основного синдрома происходит в первые сутки от начала инфицирования). У взрослого человека развитие заболевания иногда может запаздывать ввиду особенностей иммунной системы.
К синдромам краснухи относятся:
- общеинфекционный синдром с проявлением интоксикации (обычно умеренно выраженный);
- мелкопятнистая сыпь;
- энантемы — высыпания на слизистых оболочках (пятна Форхгеймера);
- конъюнктивит (умеренно выраженный);
- генерализованная лимфаденопатия — увеличение лимфоузлов (ГЛАП);
- поражение респираторного тракта (фарингит);
- увеличение селезёнки и печени (гепатоспленомегалия).
Общие симптомы краснухи. Начало заболевания характеризуется лёгким недомоганием, терпимыми головными болями, лёгким ознобом, болями в суставах и мышцах, нарушениями сна (бессонницей), ухудшением аппетита. Температура тела зачастую субфебрильная (37,1-38°C).
Симптомы краснухи со стороны органов дыхания и глаз. Наступает першение в горле, лёгкий сухой кашель, заложенность носа/насморк, светобоязнь, покраснение глаз.
Сыпь. В конце первого дня на кожных покровах появляется высыпание, с приходом которого значимо возрастает выраженность общеинфекционного синдрома и воспалительного процесса слизистых оболочек.
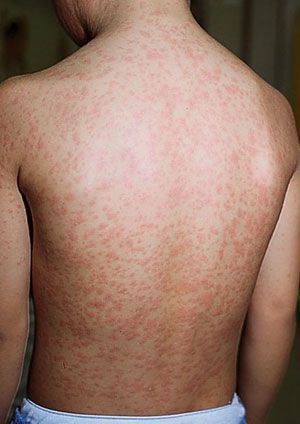
Во время осмотра обнаруживаются небольшие пятнышки, появляющиеся повсеместно (кроме подошв и ладоней). У взрослых пациентов они могут быть макуло-папулёзными. К признакам краснухи также относят бледно-розовую сыпь со сгущением в области лица в виде «бабочки» и в плечевом поясе, иногда в районе локтевых сгибов — симптом Пастиа (при этом цвет кожи остаётся неизменным). Часто человек, больной краснухой имеет вид «ошпаренного кипятком». Угасание сыпи происходит за 3-4 дня без шелушения и пигментации.
Сыпь на нёбе. Во время проведения фарингоскопии можно отметить умеренную гиперемию слизистой оболочки ротоглотки (покраснение вследствие притока крови), на слизистой оболочке мягкого нёба может быть обнаружена энантема — небольшие пятнышки, имеющие бледно-розовый окрас (пятна Форхгеймера).
Поражение лимфатических узлов, селезёнки и печени. Группы затылочных, заднешейных и околоушных (регионарных) лимфоузлов увеличены, слабо болезненны. Иногда выявляется укрупнение селезёнки и печени.
Заболевания, похожие на краснуху
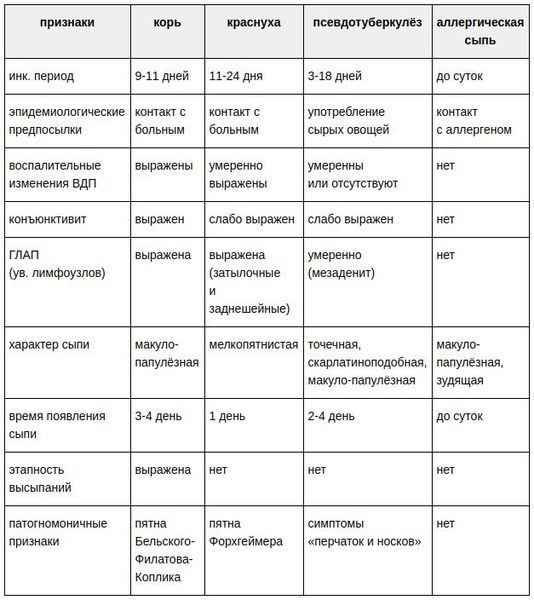
Различают следующие случаи краснухи:
- «Подозрительный» — острое заболевание с одним или несколькими типичными клиническими признаками инфекции;
- «Вероятный» — острое заболевание с клиническими признаками краснухи, эпидемиологически связанное с иным эпизодом данной инфекции (подозрительным или подтверждённым);
- «Подтвержденный» — лабораторно доказанное заболевание, классифицированное ранее как «подозрительный» или «вероятный» случай. Данный лабораторно подтверждённый случай может иметь стёртую, атипичную форму.
Бывает так, что лабораторное исследование невозможно. Тогда «вероятная» краснуха классифицируется как «подтверждённая».
Окончательно диагноз краснухи может быть установлен только путём изучения результатов лабораторных исследований (клиническое подтверждение диагноза; установление связи с иными эпизодами данной инфекции, которые подтверждены в лабораторных условиях).
Краснуха при беременности, бывает ли краснуха у грудничков
Достаточно редкая в настоящее время разновидность краснухи — это врождённая краснушная инфекция (СВК), возникающая в момент заражения плода внутри материнского утроба инфекцией. Последствия этого достаточно печальные: возможен самопроизвольный аборт на ранних сроках, гибель плода в момент беременности, появление на свет ребёнка с СВК. На частоту и тяжесть поражения плода влияет срок беременности, на котором произошло проникновение инфекции в организм (в первые четыре недели беременности — тяжёлое поражение — до 60% случаев; в три месяца — до 15%; в четыре месяца — до 6%; с пятого месяца риск СВК — 1,7%). К врождённым дефектам, которые связывают с СВК, относят болезни сердца, глазные болезни (ухудшение остроты зрения, катаракта, нистагм (непроизвольное колебательное движение глаз), микрофтальмия (атрофия глазного яблока), врождённая глаукома), стабизм (косоглазие), снижение слуха, отдалённые задержки умственного развития.[3][6]
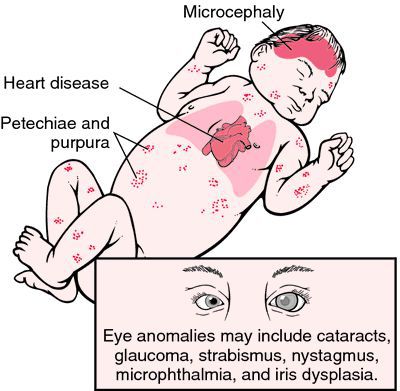
Тяжёлое течение краснухи
- выраженная интоксикация не менее четырёх дней;
- температура не менее 39 °C не менее двух дней;
- умеренно выраженные катаральные явления (насморк, кашель);
- значимое увеличение затылочных лимфатических узлов;
- обильная сыпь с тенденцией к слиянию;
- развитие осложнений.
Клинические проявления краснухи у детей
Краснуха у детей и взрослых протекает схоже, отличия заключаются лишь в длительности и силе выраженности симптомов — взрослые болеют дольше и тяжелее.
Патогенез краснухи
Входными воротами для вируса краснухи служит эпителий верхних дыхательных путей. Так он внедряется в человеческий организм и локализуется, накапливается и размножается в регионарных лимфоузлах. После вирус прорывается в кровь — появляется вирусемия (распространение вируса по телу). Благодаря эпителиотропным свойствам вируса краснухи, возникают высыпания, персистенция (длительное прибывание микроорганизмов) в лимфоузлах вызывает их гиперплазию, возможно поражение тромбоцитов.
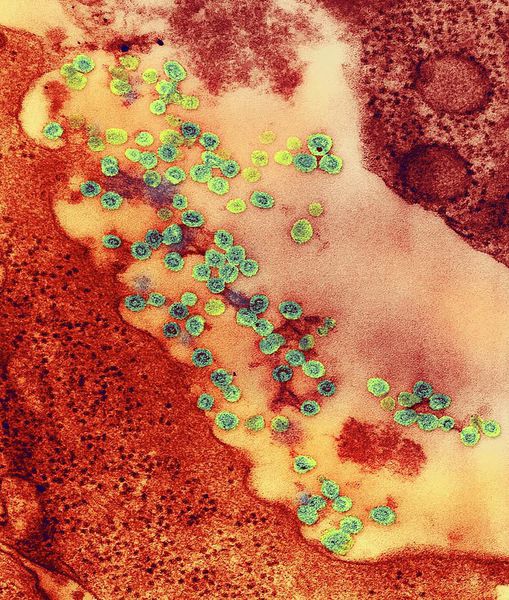
Антитела М класса начинают образовываться и персистировать в кровеносном русле через 1-2 дня с момента начала болезни.
В момент заражения болезнью краснухой во время протекания беременности (у женщин без иммунитета!) вирус попадает в слои эпителия ворсинок хориона, а также в эндотелиальные клетки кровеносных сосудов плаценты. Это, в свою очередь, вызывает затяжную ишемию (уменьшение кровоснабжения) органов и тканей плода. Нарушение клеточного цикла приводит к развитию хромосомных нарушений, что обуславливает гибель или тяжёлый порок развития плода (важную роль играет срок беременности, на котором произошло заражение инфекцией).[4][7]
Классификация и стадии развития краснухи
В основе нижеприведённой систематизации краснухи лежит классификация по А.П. Казанцеву.
Исходя из клинической формы заболевания выделяют следующие виды болезни:
1. Приобретённая краснуха:
- типичная (обычная) форма краснухи — сопровождается типичными симптомами краснухи, в том числе сыпью;
- атипичная (нехарактерная) форма краснухи — без высыпаний;
- субклиническая (бессимптомная) форма краснухи — без симптомов, заболевание выявляют по наличию антител.
2. Врождённая краснуха:
- с врождённым пороком сердца;
- с поражением нервных структур;
- с поражением слухового пути;
- с поражением глаз;
- смешанные.
Выделяют три степени тяжести краснухи:
- лёгкая;
- средняя;
- тяжёлая.
Отдельно рассматривают резидуальное (оставшееся после заболевания) проявление врождённой краснухи.
Осложнения краснухи
1.артропатия (артралгия и артрит) — проявление признаков происходит спустя 1-2 дня после исчезновения высыпаний, длится 5-10 суток, сопровождается нарушениями в отношении суставов (припухлость и болезненность), проходит бесследно;
2. тромбоцитопеническая пурпура (болезнь Верльгофа) — крупная геморрагическая экзантема (высыпание) петехиального типа, не исключена возможность кровоточивости дёсен, гематурии (присутствия крови в моче);
3. энцефалит — спустя пять суток от момента появления высыпаний происходит обострение боли в голове, судороги, менингеальная и очаговая симптоматика, кома;
4. серозный менингит.[4][5]
Диагностика краснухи
К какому врачу обратиться. При появлении симптомов краснухи следует обратиться к педиатру или терапевту. Чтобы подобрать максимально эффективное лечение, врач может направить пациента на консультацию к инфекционисту.
Подготовка к сдаче анализов. Специальной подготовки к сдаче анализов на краснуху не требуется.
Лабораторная диагностика:
- развёрнутый клинический анализ крови (лейкопения, относительный лимфо- и моноцитоз, появление плазматических клеток менее 20%, иногда небольшое количество атипичных мононуклеаров, СОЭ в норме или повышена); если развивается осложнение, то происходят соответствующие изменения.
- клинический анализ мочи (гематурия);
- серологическая диагностика (обнаружение в кровяной сыворотке антител, относящихся к классам М и G, методом ИФА, установление наличия авидности антител класса G, краснушного вируса, используя метод полимеразной цепной реакции — ПЦР) — является стандартом лабораторной диагностики;
- допустимо проведение диагностики с помощью метода ПЦР из материала слизи носоглотки, спинномозговой жидкости, урины.
При развитии осложнений краснухи прибегают к соответствующим методам диагностики применительно к конкретной ситуации.
Отдельному рассмотрению подлежит лабораторное исследование беременных женщин (в особенности тех, кто не был вакцинирован и не болел краснухой), поскольку для них заболевание наиболее опасно. Согласно Санитарным правилам, женщинам «в положении», находившимся в очаге инфекции, необходимо обратиться к врачу для наблюдения за состоянием здоровья и пройти динамическое серологическое обследование (определить наличие IgM и IgG антител).[7]
Значение результатов
| Результаты I обследования | Назначения | ||
|---|---|---|---|
| После I обследования | После II обследования | После III обследования | |
| IgG обнаруженыIgM отсутствуют | повторный анализ спустя 10-14 суток* | риска СВК нет, наблюдение прекращается | — |
| IgG и IgM антитела не обнаружены | исключение контакта с инфицированным, повторный анализ спустя 10-14 суток | если результат тот же — повторный анализ спустя 10-14 суток | если результат не изменился — наблюдение прекращается |
| если присутствуют IgM и отсутствуют IgG — повторный анализ спустя 10-14 суток | если антитела IgG и IgM выявлены — возможен риск СВК | ||
| антитела IgG и IgM выявлены | возможен риск СВК, повторный анализ спустя 10-14 суток** | подтверждается диагноз СВК***, женщинам предлагают самостоятельно решить, будут ли они прерывать беременность | — |
Источник