Болезнь корь оспа полиомиелит
Содержание статьи
Вакцины, которые спасли мир: как человечество победило оспу, корь и полиомиелит
Несмотря на то что пандемия коронавируса за последние два года изменила жизнь на большей части планеты, ситуация далека от страшных эпидемий прошлого. В эпоху Возрождения сифилис, который сегодня успешно лечится, был основной причиной смерти в Европе. В XIX веке холера унесла больше жизней, чем любая другая болезнь, — современная медицина научилась лечить ее даже без применения антибиотиков. «Испанка», обрушившаяся на мир в 1918-1920 годах, считается самой массовой и самой смертоносной эпидемией в истории человечества — в наше время словом «грипп» никого не напугать. Самой страшной болезнью испокон веков считалась чума, у заболевших не было шансов на выздоровление. Например, пандемия, получившая название «Юстинианова чума», держалась 60 лет и уменьшила население Византии в два раза, а в ХХ веке чуму научились эффективно лечить. Еще три страшных заболевания — натуральная оспа, полиомиелит и корь — смогли обуздать только благодаря вакцинации.
Натуральная оспа
Натуральная оспа является одной из немногих антропонозных инфекций, это означает, что вирус-возбудитель способен паразитировать в естественных условиях только в организме человека. Передается вирус воздушно-капельным путем. Смертоносная болезнь, покрывавшая кожу человека гнойниками (пустулами) и если не убивавшая, то оставлявшая свои уродливые следы, известна человечеству более трех тысяч лет. В Европе средних веков сложно было найти человека, который бы не переболел ею, о чем свидетельствует немецкая поговорка: «Von Pocken und Liebe bleiben nur Wenige frei» (Немногие избегнут оспы и любви). Оспа постоянно соседствовала с людьми, периодически вспыхивая то тут, то там, становясь причиной гибели чуть ли не каждого третьего ребенка. Она не знала ни сословий, ни границ и в XVI веке перебралась даже через океан: европейцы привезли оспу в Америку, где от нее вымерли целые индейские племена. Только в ХХ веке натуральная оспа убила более 300 млн человек… а сегодня она является единственным полностью ликвидированным заболеванием.
Еще в раннем Средневековье на Востоке знали, что вариоляция — прививка оспенного гноя из созревшей пустулы больного человека, переносящего натуральную оспу в легкой форме, — помогает в будущем избегать тяжелого течения болезни. Но у вариоляции были серьезные минусы: во-первых, в небольшом проценте и она приводила к смерти, во-вторых, вызывала эпидемии, в третьих, зачастую неправильно проводилась шарлатанами. В Европе эта процедура начала применяться довольно поздно, благодаря жене английского посла леди Мэри Монтегю, которая в 1716-1718 годах побывала в Турции и описывала следующее:
«Для этой цели собираются люди (обычно 15 или 16 человек), к ним приходит старуха с ореховой скорлупой, наполненной оспенным материалом. С помощью большой иглы она заносит заразу людям в вену, а после перевязывает рану. Процедуру повторяют четыре или пять раз. (…) Дети и молодые люди проводят вместе всю оставшуюся часть дня. Затем лихорадка начинает их захватывать, и они лежат в кроватях два дня, редко три. У них очень редко появляются шрамы на лице, болезнь проходит легко, на восьмой день они чувствуют себя прекрасно».
Вариоляция применялась в Европе до середины XIX века, известно, что в 1768 году императрица Екатерина II показала пример поданным, сделав себе вариоляцию, специально для этого из Англии был приглашен врач Томас Димсдейл.
Во второй половине XVIII века некоторые ученые и фермеры заметили, что люди, переболевшие коровьей оспой, впоследствии не болеют натуральной. Так были заложены предпосылки к вакцинации — прививке ослабленным вирусом. Английский врач и натуралист Эдвард Дженнер около 30 лет наблюдал за естественными случаями заражения людей коровьей оспой и в 1796 году публично произвел эксперимент над восьмилетним мальчиком (как тогда было принято — над сиротой из приюта), которому привил этот вирус. Затем он пробовал привить ребенку вирус натуральной оспы, но она не принялась. Таким образом Дженнер стал одним из основоположников вакцинации, хотя спасительной, как показала история, идее сначала усиленно сопротивлялись простые граждане и духовенство. Постепенно массовая вакцинация против оспы начала вводиться в разных странах мира, в Российской империи — с 1812 года.
Тем не менее эпидемии продолжались — сказывалось отсутствие комплексного подхода и регулярной ревакцинации. Искоренить натуральную оспу смогли только во второй половине ХХ века благодаря слаженной работе всех государств мира, и во многом это — заслуга СССР. В 1958 году на XI сессии Всемирной ассамблеи ВОЗ советская делегация по руководством академика Виктора Михайловича Жданова предложила программу ликвидации оспы во всем мире. Организация утвердила резолюцию, положившую начало кампании по всемирной борьбе с оспой, а в 1967 году приняла решение об интенсификации искоренения натуральной оспы с помощью массовой вакцинации человечества. Только Советский Союз выпустил около 1,5 млрд доз вакцины.
Последний случай заболевания в естественной среде (и вспышка заболевания) был зафиксирован в Сомали в 1977 году, а в 1980-м ВОЗ объявила о ликвидации оспы. Правда, это еще не означает, что эпидемий оспы не случится в будущем: вирус официально хранится в двух лабораториях: в наукограде Кольцово под Новосибирском и в Центре по контролю и профилактике заболеваний США. Ученые продолжают работать над созданием новых, более совершенных вакцин от оспы на случай, если вирус есть где-то еще…
Корь
 Shutterstock/FOTODOM
Shutterstock/FOTODOM
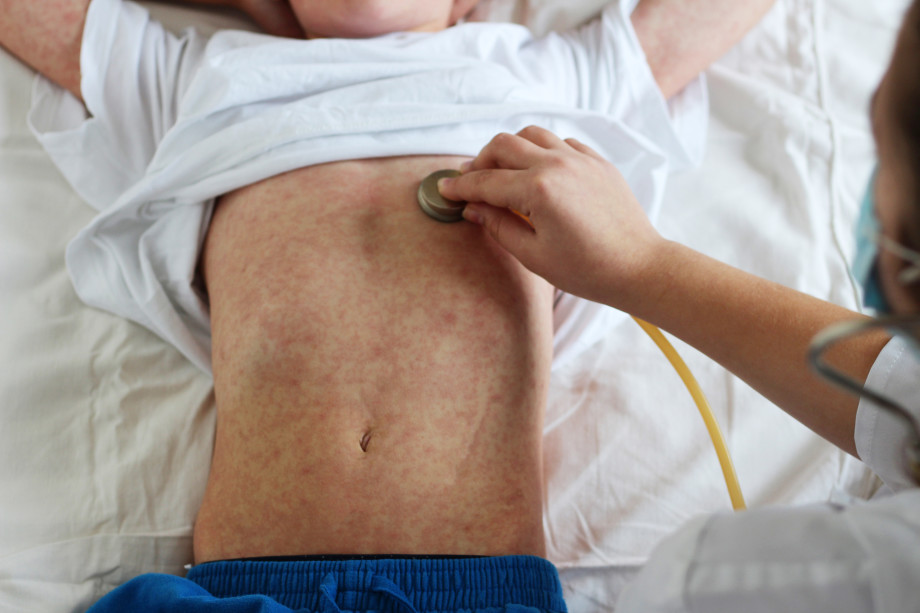
Одной из самых заразных инфекционных болезней является корь. Передаваясь воздушно-капельным путем, она приводит к заражению 9 из 10 контактировавших с больным людей. Так, пробравшись на острова Фиджи из Австралии в 1875 году, болезнь убила около 25% населения. В 1951 году корь впервые появилась в Южной Гренландии и заразила 999 человек из каждой тысячи. До наших дней корь остается в списке ВОЗ, как одна из главных причин смертности детей в возрасте до пяти лет, — за это ее еще называют «детской чумой».
Препаратов для лечения кори не существует, можно лишь ослабить симптомы. Большинство людей переносят болезнь легко, но для части зараженных она заканчивается смертью. Страшны не столько проявления кори, сколько серьезные осложнения, к которым она может привести: слепота, энцефалит, пневмония, гепатит и пр. В небольшом проценте случаев корь провоцирует поражение центральной нервной системы: подострый склерозирующий панэнцефалит (SSPE), причем симптомы появляются в среднем через семь лет после того, как человек переболел. Заражение во время беременности повышает риск выкидыша, внутриутробной смерти ребенка и преждевременных родов.
Единственным эффективным способом борьбы с корью является профилактика. Первая вакцина была создана в США в 1963 году, практически в то же время над отечественной вакциной работали специалисты Ленинградского института эпидемиологии и микробиологии имени Луи Пастера под руководством известного советского бактериолога и вирусолога Анатолия Александровича Смородинцева. Уже с 1967 года вакцина начала широко применяться в СССР. Со временем появилась еще одна вакцина, а заболеваемость корью на территории Советского Союза удалось снизить в 650 раз.
В 2000 году ВОЗ развернула глобальную сеть лабораторий по борьбе с корью и краснухой, чтобы отслеживать распределение генотипов вируса кори по всему миру. В России и СНГ тоже существует сеть лабораторий по надзору за распространением кори и краснухи. После начала широкомасштабной вакцинации детей смертность и процент осложнений настолько снизились, что можно было говорить о скором искоренении кори, как и оспы… Но в 2010-х по всему миру начались новые вспышки этого заболевания, даже в тех странах, где корь уже долгое время либо вообще не появлялась, либо появлялась в виде единичных случаев — это касается США, Канады и большинства стран Европы. В 2018 году в Европе было зафиксировано более 40 тысяч заболевших.
Основные виновники этого регресса — антипрививочные настроения и активная миграция по планете. В 2019 году ВОЗ назвала недоверие к вакцинации одной из десяти главных угроз здравоохранению.
Полиомиелит
 Shutterstock/FOTODOM
Shutterstock/FOTODOM
Полиомиелит — еще одна высококонтагиозная, то есть очень заразная болезнь, лечения которой не существует. В большинстве случаев она протекает бессимптомно, но у части зараженных полиовирус проникает в центральную нервную систему и за считанные часы приводит к необратимым парезам или даже общему параличу. В основном полиомиелит поражает детей до пяти лет, он передается фекально-оральным путем, то есть через немытые руки, реже — через загрязненную воду или продукты. После попадания в организм вирус начинает размножаться в кишечнике. По данным ВОЗ, в одном из 200 случаев инфицирования развивается необратимый паралич, обычно ног. Примерно 5-10% из этого числа умирают от паралича дыхательных мышц.
Похоже, что полиомиелит был известен еще в Древнем Египте и Древней Греции. Об этом свидетельствуют стела с изображением жреца с типичным для этой болезни поражением ноги в храме богини плодородия Астарты в Мемфисе и даже мумии с характерными костными деформациями. А Гиппократ оставил описание похожей болезни, при которой сохнут ноги, уменьшается объем мышц и наступает паралич ног. Прогресс в изучении полиомиелита наступил в XIX веке, когда были зарегистрированы первые массовые случаи «детского паралича» в Скандинавии и США, в 1916 году только в Нью-Йорке от полиомиелита умерло две тысячи детей.
В ХХ веке эпидемии полиомиелита становились все более масштабными, в 1950-х эпидемия случилась и в СССР. Ситуацию в корне изменило создание вакцины, которая сначала была изобретена в США, а затем на основе американской живой сыворотки Сэйбина советские вирусологи Анатолий Александрович Смородинцев и Михаил Петрович Чумаков разработали свою вакцину и наладили ее массовое производство. Причем одну из первых доз Смородинцев ввел своей внучке, как и после создания вакцины против кори. В Советском Союзе полиомиелит как массовое заболевание был ликвидирован быстрее всего, произошло это к 1961 году, с 1962-го регистрировалось 100-150 случаев в год, хотя до 1960-х в год фиксировалось более 20 тысяч случаев заражения полиомиелитом. В 1988 году на 41-й сессии Всемирной ассамблеи ВОЗ была принята резолюция о ликвидации полиомиелита в мире, благодаря слаженным действиям большинства стран мира количество случаев заболевания диким полиовирусом с тех пор уменьшилось на 99%, с 350 тысяч случаев в год до 33, которые были зарегистрированы в 2018 году.
Однако говорить о полной ликвидации вируса, к сожалению, до сих пор нельзя — на большей части планеты он искоренен, однако продолжает передаваться в Афганистане и Пакистане. Ученые опасаются, что в ближайшие 10 лет полиомиелит может снова вернуться на свои позиции.
Источник
Детские инфекции: профилактика, симптомы и лечение
Наша справка
Детские инфекции — так называют группу инфекционных болезней, которые люди переносят в основном в детстве. К ним обычно относят ветряную оспу (ветрянку), краснуху, инфекционный паротит (свинку), корь, скарлатину, полиомиелит, коклюш, дифтерию. Инфекции передаются от больного к здоровому ребенку.
После перенесенного заболевания формируется стойкий (порою пожизненный) иммунитет, поэтому повторно этими инфекциями заболевают редко. Сейчас почти от всех детских инфекций есть вакцины.

Ветряная оспа (ветрянка)
Ее вызывает вирус герпеса, который передается воздушно-капельным путем от больных детей к здоровым. Инкубационный период — от 10 до 21 дня.
Заболевание начинается с подъема температуры, который сопровождается появлением сыпи в виде пятнышек, общим недомоганием. Пятна со временем превращаются в пузырьки с прозрачной жидкостью, которые лопаются, подсыхают, после чего образуются корочки. Типичное отличие ветряной оспы от других заболеваний, сопровождающихся высыпаниями, — это наличие сыпи на волосистой части головы. На коже больного одновременно присутствуют все элементы сыпи: и пятна, и пузырьки, и корочки. Новые подсыпания возможны в течение 5-7 дней. Подсыхание ранки и образование корочек сопровождается сильнейшим зудом.
Больной ветряной оспой является заразным с момента появления первого элемента сыпи и еще 5 дней после появления последнего элемента.
Чем обрабатывать сыпь во время ветрянки →
Лечение
При нормальном течении ветрянка не требует лечения. Главное — гигиена и хороший уход, которые позволяют не допустить нагноения элементов сыпи.
В России пузырьки принято смазывать зеленкой. На самом деле это необязательно — в западных странах, например, зеленку не используют. Во многом ее применение действительно неудобно: она пачкает белье, долго не смывается. Но у нашей традиции есть и плюсы. Если отмечать зеленкой новые элементы сыпи, несложно отследить момент, когда подсыпания прекратились.
При повышении температуры выше 38 °C следует дать ребенку жаропонижающее средство, предпочтение — лекарствам на основе парацетамола. Не стоит забывать об антигистаминных препаратах и местных бальзамах и мазях для облегчения зуда. Применение противогерпетических препаратов не рекомендуется: у ребенка при их приеме не формируется иммунитет, и возможно повторное заражение.
Профилактика
Против вируса ветряной оспы есть вакцина, она зарегистрирована в России, но не входит в Национальный календарь прививок, то есть ее не делают всем бесплатно. Родители могут привить ребенка за деньги в центрах вакцинопрофилактики.
Дифтерия

Возбудитель болезни — дифтерийная палочка. Заразиться можно от больного человека и от носителя инфекции. Попав на слизистые оболочки (или кожу), она выделяет токсин, который вызывает омертвение эпителия. Также могут поражаться нервная и сердечно-сосудистая системы, надпочечники, почки. Инкубационный период — 2-10 дней. Характерный признак дифтерии — сероватая, с перламутровым блеском пленка, покрывающая пораженные слизистые.
Болезнь начинается с повышения температуры тела (обычно не выше 38 °C), появляются небольшая болезненность, умеренное покраснение слизистых оболочек. В тяжелых случаях температура сразу повышается до 40 °C, ребенок жалуется на головную боль и боль в горле, иногда в животе. Миндалины могут отекать настолько, что затрудняют дыхание.
Лечение
Ребенка госпитализируют и вводят ему противодифтерийную сыворотку. После госпитализации проводится дезинфекция помещения, в котором находился больной. Все лица, находившиеся в контакте с ним, подлежат бактериологическому обследованию и медицинскому наблюдению в течение 7 дней. Детям, контактировавшим с больным, на этот срок запрещено посещать детские учреждения.
Профилактика
Все дети получают прививку от дифтерии комбинированной вакциной АКДС. В редких случаях заболеть может и привитый ребенок, но заболевание будет протекать в легкой форме.
Коклюш
Инфекция, которая передается воздушно-капельным путем и вызывает мучительный кашель. Источник заражения — больной человек. Инкубационный период — от 3 до 14 дней (чаще 7-9). В течении болезни различают три периода.

Катаральный период характеризуется появлением упорного сухого кашля, который постепенно усиливается. Также может наблюдаться насморк и повышение температуры до субфебрильной (но чаще она остается нормальной). Этот период может длиться от трех дней до двух недель.
Спазматический, или судорожный, период характеризуется кашлевыми приступами. Они состоят из кашлевых толчков — коротких выдохов, следующих один за другим. Время от времени толчки прерываются репризой — вдохом, который сопровождается свистящим звуком. Приступ заканчивается выделением густой слизи, может быть и рвота. Тяжесть приступов нарастает в течение 1-3 недель, затем стабилизируется, потом приступы становятся более редкими и сходят на нет. Продолжительность судорожного периода может составлять от 2 до 8 недель, но нередко затягивается на большее время.
После этого наступает период разрешения. В это время кашель, который вроде бы уже прошел, может возвращаться, но больной не заразен.
Лечение
Назначаются антибиотики из группы макролидов, противокашлевые препараты центрального действия, бронхорасширяющие препараты в ингаляциях. Важную роль в терапии играют немедикаментозные методы: пребывание на свежем воздухе, щадящий режим, питание высококалорийной пищей, небольшими объемами, но часто.
Профилактика
Прививка от коклюша внесена в Национальный календарь и делается детям бесплатно. Иногда болеют и привитые дети, но в легкой форме.
Корь
Вирусная инфекция, которая распространяется воздушно-капельным путем. Источник заражения — больной человек. Инкубационный период — 8-17 дней, но может удлиняться до 21 дня.
Начинается корь с повышения температуры до 38,5-39 °C, насморка, сухого кашля, появления светобоязни. У ребенка могут возникать рвота, боль в животе, жидкий стул. В это время на слизистых щек и губ, на деснах можно обнаружить серовато-белые пятнышки величиной с маковое зерно, окруженные красным венчиком. Это ранний симптом кори, позволяющий поставить диагноз еще до появления сыпи.
Сыпь — мелкие розовые пятна — возникает на 4-5‑й день болезни. Первые элементы появляются за ушами, на спинке носа. К концу первых суток она покрывает лицо и шею, локализуется на груди и верхней части спины. На вторые сутки распространяется на туловище, а на третьи — покрывает руки и ноги.
Лечение
В лечении кори применяются противовирусные препараты, а также иммуномодуляторы. В тяжелых случаях могут назначаться внутривенные инъекции иммуноглобулина. В остальном лечение симптоматическое.
Постельный режим нужен не только в дни высокой температуры, но и 2-3 дня после ее снижения.
Перенесенная корь сказывается на нервной системе. Ребенок становится капризным, раздражительным, быстро утомляется. Школьников надо на 2-3 недели освободить от перегрузок, ребенку дошкольного возраста продлить сон, прогулки.
Профилактика
Первую прививку против кори делают всем детям в год, вторую в 7 лет.
Краснуха
Вирус краснухи передается от больного человека воздушно-капельным путем. Инкубационный период — 11-23 дня. Зараженный краснухой начинает выделять вирус за неделю до появления клинических симптомов и заканчивает через неделю-две после того, как все признаки болезни сойдут на нет.
Типичное проявление краснухи — припухание и легкая болезненность заднешейных, затылочных и других лимфатических узлов. Одновременно (или на 1-2 суток позже) на лице и всем теле появляется бледно-розовая мелкопятнистая сыпь. Еще через 2-3 суток она бесследно исчезает. Высыпание может сопровождаться небольшим подъемом температуры тела, легкими нарушениями в работе дыхательных путей. Но нередко таких симптомов не бывает.
Осложнения исключительно редки. Опасна краснуха лишь в том случае, если ею заболела беременная женщина, особенно в первые месяцы. Болезнь может стать причиной тяжелых пороков развития плода.
Лечение
Специфического лечения краснухи в настоящее время нет. В остром периоде больной должен соблюдать постельный режим. При повышении температуры применяют жаропонижающие препараты, при зудящей сыпи — антигистаминные средства.
Профилактика
Не так давно прививка от краснухи была введена в Национальный календарь.
Инфекционный паротит (свинка)
Заражение происходит воздушно-капельным путем. Инкубационный период — от 11 до 21 дня.
Заболевание начинается с повышения температуры до 38-39 °C, головной боли. Позади ушной раковины появляется опухоль, сначала с одной, а через 1-2 дня и с другой стороны. Больной становится заразным за 1-2 дня до появления симптомов и выделяет вирус первые 5-7 дней болезни.

У мальчиков‑подростков нередко развивается еще и орхит — воспаление яичка: возникает боль в мошонке, яичко увеличивается в размерах, мошонка отекает. Отек проходит через 5-7 дней. Тяжело протекающий орхит, особенно двухсторонний, может в будущем привести к бесплодию.
Для паротитной инфекции типично и воспаление поджелудочной железы, которое дает о себе знать схваткообразной, иногда опоясывающей болью в животе, тошнотой, снижением аппетита.
Также нередки серозные менингиты. Это осложнение проявляется новым скачком температуры на 3-6‑й день болезни, головной болью, рвотой, повышенной чувствительностью к звуковым и зрительным раздражителям. Ребенок становится вялым, сонливым, иногда у него возникают галлюцинации, судорожные подергивания, может быть потеря сознания. Но эти явления при своевременной и рациональной терапии длятся недолго и не отражаются на последующем развитии ребенка.
Лечение
По назначению врача дают противовирусные, иммуномодулирующие, жаропонижающие, обезболивающие средства, на слюнные железы накладывают сухой согревающий компресс.
При орхите консультация хирурга или уролога обязательна, часто требуется лечение в условиях стационара. При серозном менингите ребенку требуется постоянное медицинское наблюдение в стационаре.
Профилактика
Для профилактики паротитной инфекции все дети вакцинируются в соответствии с Национальным календарем прививок.
Скарлатина
Заболевание вызывает бета-гемолитический стрептококк группы А. Заразиться можно не только от больного скарлатиной, но и от больных стрептококковой ангиной. Инкубационный период — 2-7 дней. Больной становится заразным с момента заболевания. Если болезнь протекает без осложнений, то уже через 7-10 дней выделение стрептококка прекращается. Если же развиваются осложнения, то заразный период затягивается.
Заболевание, как правило, начинается с внезапного повышения температуры, рвоты, боли в горле. Через несколько часов, а иногда на другой день появляется сыпь. Она мелкая, обильная, на ощупь жестковатая. Особенно густо сыпью покрываются щеки. Другие типичные места интенсивной сыпи — бока, низ живота, пах, подмышечные и подколенные впадины. Сыпь держится 3-5 дней. Легкая скарлатина протекает с кратковременными высыпаниями.
Постоянный признак скарлатины — ангина. Язык в первые дни покрывается серо-желтым налетом, а со 2-3‑го дня начинает очищаться с краев и кончика, становясь малиновым. Лимфатические узлы под углами нижней челюсти увеличиваются, при прикосновении болят.
Бета-гемолитический стрептококк группы А также способен поражать сердце, суставы, почки, поэтому необходимо своевременное лечение заболевания.
Лечение

В первые 5-6 дней ребенок должен оставаться в постели, потом ему разрешают вставать, но до 11‑го дня режим остается домашним. Детский сад и школу можно посещать не раньше чем через 22 дня от начала заболевания.
Ребенку назначают антибиотики. Используют комбинированные препараты от боли в горле, как при ангине. При необходимости дают жаропонижающие средства. Рекомендуется щадящая диета, обильное питье.
Через три недели после начала заболевания рекомендуется сделать электрокардиограмму, сдать мочу на анализ и показать ребенка отоларингологу, чтобы убедиться в отсутствии осложнений.
Профилактика
Больной скарлатиной должен быть изолирован в отдельную комнату, ему следует выделить отдельную столовую посуду, полотенце. Изоляция больного прекращается после выздоровления, но не ранее 10 дней от начала болезни. Прививки от этого заболевания нет.
Смотрите также: Парвовирусная инфекция: малоизвестный детский вирус →
Источник