Бактериальный менингит у новорожденных
Содержание статьи
Бактериальный менингит новорожденных
Бактериальный менингит новорожденных — это воспаление менингеальных оболочек, вызванное бактериальной инвазией. Признаки заболевания такие же, как и при сепсисе: раздражение центральной нервной системы (например, летаргия, судороги, рвота, раздражительность, ригидность затылочных мышц, набухший или выпуклый родничок) и аномалии черепных нервов. Диагноз ставится на основании результатов любмальной пункции. Лечение проводится с использованием антибиотиков.
Бактериальный менингит новорожденных возникает с частотой 2:10000 у доношенных детей и 2:1000 среди новорожденных с низкой массой тела при рождении, в основном заболевают мальчики. Данное заболевание выявляют примерно у 15% новорожденных с сепсисом, иногда развивается изолированно.
Основные возбудители:
Бактериальный менингит новорожденных наиболее часто является результатом бактериемии, развивающейся при неонатальном сепсисе; чем выше число колоний микроорганизмов при посеве из крови, тем выше риск заболевания менингитом. Бактериальный менингит новорожденных может развиться в результате поражения кожи головы, особенно при пороках, приводящих к сообщению поверхности кожи с субарахноидальным пространством, что предрасполагает к развитию тромбофлебита диплоических вен. Редко заболевание распространяется в ЦНС при развитии отита (например, среднего отита).
Клинические проявления
Часто четко выражены только симптомы, типичные для неонатального сепсиса (например, нестабильная температура, расстройство дыхания, желтуха, апноэ). Проявления со стороны центральной нервной системы (например, летаргия, судороги (особенно фокальные), рвота, раздражительность) более точно указывают на наличие неонатального бактериального менингита. Так называемая парадоксальная раздражительность, при которой объятия и утешение родителей скорее раздражают, а не утешают новорожденного, является более специфичной при диагностике. Набухший или выпуклый родничок выявляют примерно в 25% случаев, а ригидность в 15%. Чем младше пациент, тем реже встречаются эти признаки. Аномалии черепных нервов (особенно связанные с III, VI и VII нервами), также могут присутствовать.
Менингит, вызванный стрептококками группы В, может развиться в первые недели жизни, сопровождаясь раним сепсисом новорожденных, и часто первично проявляющийся в виде системного заболевания с выраженными признаками дыхательной недостаточности. Однако чаще менингит, вызванный стрептококками группы В, развивается по прошествии этого периода (наиболее часто в первые 3 месяца жизни) как изолированное заболевание, характеризующееся отсутствием предшествующих акушерских или перинатальных осложнений и наличием более четких признаков менингита (например, лихорадки, вялости, эпилептических припадков).
Вентрикулит часто сопровождает бактериальный менингит новорожденных, особенно когда вызван грамотрицательными кишечными бациллами. Возбудители, которые вызывают менингит вместе с тяжелым васкулитом, особенно C. diversus и Cronobacter (formerly Enterobacter) sakazakii, могут вызвать кисты и абсцессы. Pseudomonas aeruginosa, E. coli К1, и виды Serratia также могут вызвать абсцессы мозга. Ранними клиническими признаками абсцесса головного мозга являются повышение внутричерепного давления, обычно проявляющееся рвотой, выпуклый родничок, а иногда и увеличение размера головы. Ухудшение ранее стабильных новорожденных с менингитом выражается прогрессирующим повышением внутричерепного давления, вызванным абсцессом, гидроцефалией или разрывом абсцесса в систему желудочков мозга.
Определение количества клеток, глюкозы и белка, окрашивание по Граму и посев спинномозговой жидкости
ПЦР
Иногда ультрасонография или КТ, или МРТ головного мозга
Окончательный диагноз неонатальный бактериальный менингит устанавливают на основании исследования спинномозговой жидкости посредством спинномозговой пункции, которую нужно проводить всем новорожденным с подозрением на сепсис или менингит. Тем не менее, ЛП может быть тяжело провести у новорожденного, и есть некоторый риск возникновения гипоксии. Тяжелое клиническое состояние пациента (дыхательная недостаточность, шок, тромбоцитопения) делает проведение ЛП затруднительным. Если проведение ЛП откладывается, при наличии клинических признаков новорожденного следует рассматривать как имеющего менингит. Даже при улучшении клинического состояния наличие воспалительных клеток и аномальных уровней глюкозы и белка в СМЖ в течение нескольких дней после начала заболевания также дает нам право предположить наличие менингита. При проведении ЛП нужно использовать иглу с троакаром, чтобы избежать заноса частиц эпителия и последующего развития эпителиом.
СМЖ, даже если в ней отсутствуют кровь или клетки, следует исследовать культуральным методом. Примерно 15-35% новорожденных с отрицательными культуральными тестами с кровью имеют положительные результаты культуральных тестов со СМЖ. Если культуральное исследование СМЖ отрицательное, в случае подозрения на бактериальный менингит (например, если была возможность влияния на микроорганизмы предшествующим приемом антибиотиков) можно провести исследование СМЖ на наличие нескольких распространенных патогенных микроорганизмов с помощью мультиплексных ПЦР-панелей. ЛП повторяют через 24-48 ч при сомнительном клиническом ответе и через 72 ч при вовлечении грамотрицательных микроорганизмов (для подтверждения стерильности).
Повторные анализы СМЖ помогают определить продолжительность терапии и предсказать прогноз. Некоторые эксперты считают, что повторная ЛП в промежутке от 24 до 48 часов у новорожденных с менингитом, вызванным стрептококком группы В, имеет прогностическое значение. ЛП не нужно повторять в конце терапии, если отмечается положительная динамика в состоянии ребенка.
Нормальные показатели СМЖ противоречивы и частично зависят от возраста ребенка. В целом как у доношенных, так и у недоношенных новорожденных с менингитом в спинномозговой жидкости содержится ≤ 20 лейкоцитов/мкл (одна пятая из которых могут быть полиморфо-ядерными лейкоцитами). Содержание белка в спинномозговой жидкости при отсутствии менингита более изменчиво: доношенные дети содержат < 100 мг/дл, в то время как у недоношенных детей этот показатель составляет до 150 мг/дл. Содержание глюкозы в СМЖ при отсутствии менингита составляет 75% от значений в сыворотке крови, измеренных в то же время. Этот показатель может снижаться до 20-30 мг/дл (1,1-1,7 ммоль/л). Бактериальный менингит был диагностирован с помощью культурального исследования у новорожденных с нормальными показателям СМЖ, демонстрируя, что нормальные значения СМЖ не исключают диагноз менингита.
Вентрикулит у детей возникает в том случае, если антибактериальная терапия неэффективна. Диагноз вентрикулита ставят при наличии больше лейкоцитов при вентрикулярной пункции, чем при спинномозговой, при положительном окрашивании по Граму или по результатам культуральных тестов ликвора из желудочков, а также при повышенном давлении в желудочках мозга. При подозрении на вентрикулит или абсцесс мозга диагностике может помочь ультрасонография или МРТ, или КТ с контрастированием, расширенные желудочки также подтверждают наличие вентрикулита.
Без лечения смертность от бактериального менингита новорожденных приближается к 100%. При проведении лечения на прогноз влияет масса тела при рождении, тяжесть состояния ребенка и клинических проявлений. Уровень смертности среди новорожденных, которых лечили от бактериального менингита, составляет 5-20%. Микроорганизмы, вызывающие васкулит или абсцесс мозга (некротический менингит), могут обусловливать смертность до 75%. Неврологические осложнения (например, гидроцефалия, потеря слуха, умственная отсталость) развиваются у 20-50% выживших детей, имевших неблагоприятный прогноз вследствие того, что возбудителями были грамотрицательные кишечные бациллы.
Прогноз также частично зависит от числа микроорганизмов, выявленных в СМЖ на момент постановки диагноза. Продолжительность получения положительных результатов культуральных тестов СМЖ имеет прямую корреляцию с частотой осложнений. Обычно, культура СМЖ новорожденных с инфекцией, вызванной стрептококками группы B, становится стерильной в течение первых 24 ч антимикробной терапии. При менингите грамотрицательной этиологии культуральные тесты остаются положительными дольше — в среднем 2 дня.
Смертность при менингите, вызванном стрептококками группы B, значительно ниже, чем при раннем сепсисе, вызванном этими же возбудителями.
Эмпирически: ампициллин + гентамицин, цефотаксим или оба препарата с последующим определением специфической антибиотикочувствительности
Начальное эмпирическое лечение зависит от возраста пациента и по-прежнему обсуждается. Для новорожденных многие эксперты рекомендуют применять ампициллин с аминогликозидами (см. Таблицу рекомендованной дозировки некоторых аминогликозидов для новорожденных [Table ed Dosages of Select Aminoglycosides for Neonates]). При подозрении на менингит, вызванный грамотрицательным возбудителем, также добавляют цефалоспорины 3-го поколения (например, цефотаксим) пока результаты культурального исследования и чувствительности не будут доступны. Тем не менее, устойчивость может развиваться быстрее при регулярном применении цефотаксима для эмпирической терапии, а длительное использование цефалоспоринов 3-го поколения является фактором риска развития инвазивного кандидоза. Ампициллин активен в отношении стрептококков группы B, энтерококков и Listeria. Гентамицин обеспечивает синергизм в отношении этих организмов, а также лечит многие инфекции, вызванные грамотрицательной флорой. Цефалоспорины третьего поколения обладают достаточной активностью в отошении большинства грамотрицательных микроорганизмов.
Госпитализированные новорожденные, ранее получавшие антибиотики (например, при сепсисе с ранним началом), могут иметь резистентные микроорганизмы; грибковые заболевания могут также возникать после длительной госпитализации у новорожденных без врожденной инфекции. Больным новорожденным с внутрибольничной инфекцией необходимо сначала ввести ванкомицин (см. Таблица дозирования ванкомицина для новорожденных [Table Vancomycin Dosage for Neonates]) плюс аминогликозиды вместе с цефалоспоринами 3-го поколения или без них либо карбапенемами, активными в отношении Pseudomonas aeruginosa, такими как цефепим или меропенем, в зависимости от тяжести менингита.
Антибиотикотерапию корректируют после получения результатов культурального исследования СМЖ и данных о чувствительности микроорганизмов. Не следует использовать результаты окрашивания по Граму для сужения спектра действия, пока не станут известны результаты посева.
Рекомендованное стартовое лечение менингита, вызванного стрептококками группы Б (GBS meningitis), у новорожденных в возрасте < 1 недели, включает применение пенициллина G в дозе 100 000 единиц/кг внутривенно каждые 6 ч или ампициллина в дозе 100 мг/кг внутривенно каждые 8 ч для детей ≤ 7 дней или 75 мг/кг каждые 6 ч для детей > 7 дней. Кроме того, гентамицин назначается для достижения синергизма в дозе, соответствующей возрастной норме ({blank} Рекомендованные дозировки некоторых аминогликозидов для новорожденных). При выявлении клинического улучшения или стерильной СМЖ применение гентамицина можно прекратить.
При инфекциях, вызванных энтерококками или L. monocytogenes, лечение, как правило, состоит из ампициллина в комбинации с гентамицином в течение всего курса.
Менингит, вызванный грамотрицательными бактериями, трудно поддается лечению. При применении традиционной схемы ампициллина с аминогликозидами смертность может достигать 15-20% с высоким уровнем осложнений у выживших. Следует применить цефалоспорины 3-го поколения (например, цефотаксим) у новорожденных с доказанным грамотрицательным менингитом. При подозрении на наличие антибиотикорезистентности можно использовать аминогликозиды и цефалоспорины 3-го поколения или бета-лактамы широкого спектра (например, меропенем) до установления чувствительности.
Парентеральное введение препаратов при грамположительном менингите продолжают в течение как минимум 14 дней, а при тяжелом грамположительном или грамотрицательном менингите — как минимум 21 день. Внутрижелудочковое введение антибиотиков не рекомендуется.
Поскольку менингит может рассматриваться как часть продолжающегося неонатального сепсиса, для лечения этого заболевания у новорожденных также нужно применять дополнительные меры, используемые при лечении сепсиса у новорожденных. Глюкокортикоиды при лечении менингита у новорожденных не применяют. У пациентов следует четко отслеживать неврологические осложнения в течение раннего детства, в том числе нейросенсорную потерю слуха.
Наиболее распространенными причинами являются стрептококки группы В, E. coli, и L. monocytogenes.
Проявления часто неспецифические (например, нестабильность температуры, дыхательная недостаточность, желтуха, апноэ).
Хотя признаки со стороны ЦНС (например, летаргия, судороги, рвота, раздражительность) могут присутствовать, классические симптомы, такие как выпуклый родничок или его набухание и ригидность затылочных мышц не являются распространенными.
Культуральное исследование СМЖ имеет решающее значение, потому что некоторые новорожденные с менингитом имеют нормальные показатели в СМЖ (например, уровни лейкоцитов, белка и глюкозы).
Эмпирическое лечение начинают с применения ампициллина, гентамицина и цефотаксима, с последующим назначением препаратов в соответствии с результатами культурального исследования и тестирования на чувствительность.
Глюкокортикоиды при менингите у новорожденных не применяют.
Источник
собенности бактериального менингита у новорожденного ребенка
Особенности бактериального менингита у новорожденного ребенкаМенингит в первые 28 дней жизни во многом отличается от такового у старших детей; различаются не только микроорганизмы, но и характеристика головного мозга так же, как незрелость механизмов защиты против инфекции, что приводит к различной картине и исходам. В первую неделю жизни большинство случаев происходит при вертикальной передаче в первую очередь стрептококка группы В (42%), затем Е. coli (16%) (особенно К1 штаммы), энторовирусов (7%) и L. monocytogenes (3%). Менингит с более поздним началом может быть нозокомиальным или внебольничным, причиной которого могут быть другие грамотрицательные бактерии, такие как S. pneumoniae и Staphylococcus. Частота неонатального менингита в Великобритании около 0,21 на 1000 новорожденных, возрастающая среди недоношенных и детей с низкой массой при рождении и среди тех, у кого в анамнезе имеется длительный безводный период и пирексия у матери. Мальчики больше подвержены заболеванию, чем девочки, особенно при грамотрицительных инфекциях (Holt et al., 2001). У новорожденных диагностика не всегда проста и менингит должен быть заподозрен у любых детей грудного возраста с сонливостью и раздражительностью. Приступы апноэ, тошнота, небольшое повышение температуры тела и другие системные проявления, такие как желтуха и дыхательная недостаточность являются обычными, но неспецифичными. Судороги, обычно очагового типа, являются четким показанием для выполнения люмбальной пункции. Менингеальные признаки редки, а напряжение или выбухание родничка встречается менее, чем у трети пациентов. С учетом неспецифических особенностей, исследование СМЖ обязательно в каждом случае подозрения неонатальной инфекции. У новорожденных интерпретация результатов люмбальной пункции может быть сложной из-за характеристик ликвора в этом возрасте (Rodriguez et al., 1990). В одном исследовании (Bonadio et al, 1992) обнаружили, что у 31% младенцев в возрасте до 8 недель в ликворе больше 10 лейкоцитов/мм3 и только у 10% они отсутствуют. Большинство белых клеток были полиморфными. Уровень белка был в среднем 0,44 г/л у недоношенных новорожденных и известны случаи достижения уровня 1,5 г/л и выше. Низкий уровень глюкозы часто бывает у новорожденных, особенно в возрасте 4-8 недель. Кроме того, люмбальная пункция в этом возрасте травматична, и более чем у 4% новорожденных детей с менингитом, особенно у недоношенных, СМЖ при первом исследовании не изменена. Это подчеркивает необходимость проведения в сомнительных случаях повторной поясничной пункции через 6-12 часов после первой. Более 30% новорожденных со стрептококковым менингитом группы В в СМЖ имеют менее 30 белых кровяных клеток/мм3, что редко имеет место при эшерихиозном менингите. Однако Klein et al. (1986) сообщили, что менее, чем 1% пациентов имеют совершенно нормальный ликвор (включая количество клеток, белка и сахара). Существует несколько противопоказаний к спинномозговой пункции, даже у больных детей, у которых может использоваться изменение левой латеральной позиции со сгибанием бедер, но без сгибания шеи, что лучше переносится.
Кроме этого, присутствует небольшое скопление субдуральной жидкости с левой стороны и небольшое отклонение срединной линии. Начальное применение антибиотиков основывается на опыте, для большинства новорожденных используется комбинация третьего поколения цефалоспоринов, ампициллина (против листерий) и аминогликозидов. При подозрении на герпесный энцефалит добавляется ацикловир. После идентификации возбудителей и определения чувствительности к антибиотикам лечение может быть рационализировано. Стрептококковый менингит группы В эффективно лечится цефтриаксоном. Листериозный менингит реагирует на ампициллин отдельно или в сочетании с аминогликозидами, но не с цефалоспоринами (Kessler и Dajani, 1990), а грамотрицательные кишечные бактерии лучше лечить комбинацией цефалоспоринов и аминогликозидов. Интратекальное или внутрижелудочковое назначение антибиотиков уже давно не рекомендуется. Изучения длительности лечения не проводилось, но в настоящее время в Великобритании практикуется 2-3 недели; обычно две недели для стрептококкового менингита и три недели для Е. coli. Люмбальная пункция для подтверждения стерильности СМЖ рекомендована через 24-48 часов (Heath et al., 2003), а не в конце лечения (Schaad et al., 1981). Дополнительная терапия дексаметазоном не принесла дополнительного эффекта и в настоящее время не рекомендуется. Испытания с другими дополнительными препаратами (колониестимулирующий фактор гранулоцитов, эритропоэтин, IgG) пока еще не не выявили однозначных преимуществ. Нейровизуализация используется для определения осложнений менингита, таких как гидроцефалия, эмпиема, и мозговой абсцесс (сочетающихся, в частности, с Enterobacter sakazaki, Morganella morganii или Citrobacter koseri) (рис. 10.4). Ультразвук, КТ и MPT играют немаловажную роль в обследовании. Разделение мозговых желудочков, особенно на уровне отверстия Монро, может привести к ограниченной гидроцефалии (Kalsbeck et al., 1980), хотя более характерно развитие диффузной гидроцефалии из-за блокады цистерны. Для новорожденных с абсцессом мозга, особенно из-за Proteus или Citrobacter spp., обычно достаточно провести медикаментозное лечение. Дренирование больших полостей показано в случаях их увеличения и/или повышения ВЧД. Исход при неонатальном менингите гораздо хуже, чем при менингите у старших детей. Хотя смертность существенно снизилась за последние десять лет с примерно 24% до 6,6% (Holt et al., 2001), заболеваемость остается удручающе высокой с 10-кратным увеличением риска развития умеренной или тяжелой инвалидности вследствие неонатального менингита (Bedford et al., 2001). У более половины пострадавших новорожденных имеются некоторые расстройства, или интеллектуальные, или двигательные, нейросенсорная тугоухость или припадки. ЭЭГ может иметь прогностическую ценность, как медленные кривые имеют неблагоприятное значение (Chequer et al., 1992). Основой улучшения ситуации с неонатальным менингитом является профилактика с вакцинацией матери от стрептококка группы В и Е. coli, потенциально предупреждающей большинство случаев менингита новорожденных. У младенцев в возрасте от 28 дней до трех месяцев отмечается частичное «наложение» микроорганизмов, вызывающих неонатальный и детский менингит (Baumgartner et al., 1983). Тем не менее, возбудители детского менингита иногда являются причиной неонатального заболевания. — Также рекомендуем «Туберкулезный менингит у ребенка — клиника, диагностика. Эффективность БЦЖ» Редактор: Искандер Милевски. Дата публикации: 21.12.2018 |
Источник
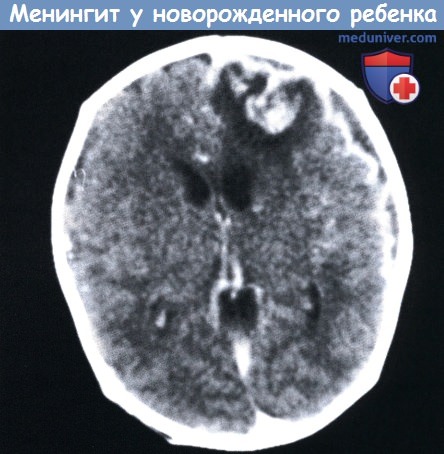 КТ с контрастным усилением четырехнедельного новорожденного с Salmonella менингитом: левостороннее усиление и лобно-париетальный инфаркт слева.
КТ с контрастным усилением четырехнедельного новорожденного с Salmonella менингитом: левостороннее усиление и лобно-париетальный инфаркт слева.